Professional Documents
Culture Documents
Cad LP
Uploaded by
atria geeanillaOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Cad LP
Uploaded by
atria geeanillaCopyright:
Available Formats
LAPORAN PENDAHULUAN CAD (CORONARY ARTERY DISEASE)
A. Definisi Coronary Artery Disease (CAD) adalah penyakit arteri koroner yang meliputi berbagai kondisi patilogi yang menghambat aliran darah dalam arteri yang mensuplai jantung, biasanya disebabkan oleh arterosklerosis yang menyebab kan insufisiensi suplay darah ke miokard (Long, 1996). Coronary Artery Disease (CAD) dapat dikarakteristikan sebagai akumulasi dari plaq yang semakin lama semakin membesar, menebal dan mengeras di dalam pembuluh darah artery (Naettina, 2005). Gangguan vaskular yang membuat sumbatan dan penyempitan pembuluh darah coronary artery dan menyebabkan berkurangnya aliran darah dan supply oksigen ke otot jantung disebut sebagai CAD ( McCance & Huether, 2005)
B. Etiologi Penyebab tersering adalah : 1. Penyempitan lumen progresif akibat pembesaran plak. 2. Perdarahan pada plak ateroma 3. Pembentukan trombus yang diawali agregrasi trombosit 4. Embolisasi trombus / fragmen plak 5. Spsme arteria koronaria
C. Faktor Resiko Terjadinya CAD 1. Faktor yang tidak dapat dimodifikasi a. Usia 30-50 tahun b. Jenis kelamin c. Suku bangsa, penduduk Amerika kulit hitam lebih tinggi daripada yang berkulit putih d. Riwayat penyakit jantung keluarga 2. Faktor yang dapat dimodifikasi a. Merokok, lebih dari 20 batang/hari b. Hiperkoleterolemia, lebih dari 275 mg/dl c. Obesitas, lebih dari 20% dari berat badan ideal d. Hipertensi, lebih dari 160/ mmHg e. Diabetes Melitus, tes toleransi gula abnormal
f.
Inaktivitas fisik
g. Stress h. Penggunaan kontrasepsi oral i. j. Menopause Kepribadian seperti kompetitif, agresif, ambisius
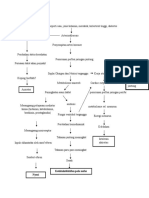
k. Geografi, insidensi lebih tinggi pada daerah industri D. Patofisiologi dan Pathway Aterosklerosis dimulai ketika kolesterol berlemak tertimbun di intima arteri besar sehingga disebut ateroma/plak yang akan mengganggu absorbasi nutrien oleh sel-sel endotel yang menyusun lapisan dinding pembuluh darah dan menyumbat aliran darah karena timbulan menonjol ke lumen pembuluh darah. Endotel pembuluh darah yang terkena akan mengalami nekrotik dan menjadi jaringan parut sehingga lumen menjadi semakin sempit dan berdinding kasar menyebabkan aliran darah terhambat atau terhenti, kecuali sejumlah kecil aliran kolateral dari pembuluh disekitarnya. Daerah otot yang sama sekali tidak mendapat aliran atau mendapat begitu sedikitnya aliran sehingga tidak dapat mempertahankan fungsi otot jantung, dikatakan mengalami infark. Seluruh proses ini disebut infark miokardium. Segera setelah mulai timbul infark, sejumlah kecil darah kolateral meresap ke dalam daerah infark, dan hal ini bersama dengan dilatasi progresif pada pembuluh darah lokal, menyebabkan daerah tersebut dipenuhi oleh darah yang terbendung. Secara bersamaan, serat otot memakai sisa akhir oksigen dalam darah, sehingga hemoglobin menjadi tereduksi secara total menjadi berwarna biru gelap. Daerah yang mengalami infark menjadi berwarna coklat kebiru-biruan dan pembuluh darah dari daerah tersebut tampak mengembang walaupun aliran darahnya kurang. Pada tingkat lanjut, dinding pembuluh manjadi sangat permeabel dan membocorkan cairan, jaringan menjadi edematosa, dan sel otot jantung mulai membengkak akibat berkurangnya metabolisme selular. Dalam waktu beberapa jam tanpa penyediaan darah, sel-sel akan mati. Otot jantung memerlukan kira-kira 1,3 mililiter oksigen per 100 gram jaringan otot per menit agar tetap hidup. Nilai ini sebanding dengan kira-kira 8 mililiter oksigen per 100 gram yang diberikan pada ventrikel kiri dalam keadaan istirahat setiap menitnya. Karena itu, bila tetap terdapat 15 sampai 30% aliran darah koroner normal dalam keadaan istirahat, maka otot tidak akan mati. Namun, pada bagian sentral dari suatu daerah infark yang besar, dimana hampir tidak terdapat aliran darah kolateral, otot akan mati.
Ateroskelosis atau Spasme Pembuluh Darah Coroner
Penyempitan pembuluh darah koroner
Iskemik pada arteri koroner
Hipoksia otot jantung
Metabolisme anaerob
Asam laktat meningkat Asidosis Reseptor saraf nyeri terangsang Nyeri daerah dada
Fungsi ventrikel terganggu : Kontraksi miokardium berkurang Serabut-serabut memendek Daya dan kecepatan kontaksi berkurang Gerakan dinding miokardium abnormal
Merangsang Katekolamin
Vasokontriksi Perifer
Perubahan hemodynamic (TD & Nadi meningkat ringan)
Gangguan rasa nyaman nyeri Penurunan curah jantung
Cardiak output menurun
Tekanan jantung menningkat
Tekanan pada paru-paru
Intoleransi aktifitas MRS
Sesak napas Kurang pengetahuan
ANSIETAS E. Manifestasi Klinis 1. Nyeri Nyeri dada yang tiba-tiba dan berlangsung terus menerus, terletak dibagian bawah sternum dan perut atas, adalah gejala utama yang biasanya muncul. Nyeri
akan terasa semakin berat sampai tidak tertahankan. Rasa nyeri yang tajam dan berat, biasa menyebar kebahu dan lengan biasanya lengan kiri. Tidak seperti nyeri angina, nyeri ini muncul secara spontan (bukan setelah kerja berat atau gangguan emosi) dan menetap selama beberapa jam sampai beberapa hari dan tidak akan hilang dengan istirahat maupun nitrogliserin. Pada beberapa kasus nyeri bisa menjalar ke dagu dan leher. Pasien dengan diabetes mellitus mungkin tidak merasa nyeri berat bila menderita infark miokardium, karena neuropati yang menyertai diabetes mempengaruhi neuroseptor, sehingga menumpulkan nyeri yang dialaminya. 2. Mual dan Muntah a. Nyeri yang hebat merangsang pusat muntah b. Area infark merangsang refleks vasofagal 3. Diaporesis Pada fase awal infark miokard terjadi pelepasan katekolamin yang meningkatkan stimulasi simpatis sehingga terjadi vasokonstriksi pembuluh darah perifer sehingga kulit akan menjadi lembab, dingin, dan berkeringat. 4. Demam Temperatur mungkin saja meningkat pada 24 jam pertama dan berlangsung paling selama satu minggu. Hal ini disebabkan karena ada sel yang nekrotik yang menyebabkan respon infamasi. 5. Perubahan pola EKG a. Normal pada saat istirahat, tetapi bisa depresi pada segmen ST. Gelombang T inverted menunjukkan iskemia, gelombang Q menunjukkan nekrosis b. Distrimia dan Blok Jantung Disebabkan kondisi yang mempengaruhi sensitivitas sel miokard ke impuls saraf seperti iskemia, ketidakseimbangan elektrolit dan stimulus sarat simpatis dapat berupa bradikardi, takikardi, premature ventrikel, contraction (ventrikel ekstra systole), ventrikel takikardi dan ventrikel fibrilasi 6. Perubahan Enzim Jantung, Isoenzim dan Troponin T a. CKMB, isoenzim yang ditemukan pada otot jantung meningkat antara 4-6 jam, memuncak dalam 12-24 jam dan kembali normal dalam 48-72 jam. b. LDH meningkat dalam 12-24 jam, memuncak dalam 48-72 jam dan kembali normal dalam 7-14 hari. c. Troponin T, merupakan pertanda baru untuk Acute miocard Infarction, meningkat sampai hari ke7. 7. Pemeriksaan Jantung
Biasanya tidak memperlihatkan kelainan, kecuali bunyi jantung dapat terdengar redup. Bunyi jantung S4 sering terdengar pada penderita dengan irama sinus, biasanya terdengar pada daerah apeks dan parastenal kiri. bunyi jantung S3 dapat timbul bila terjadi kerusakan miokard yang luas. Kelainan paru bergantung pada beratnya AMI, yang diklasifikasikan menurut Killip I-IV: Killip I : Penderita AMI tanpa S3 dan ronkhi basah Killip II : Ditemukan ronkhi pada kurang dari setengah lapang paru, dengan atau tanpa S3 Kllip III : Ronkhi pada lebih dari setengah lapang paru, biasanya dengan oedema paru Kllip IV : Penderita dengan syok kardiogenetik F. Penatalaksanaan Klinik 1. Istirahat total dalam waktu 24 jam pertama atau masih ada keluhan nyeri atau keluhan lainnya. Hal ini berguna untuk mengurangi beban kerja jantung dan membantu membatasi luas permukaan infark. 2. Oksigen 2-4 liter/menit, untuk meningkatkan oksigenasi darah sehingga beban kerja jantung berkurang dan perfusi sistematik meningkat. 3. IVFD Dextrose 5% atau NaCL 0,9% untuk persiapan pemberian obat intravena. 4. Pemberian morfin 2,5-5 mg IV atau petidin 25-50 mg IV, untuk menghilangkan rasa nyeri . Bila dengan pemberian ISDN nyeri tidak berkurang atau tidak hilang. 5. Sedatif seperti Diazepam 3-4x, 2 mg per oral. 6. Diet Diet yang diberikan adalah diet jantung I-IV sesuai dengan keadaan klien. Diet Jantung I Diet Jantung II Diet Jantung III Diet Jantung IV : makanan saring : bubur : nasi tim : nasi
7. Antikoagulan seperti heparin Sebelum pemberian heparin harus diperiksa APTT sebagai base line, Dosis heparin pertama diberikan secara bolus dengan dosis 60 U/KgBB, dilanjutkan dengan heparin drip 121 U/KgBB/jam. Hasil heparin yang diberikan dievaluasi dengan pemeriksaan APTT tiap 12 jam, target pencapaian APTT yaitu 1,5-2x APTT base line. G. Pengkajian 1. Aktivitas dan istirahat
Kelemahan, kelelahan, ketidakmampuan untuk tidur (mungkin di dapatkan Tachycardia dan dispnea pada saat beristirahat atau pada saat beraktivitas). 2. Sirkulasi a. Mempunyai riwayat IMA, Penyakit jantung koroner, CHF, Tekanan darah tinggi, diabetes melitus. b. Tekanan darah mungkin normal atau meningkat, nadi mungkin normal atau terlambatnya capilary refill time, disritmia. c. Suara jantung tambahan S3 atau S4 mungkin mencerminkan terjadinya kegagalan jantung/ventrikel kehilangan kontraktilitasnya. Murmur jika ada merupakan akibat dari insufisensi katub atau muskulus papilaris yang tidak berfungsi. d. Heart rate mungkin meningkat atau menglami penurunan (tachy atau bradi cardia). Irama jantung mungkin ireguler atau juga normal. e. Edema: Jugular vena distension, odema anasarka, crackles mungkin juga timbul dengan gagal jantung. f. Warna kulit mungkin pucat baik di bibir dan di kuku.
3. Eliminasi Bising usus mungkin meningkat atau juga normal. 4. Nutrisi Mual, kehilangan nafsu makan, penurunan turgor kulit, berkeringat banyak, muntah dan perubahan berat badan. 5. Hygiene perseorangan Dispnea atau nyeri dada atau dada berdebar-debar pada saat melakukan aktivitas. 6. Neoru sensori Nyeri kepala yang hebat, Changes mentation. 7. Kenyamanan a. Timbulnya nyeri dada yang tiba-tiba yang tidak hilang dengan beristirahat atau dengan nitrogliserin. b. Lokasi nyeri dada bagian depan substernal yang mungkin menyebar sampai ke lengan, rahang dan wajah. Karakteristik nyeri dapat di katakan sebagai rasa nyeri yang sangat yang pernah di alami. Sebagai akibat nyeri tersebut mungkin di dapatkan wajah yang menyeringai, perubahan pustur tubuh, menangis, penurunan kontak mata, perubahan irama jantung, ECG, tekanan darah, respirasi dan warna kulit serta tingkat kesadaran. 8. Respirasi
Dispnea dengan atau tanpa aktivitas, batuk produktif, riwayat perokok dengan penyakit pernafasan kronis. Pada pemeriksaan mungkin di dapatkan peningkatan respirasi, pucat atau cyanosis, suara nafas crakcles atau wheezes atau juga vesikuler. Sputum jernih atau juga merah muda/ pink tinged. 9. Interaksi sosial Stress, kesulitan dalam beradaptasi dengan stresor, emosi yang tak terkontrol. 10. Pengetahuan Riwayat di dalam keluarga ada yang menderita penyakit jantung, diabetes, stroke, hipertensi, perokok.
H. Pemeriksaan Penunjang 1. Pemeriksaan EKG a. Normal pada saat istirahat tetapi bisa depresi pada segmen ST, gelombang T inverted menunjukkan iskemia, gelombang Q menunjukkan nekrosis b. Disritmia dan Blok Jantung Disebabkan konsisi yang mempengaruhi sensitivitas sel miokard ke impuls saraf seperti iskemia, ketidakseimbangan elektrolit dan stimulasi saraf simpatis dan berupa bradikardi, takikardi dan ventrikel fibrilarilasi. Tabel 1. lokasi infark berdasarkan lokasi Lokasi Anterior Anteroseptal Anterior eksterisif Posterior Lateral Inferior Ventrikel kanan Lead V1-V4 V1-V3 V1-V6 V1-V2 I, aVL, V5-v6 I, II, aVF V4R, V5R Perubahan EKG ST elevasi, gelombang Q ST elevasi, gelombang Q ST elevasi, gelombang Q ST depresi, gelombang R tinggi ST elevasi, gelombang Q ST elevasi, gelombang Q ST elevasi, gelombang Q
2. Pemeriksaan Foto data Biasanya normal, namun infiltrasi mungkin ada yang menunjukkan gagal jantung kongestif/aneurisma ventrikel. 3. Pemeriksaan laboratorium a. Perubahan enzim jantung, isoenzim, dan Troponin T CK-MB isoenzim yang ditemukan pada otot jantung meningkat antara 4-6 jam, memuncak dalam 12-24 jam, kembali normal dalam 48-72 jam.
LDH meningkat dalam 14-24 jam, memuncak dalam 48-72 jam dan kembali normal dalam 7-14 hari
Troponin-T, merupakan pertanda baru untuk infark miokard akut, meningkat sampai hari ke 7.
b. Kolesterol/trigliserida serum, mungkin meningkat (faktor resiko CAD) c. Analisa gas darah dan laktat miokard, mungkin meningkat selama serangan angina. d. Elektrolit : kalium, kalsium, magnesium, natrium, mungkin berubah selama serangan. 4. Karakteristik jantung dengan angiografi Diindikasikan pada pasien dengan iskemia yang diketahui angina atau nyeri dada tanpa aktivitas, pada pasien kolesterol dan penyakit jantung keluarga yang mengalami nyeri dada, pasien dengan EKG istirahat normal, prosedur ini akan menggambarkan penyempitan sumbatan arteri koroner. 5. Echokardiografi Digunakan untuk mengkaji fraksi ejeksi, gerakan segmen dinding, volume sistolik dan diastolik ventrikel, regurgitasi katup mitral karena disfungsi otot papiler dan untuk mendeteksi adanya thrombus mural, vegetasi katup, atau cairan pericardial.
I. Farmakologi Berbagai obat-obatan membantu pasien dengan penyakit arteri jantung. Yang paling umum diantaranya: 1. Aspirin / Klopidogrel / Tiklopidin. Obat-obatan ini mengencerkan darah dan mengurangi kemungkinan gumpalan darah terbentuk pada ujung arteri jantung menyempit, maka dari itu mengurangi resiko serangan jantung. 2. Beta-bloker (e.g. Atenolol, Bisoprolol, Karvedilol). Obatan-obatan ini membantu untuk mengurangi detak jantung dan tekanan darah, sehingga menurunkan gejala angina juga melindungi jantung. 3. Nitrates (e.g. Isosorbide Dinitrate). Obatan-obatan ini bekerja membuka arteri jantung, dan kemudian meningkatkan aliran darah ke otot jantung dan mengurangi gejala nyeri dada. Bentuk nitrat bereaksi cepat, Gliseril Trinitrat, umumnya diberikan berupa tablet atau semprot di bawah lidah, biasa digunakan untuk penghilang nyeri dada secara cepat. 4. Angiotensin-Converting Enzyme Inhibitors (e.g. Enalapril, Perindopril) and Angiotensin Receptor Blockers (e.g. Losartan, Valsartan).
Obatan-obatan ini memungkinkan aliran darah ke jantung lebih mudah, dan juga membantu menurunkan tekanan darah. 5. Obatan-obatan penurun lemak (seperti Fenofibrat, Simvastatin, Atorvastatin, Rosuvastatin). Obatan-obatan ini menurunkan kadar kolesterol jahat (Lipoprotein DensitasRendah), yang merupakan salah satu penyebab umum untuk penyakit jantung koroner dini atau lanjut. Obat-obatan tersebut merupakan andalan terapi penyakit jantung koroner. J. Diagnosa yang Mungkin Muncul 1. Gangguan rasa nyaman: nyeri berhubungan dengan menurunnya suplai oksigen miokardial. 2. Gangguan difusi gas berhubungan dengan oedem paru 3. Intoleransi aktivitas berhubungan dengan ketidakseimbangan antara suplai oksigen miokard dan kebutuhan oksigen. 4. Gangguan rasa aman : cemas berhubungan dengan kurangnya pengetahuan tentang penyakitnya. 5. Resiko terjadinya gangguan perfusi jaringan berhubungan dengan penurunan curah jantung
K. Analisa Data No 1 DS : - Klien mengatakan nyeri di area dada DO : - Skala nyeri meningkat (0-10) - Klien tampak gelisah - TTV meningkat Data Etiologi Aterosklerosis Konstriksi arteri koronaria Aliran darah ke jantung menurun Oksigen dan nutrisi turun Jaringan Miocard Iskemik Nekrose lebih dari 30 menit Supply dan kebutuhan oksigen ke jantung tidak seimbang Supply Oksigen ke miocard turun Nyeri Masalah Nyeri
DS: - Klien mengeluh sesak nafas DO : RR meningkat Batuk (+) Rhonkhi +/+ Saturasi O2 turun
DS : - Klien mengeluh lemas DO : - Kondisi umum klien tampak lemah - Klien beraktivitas minimal - Kekuatan otot turun
Aterosklerosis Konstriksi arteri koronaria Aliran darah ke jantung menurun Oksigen dan nutrisi turun Jaringan miocard iskemik pada ventrikel kiri Kemampuan pompa ventrikel kiri menurun Tekanan dinding ventrikel kiri Resistensi vaskuler sistemik Aliran darah balik ke atrium kiri Tekanan intratrium meningkat Transudasi ke paru Edema paru Gangguan difusi gas Aterosklerosis Konstriksi arteri koronaria Aliran darah ke jantung menurun Oksigen dan nutrisi turun Jaringan Miocard Iskemik Nekrose lebih dari 30 menit Supply dan kebutuhan oksigen ke jantung tidak seimbang Supply Oksigen ke miocard turun Metabolisme anaerob Penurunan fosforilasi energi tinggi
Gangguan difusi gas
Intoleransi aktivitas
DS: - Klien mengatakan kurang paham perawatan di rumah DO: - Klien menanyakan tentang pantangan yang harus dihindari - Klien menanyakan kegunaan obat-obat yang diminum - Klien tampak bingung
DS : DO : Urine kuning pekat Gambaran EKG tidak normal TTV tidak stabil
ATP dan asam laktat meningkat Diassosiasi asam laktat menjadi ion H+ dan laktat Penurunan pH cairan ekstra dan intraseluler 2 Ikatan O oleh Hb di paru terhambat Sintesis ATP terhambat fatigue Intoleransi aktivitas Aterosklerosis Aliran darah ke jantung menurun Jaringan miocard iskemik Supply dan kebutuhan oksigen ke jantung tidak seimbang Gagal jantung kiri Timbul gejala: sesak, nyeri dada Perawatan di rumah sakit Klien dipulangkan Kurang informasi tentang perawatan klien Cemas Aterosklerosis Konstriksi arteri koronaria Aliran darah ke jantung menurun Oksigen dan nutrisi turun Jaringan miocard iskemik
Cemas
Risiko gangguan perfusi jaringan
Supply dan kebutuhan oksigen ke jantung tidak seimbang Supply Oksigen ke miocard turun Hipoksia seluler Integritas membrane sel berubah Kontraktilitas turun After load meningkat Penurunan curah jantung Suplai darah ke jaringan berkurang Resiko gangguan perfusi jaringan
L. Rencana Asuhan Keperawatan DIAGNOSA KEPERAWATAN 1. Gangguan nyaman: rasa Tupen : nyeri Setelah dilakukan tindakan TUJUAN 1. Kaji, PERENCANAAN INTERVENSI dokumentasikan dan 1. Data RASIONAL tersebut dapat membantu
laporkan : a. Keluhan klien mengenai nyeri dada meliputi lokasi, radiasi, durasi nyeri dan faktor yg mempengaruhi nyeri b. Efek nyeri dada pada perfusi hemodinamik terhadap
menentukan penyebab dan efek nyeri dada serta merupakan garis dasar untuk membandingkan gejala pasca therapy a. Therapy pada berbagai kondisi yang berhubungan dengan nyeri dada,
berhubungan dengan keperawatan selama 1 x 24 menurunnya suplai jam klien tidak mengalami nyeri dengan kriteria : - Klien tidak mengeluh
oksigen miokardial.
nyeri dada - Klien tampak tenang dan dapat beristirahat - TTV dalam batas normal: TD : 110-120/60-80
terdapat temuan klinik yang khas pada nyeri dada iskemik b. Infark mikard menurunkan
kardiovaskuler
kontraktilitas jantung dan komplience ventrikel dan dapat menimbulkan
jantung, otak, ginjal.
mmHg RR : 16-20 x/mnt HR : 60-100 x/mnt T : 36,5 37,5 0C
distritmia (curah jantung menurun) mengakibatkan tekanan darah dan perfusi jantung jaringan menurun, frekuensi dapat meningkat kompensasi sebagai untuk
- Keluaran urine baik yaitu 1-2 cc/kg BB/jam 2. Monitoring EKG
mekanisme
mempertahankan curah jantung. 2. Mengetahui adanya perubahan
gambaran EKG dan adanya komplikasi AMI
3. Monitoring TTV
3. Peningkatan TD, HR, RR,
menandakan
nyeri yang sangat dirasakan oleh klien 4. Berikan O2 sesuai dengan 4. Therapi O2 dapat meningkatkan suplai O2 kondisi klien 5. Berikan posisi semi fowler ke jantung 5. Membantu memaksimalkan complience paru 6. Anjurkan klien untuk bedrest 6. Menurunkan konsumsi O2 total timbul 7. Berikan tenang, lingkungan aktivitas yang 7. Menurunkan rangsang eksternal selama nyeri dada
perlahan
dan tindakan yang nyaman 8. Berikan program : a. Nitrogliserin : ISDN b. Bisoprolol therapy sesuai 8. Therapi diberikan untuk a. Jenis nitrat berguna nyeri coroner coroner dengan untuk efek
mengontrol vasodilatasi aliran miokard darah
meningkatkan dan perfusi
b. Merupakan beta bloker yang efektif untuk angina dengan mengurangi
frekuensi denyut jantung, kontraktilitas miokard dan tekanan darah sehingga meningkatklan suplai oksigen
2. Gangguan difusi gas Tupan : berhubungan dengan Setelah dilakukan tindakan oedem paru keperawatan selama 5 x 24 jam masalah difusi gas
1. Kaji frekuensi, pernapasan, penggunaan aksesori,
kedalaman 1. Berguna dalam evaluasi derajat distress catat otot-otot pernapsan dan atau kronisnya proses penyakit.
napas
bibir,
dapat teratasi Tupen :
ketidakmampuan berbicara. 2. Atur posisi klien head up 30o. 2. Meminimalkan arus balik vena 3. Penurunan getaran vibrasi diduga ada pengumpulan cairan atau udara terjebak tingkat kesadaran 4. Gelisah dan ansietas adalah manifestasi umum pada hipoksia. AGD memburuk disertai bingung disfungsi atau somnolen yang
Setelah dilakukan tindakan 3. Lakukan palpasi fremitus keperawatan menunjukan ventilasi jaringan dan klien perbaikan 4. Awasi oksigenasi dengan
atau status mental klien
adekuat
AGD dalam rentang normal dan bebas dari gejala 5. Evaluasi tingkat
menunjukan
cerebral
berhubungan dengan hipoksemia toleransi 5. Selama distress pernapasan berat atau akut pasien secara total tidak mampu melakukan aktivitas sehari-hari karena hipoksemia dan dispnea. Istirahat diselingi aktivitas perawatan masih penting dari program pengobatan, namun program pelatihan ditunjukan untuk meningkatkan ketahanan dan kekuatan tanpa
distress pernapasan
aktivitas, berikan lingkungan tenang dan nyaman. Batasi aktivitas pasien, dorong
untuk istirahat atau tidur. Mungkinkan pasien
melakukan aktivitas secara bertahap dan tingkatkan
sesuai toleransi individu
menyebabkan dispnea berat dan dapat meningkatkan kesehatan
6. Awasi jantung
TTV
dan
irama 6. Takikardia, disritmia dan perubahan tanda vital dapat menunjukkan efek hipoksemia sistem pada fungsi jantung
7. Kolaborasi AGD
pemeriksaaan 7. Pa CO2 biasanya meningkat dan Pa O2 biasanya menurun sehingga hipoksia terjadi dengan derajat lebih kecil atau lebih besar. Pa CO2 normal atau meningkat menandakan kegagalan pernafasan
8. Berikan O2 tambahan yang 8. Dapat sesuai dengan hasil AGD 3. Intoleransi aktivitas Tupan : aktivitas 1. Observasi kelelahan ulang dan tingkat hipoksia 1. Sebagai
memperbaiki
atau
mencegah
data
dasar
untuk
berhubungan dengan Kebutuhan ketidakseimbangan suplai miokard kebutuhan
kelemahan
mengembangkan rencana pada klien.
terpenuhi setelah dilakukan
klien terhadap aktivitas. klien untuk 2. Mengurangi beban jantung klien
oksigen tindakan
keperawatan 2. Anjurkan
dengan selama 4 x 24 jam Tupen : Setalah dilakukan tindakan keperawatan : Kelemahan umum (-) Tanda-tanda vital dalam batas normal TD:110-120/60-80 mmHg
mempertahankan bedrest. 3. Bantu kebutuhan klien yang tidak boleh dilakukan, 3. Memaksimalkan istirahat akan
mengurangi pengunaan energi.
melatih aktivitas yang dapat dilakukan minum. 4. Monitoring TTV dan warna kulit tiap jam. 5. Berikan O2 atau tingkatkan 4. Mengevaluasi respon terhadap aktivitas dan mengatur kebutuhannya. 5. Meningkatkan O2 atau tingkatan O2 seperti makan,
HR: 60-80 x / menit RR: 16-20 x/menit S : 36,5 37,5 C
0
O2 selama aktivitas 6. Buat rencana aktivitas secara bertahap sesuai dengan
selama aktivitas. 6. Meningkatkan toleransi terhadap aktivitas dimana dengan cepat meningkatkan
Tidak terjadi perubahan warna kulit
kemampuan klien.
beban jantung. 7. Indikator dikardium diaporesis, aktivitas. dari penurunan takikardi, suplay O2
atau 7. Monitor takikardi, disritmia, diaporesis atau pucat setelah melakukan aktivitas.
kelembaban
seperti
disritmia, penurunan
membutuhkan
8. Bantu klien dalam melakukan aktivitas 9. Kolaborasi pemberian laxadine dalam
8. Mengurangi pemakaian energi dan O2 klien. 9. Mengedan pada saat defekasi akan
meningkatkan tekanan intra torakal yang dapat meningkatkan tekanan arteri
koroner sehingga dapat menyebabkan angina dan aritmia. 4. Gangguan rasa aman : Tupen : cemas dengan pengtehuan penyakitnya. berhubungan Setelah dilakukan tindakan kurangnya keperawatan selama 2x24 tentang jam klien menunjukkan : - Klien maupun keluarga tenang - Klien dan keluarga dapat mengetahui 1. Berikan penjelasan tentang 1. Dengan mengetahui faktor resiko, klien faktor-faktor resiko timbulnya CAD : merokok, diit tinggi kolesterol, Stress, 2. Berikan dukungan emosional: 2. Klien akan merasa dihargai sikap hangat dan empati DM, Hipertensi, dan keluarga dapat mencegah dan lebih
memodifikasi gaya hidup yang sehat.
dan 3. Jelaskan setiap prosedur yang 3. Dengan mengetahui prosedur klien dan
menyebutkan tentang
kembali yang
akan dilakukan pada klien dan keluarga.
keluarga
akan
berpartisipasi
dalam
penyakit
melakukan tindakan disamping itu juga dapat menurunkan tingkat cemas klien. 4. Meningkatkan keluarga pengetahuan klien dan dapat
dialami klien serta cara pencegahan perawatannya. dan 4. Berikan penjelasan tentang perawatan klien di rumah : - Pengaruh CAD - Proses penyembuhan - Jenis-jenis pengobatan - Pengaruh obat-obatan - Pembatasan diit : rendah kolesterol - Olahraga 3 x / minggu : joging, aerobik - Merokok stop - Manajemen stress - Saat BAB tidak mengedan 5. Kaji ulang tingkat cemas
sehingga
keluarga
mengantisipasi serangan ulang
5. Untuk
mengetahui
dan
mengevaluasi
tingkat keberhasilan dari intervensi yang telah dilakukan 5. Resiko gangguan jaringan terjadinya Tupen : perfusi Setelah dilakukan tindakan keperawatan selama 2x24 1. Pertahankan tirah baring 1. Posisi terlentang meningkatkan filtrasi ginjal dan menurunkan produksi ADH sehingga meningkatkan dieresis 2. Laporkan adanya tanda 2. Pada GJK dini, sedang atau kronis TD
selama fase akut
berhubungan dengan jam, curah jantung
penurunan jantung
curah membaik/stabil, dengan kriteria : - Tidak ada edema - Jumlah urine normal - TTV dalam batas normal - Tidak ada disritmia
tanda penurunan TD
dapat meningkatkan sehubungan dengan SVR. Pada HCF lanjut tubuh tidak mampu lagi mengkompensasi tidak dapat normal lagi.
3. Monitor haluaran urin. Catat 3. Oliguria menunjukkan adanya penurunan intake output. Laporkan CO. Kelebihan cairan dapat menimbulkan edema. 4. Hipotensi ortostatik dapat terjadi dengan aktifitas karena efek obat (vasodilasi), perpindahan secara diuretic atau pengaruh fungsi jantung 5. Berikan kebutuhan oksigen sesuai 5. Meningkatkan jumlah oksigen yang ada untuk pemakaian miokardia dan juga mengurangi ketidaknyamanan sehubungan dengan iskemia jaringan. 6. Pantau EKG tiap hari 6. Mengetahui aktivitas listrik jantung, dan penunjang thd terapi yang akan diberikan bila ditemukan kelainan-kelainan pada gambaran EKG 7. Pertahankan cairan 7. Aspilet adalah obat untuk mencegah platelet, captopril sebagai ace-inhibitor yang mencegah angiotensin I berubah menjadi angiotensin II yang
adanya edema 4. Pantau TTV tiap jam
parenteral dan obat-obatan sesuai Captopril) advis (Aspilet,
menyebabkan TD meningkat 8. Hindari valsava manuver dan 8. Valsasa manuver dan defekasi dapat defekasi (gunakan Laxadine) merangsang saraf simpatis yang akan menyebabkan bradikardi
M. Daftar Pustaka Doengoes, Marylin E. (2000). Rencana Asuhan Dan Dokumentasi Keperawatan. Edisi 3. Jakarta : EGC Hudak & Gallo. (1996). Keperawatan Kritis, Pendekatan Holistik, Volume II. Jakarta : EGC. Long, Barbara C. (1996). Perawatan Medical Bedah. Bandung : Pajajaran. Price and Wilson. (2005). Patofisiologi. Konsep Klinik Proses-Proses Penyakit. Edisi 6. Volume 2. Jakarta : EGC. Suzanne CS & Brenda GB. (1999). Buku Ajar Medikal Bedah. Edisi 8. Volume 3. Jakarta : EGC.
You might also like
- Laporan Pendahuluan Coronary Artery Disease (Cad)Document17 pagesLaporan Pendahuluan Coronary Artery Disease (Cad)Iftitah Faradhilah AnnisaNo ratings yet
- CADAsuhanDocument23 pagesCADAsuhanDwi Wulandari67% (3)
- Laporan Pendahuluan Angina PektorisDocument20 pagesLaporan Pendahuluan Angina PektorisSUJANA, S.Kep., Ns84% (19)
- Askep AcsDocument14 pagesAskep Acselfanizar yusandi100% (2)
- Laporan Pendahuluan Asuhan Keperawatan Pada Pasien Dengan Sistem KardiovaskulerDocument17 pagesLaporan Pendahuluan Asuhan Keperawatan Pada Pasien Dengan Sistem KardiovaskulerFachrul El-rozi100% (5)
- LP CadDocument12 pagesLP CadKhoirul AnamNo ratings yet
- Laporan Pendahuluan CadDocument13 pagesLaporan Pendahuluan CadRiaNo ratings yet
- Askep CadDocument13 pagesAskep CadBambang Adi50% (2)
- CAD Bab I Dan 2Document31 pagesCAD Bab I Dan 2Kusmawan Id100% (1)
- CADDocument19 pagesCADii5100% (3)
- Asuhan Keperawatan CAD di ICCUDocument33 pagesAsuhan Keperawatan CAD di ICCUretnoNo ratings yet
- ANGINA PECTORISDocument21 pagesANGINA PECTORISTika0% (1)
- Aterosklerosis dan Spasme Pembuluh Darah KoronerDocument1 pageAterosklerosis dan Spasme Pembuluh Darah KoronerPatria Prastika100% (4)
- Laporan Pendahuluan AcsDocument17 pagesLaporan Pendahuluan AcsSelphi Cristiani86% (7)
- LP CadDocument23 pagesLP Cadgst ayuNo ratings yet
- Laporan Pendahuluan ADHFDocument26 pagesLaporan Pendahuluan ADHFAci HapsariNo ratings yet
- CAD Diagnosis dan ManajemenDocument17 pagesCAD Diagnosis dan ManajemenTri ayu widiyantiNo ratings yet
- Laporan Pendahuluan (NSTEMI) FixDocument10 pagesLaporan Pendahuluan (NSTEMI) FixRiryAyuzaPutri75% (4)
- Laporan Pendahuluan StemiDocument12 pagesLaporan Pendahuluan StemiAndrew White100% (1)
- LAPORAN NSTEMIDocument20 pagesLAPORAN NSTEMINicky Putri CapindoNo ratings yet
- CHF dan CVPDocument14 pagesCHF dan CVPReza Fitra Kusuma NegaraNo ratings yet
- LP PJKDocument16 pagesLP PJKSanti Koening100% (6)
- Askep Cad NstemiDocument21 pagesAskep Cad NstemilegiaNo ratings yet
- STEMI LAPORANDocument33 pagesSTEMI LAPORANNovianDwiRoessanti50% (2)
- ANGINA_TAK_STABILDocument23 pagesANGINA_TAK_STABILYolanda Putri0% (1)
- Manajemen masalah keperawatan umumDocument2 pagesManajemen masalah keperawatan umumEko Hendrawan Saputra50% (2)
- Laporan Pendahuluan ImaDocument19 pagesLaporan Pendahuluan ImaSUGENG WINOTO100% (3)
- LP Atrium Fibrilasi BenerDocument10 pagesLP Atrium Fibrilasi Benerbian100% (1)
- LP Dan Askep Av BlockDocument18 pagesLP Dan Askep Av BlockDestriia PutriiNo ratings yet
- Laporan Pendahuluan PalpitasiDocument13 pagesLaporan Pendahuluan PalpitasiYurike OliviaNo ratings yet
- LP Angina PectorisDocument28 pagesLP Angina Pectorisyasa100% (1)
- Arteriosklerosis dan Penyempitan Arteri Koroner Menyebabkan Gangguan Sirkulasi dan Fungsi JantungDocument1 pageArteriosklerosis dan Penyempitan Arteri Koroner Menyebabkan Gangguan Sirkulasi dan Fungsi Jantungwira amel80% (5)
- LP Nyeri DadaDocument25 pagesLP Nyeri Dadakrisssss_100% (1)
- Laporan Pendahuluan Sindrom Koroner Akut (Unstable Angina Pectoris)Document25 pagesLaporan Pendahuluan Sindrom Koroner Akut (Unstable Angina Pectoris)husnaforever100% (3)
- LAPORAN SLEDocument16 pagesLAPORAN SLEElly60% (5)
- Anemia AplastikDocument34 pagesAnemia AplastikAnonymous ds55GNLSvmNo ratings yet
- LP PJK NewDocument16 pagesLP PJK Newaulia0% (1)
- LP Decompensatio CordisDocument22 pagesLP Decompensatio CordisSucitra TerisiaNo ratings yet
- LP AdhfDocument23 pagesLP Adhfdewi.kokmesak100% (4)
- LP StemiDocument23 pagesLP StemiferensaNo ratings yet
- Mengatasi Atrial FibrilasiDocument15 pagesMengatasi Atrial FibrilasiAlfan Putra67% (3)
- LP AmiDocument22 pagesLP AmiAnno Pemerhati PrimataNo ratings yet
- OPTIMALKAN PENDEKATAN PENATALAKSANAAN DIABETES MELITUS TIPE 1Document13 pagesOPTIMALKAN PENDEKATAN PENATALAKSANAAN DIABETES MELITUS TIPE 1Fitri Rahmawati100% (1)
- 4 LP Traumatic Brain Injury FixDocument19 pages4 LP Traumatic Brain Injury FixEchyNo ratings yet
- AF Atrial FibrilasiDocument10 pagesAF Atrial FibrilasiFaesal Maulani AjramNo ratings yet
- LP CadDocument8 pagesLP Cadichaoktoviani0% (1)
- SKA DI ICCUDocument9 pagesSKA DI ICCUga taNo ratings yet
- Laporan Pendahuluan MciDocument15 pagesLaporan Pendahuluan MciAdriani Rini50% (2)
- LP CAD AriDocument19 pagesLP CAD AriFuad Amir Jr.No ratings yet
- LP Tic Cad Omi HHDDocument53 pagesLP Tic Cad Omi HHDOdhi AngellNo ratings yet
- Optimized Coronary Artery Disease Nursing Care StandardsDocument17 pagesOptimized Coronary Artery Disease Nursing Care StandardsFreddy HunozNo ratings yet
- LP Cad (Cicu)Document10 pagesLP Cad (Cicu)danty100% (1)
- Konsep Cad Tic Cicu 1Document13 pagesKonsep Cad Tic Cicu 1Tri Nur JayantiNo ratings yet
- CAD DIAGNOSISDocument14 pagesCAD DIAGNOSISB O J H E S :No ratings yet
- LP CadDocument22 pagesLP Cadbaiq yulinda elniza ardianNo ratings yet
- CAD (Coronary Artery Disease) Laporan PendahuluanDocument25 pagesCAD (Coronary Artery Disease) Laporan Pendahuluannuril kumalasariNo ratings yet
- CAD Laporan PendahuluanDocument27 pagesCAD Laporan PendahuluanNugraha Adi Ramdani KusumahNo ratings yet
- LP CAD Poli JantungDocument7 pagesLP CAD Poli JantungArfan UMWNo ratings yet
- Laporan Pendahuluan CadDocument11 pagesLaporan Pendahuluan CadPutri LalasariNo ratings yet
- CAD Laporan PendahuluanDocument22 pagesCAD Laporan PendahuluanAnjas ABNo ratings yet