Professional Documents
Culture Documents
Antraks Pada Manusia
Uploaded by
Andre Christian SopacuaCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Antraks Pada Manusia
Uploaded by
Andre Christian SopacuaCopyright:
Available Formats
ANTRAKS PADA MANUSIA
PENDAHULUAN
Bacillus anthracis
Soil Borned Disease
Zoonosis
Nama lain :
- Radang Kura, Radang Limpa,
- Malignant Pustula,
- Malignant edema,
- Woolsosters Disease,
- Ragpickers Disease atau Splenic Fever
ANTRAKS
Batu bara ( Yunani )
Menyerang hewan : sapi, kambing,
kerbau, domba, kuda, babi dll yang
makan sesuatu yg tercemar spora
B. anthracis
B. Anthracis : ( Gb 1 )
- batang gram positif
- vegetatif : 1,0 1,5 m x 3,0 5,0 m
tidak tahan suhu tinggi dan desinfektan
- spora : 1,0 m x 1,5 m
tahan kering, basah dan lembab
- bersifat aerob, nonmotile dan berkapsul
- koloninya tumbuh 16 18 jam pada agar darah
domba ( Sheep Blood Agar /SBA )
1a 1b
1c 1d
Gambar 1a. Spora B. anthracis berwarna biru, sel vegetatif berwarna merah muda
1b. Pewarnaan kapsul B. anthracis : kapsul berwarna merah muda, sel bakteri berwarna ungu
1c. Pewarnaan gram B. anthracis dari cairan serebrospinal
1d. Pewarnaan gram B. anthracis. Sel berbentuk batang. Spora berbentuk lonjong dan terletak di tengah
serta tahan pewarnaan
EPIDEMIOLOGI
Antraks berjangkit di Amerika Selatan, Amerika Tengah,
Eropa bagian Selatan dan Utara, Asia, Afrika,
Pulau Karibia dan Timur Tengah
Berdasarkan daerah penularan, dibagi 3 macam :
1. Antraks daerah pertanian ( Agricultur Anthrax )
2. Antraks daerah perindustrian ( Industrial Anthrax )
3. Antraks yang terjadi di laboratorium
Cara penularan :
1. Kontak langsung
2. Menghirup spora antraks
3. Memakan daging hewan yang sakit
4. Gigitan serangga penghisap darah ( Tabanus sp. )
Penyakit antraks
- sudah ada sejak zaman Mesir Kuno
- 1613, Eropa : 60 ribu orang tewas
- Sverdlovsk, Uni Soviet 86 orang meninggal
- 1970 WHO : 50 kg B. Anthracis disebarkan dari
udara di kota berpenduduk 5 juta orang
kematian : 250.000 orang
dimana 100.000 meninggal sebelum
mendapatkan pengobatan
1993 Office of Technology Assessment ( OTA ) USA
memperkirakan kematian > 3 juta jika 100 kg
B. anthracis disebarkan di Washington DC
September 2001
22 kasus antraks ( bioterorisme ) di USA
- 11 orang menderita antraks inhalasi
- 11orang menderita antraks kulit
- 5 orang meninggal dunia
Antraks di Indonesia :
jaman penjajahan Belanda 1884 di Teluk Betung
2001 di Bogor : 23 kasus 2 orang meninggal
Daerah endemis antraks Direktur J endral
Pemberantasan Penyakit Menular dan Penyehatan
Lingkungan ( PPM dan PL ) Depkes Prof. Dr. Umar
Fachmi Achmadi, MPH meliputi 11 propinsi :
- Jawa Barat, Jawa Tengah, DI Yogyakarta,
- NTB, NTT, Sumbar, Jambi, SumSel, Lampung,
- Sulawesi Tenggara dan DKI Jakarta
PATOGENESIS
B. anthracis 2 golongan faktor virulen, yaitu :
1. Kapsul poli d-glutamat
faktor anti fagositik terhadap lekosit netrofil
dan makrofag ( dihasilkan oleh gen pXO2 )
2. Antigen Protektif ( PA )
pengantar terhadap Faktor Lethal ( LF ) dan
Faktor Edema ( EF ) ( dihasilkan oleh pXO1 )
Mekanisme kerjanya : ( gb 2 )
- PA + LF / EF + reseptor permukaan sel inang
- kemudian masuk ke sel inang ( sel endosom ),
membentuk pori melepas EF atau LF
- kedua molekul ini ( EF dan LF ) toksin edema
dan toksin letal
EF
mengubah molekul ATP c-AMP
akibatnya terjadi edema seluler, hipotensi, syok
dan akhirnya kematian sel
Untuk ekspresi sitotoksisitasnya LF dan EF
memerlukan proses sintesis protein
- makrofag mensintesis protein interleukin 1 (IL-1)
dan faktor nekrosis tumor alfa ( TNF- )
- Interleukin 1 kematian dan syok pada penderita
- Interleukin 6 dan TNF- kadar c-AMP
intraseluler syok dan kematian
Gambar 2. Patogenesis B. Anthracis
Patogenesis Antraks Inhalasi
- Endospora ( inhalasi ) alveoli difagositosis
makrofag kelenjar limfe regional vegetatif
memperbanyak diri masuk ke aliran darah
syok, septik dan toksemia ke otak meningitis
hemorhagik
- Limphadenitis limfatik regional ( mediastinal dan
peribronkial ) mediastinitis hemorhagik
- Aliran limfatik paru akan terhambat udem paru
- Umumnya terjadi efusi pleura bisa menjadi masif
- Penyebab kematian : kompresi paru dan syok septik
Patogenesis Antraks Kulit
- Endospora masuk melalui kulit lesi pada kulit
atau abrasi pada kulit nekrosis terlokalisir
( eschar ), udem jaringan lunak & jaringan mukosa
- Endospora difagositosis makrofag kelenjar
limfe regional limpadenopathi ( nyeri ) dan
limphangitis
- Penjalaran hematogen toksemia ( jarang )
- Gigitan Tabanus sp ( lalat penghisap darah ) yang
terinfeksi B. Anthracis malignant pustules
- Tercatat seorang laki-laki mengubur sapi yang
terinfeksi antraks gigitan lalat belakang
lehernya berkembang menjadi malignant pustule
di daerah gigitan tersebut
Patogenesis Antraks Gastrointestinal
- Belumlah jelas karena jarang
- Ada dua bentuk antraks gastrointestinal yaitu :
orofaringeal dan gastrointestinal
- Pada antraks orofaringeal tempat masuk :
mukosa mulut atau mukosa faring timbul ulkus
mukosa limphadenopati regional dan udem yang
terlokalisir
- Pada antraks gastrointestinal tempat masuk :
ileum terminalis dan cecum lesi
pada intestinal limphadenopati regional
- Terjadi udem pada dinding usus besar dan
kadang-kadang bisa terjadi asites
- Penjalaran hematogen akan menimbulkan toksemia.
DIAGNOSIS
Ditegakkan berdasarkan gejala klinis, foto rontgen
dan uji laboratorium
Penyakit dipastikan :
- ditemukannya bakteri atau spora B. anthracis
- dengan mengukur kadar antibodi spesifik didalam
darah penderita yang dicurigai terkena penyakit
antraks
GEJALA KLINIS
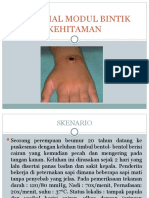
1. Antraks Kulit ( Cutaneous Anthrax )
- Masa inkubasi berkisar 1 7 hari
- demam subfebris, sakit kepala
- muka, leher, lengan dan tangan papel, vesikel
berisi cairan dan jaringan nekrotik berbentuk ulkus
yang ditutupi oleh kerak berwarna hitam, kering
disebut eschar ( pathognomonik ) (gambar 3 )
- eritema dan udem tidak lunak dan tidak lekuk bila
ditekan ( non pitting udem ) malignant pustule
- 80 % - 90 % lesi akan membaik
- CFR (Case Fatality Rate) sekitar 20 %.
Gambar 3. Berbagai bentuk anthraks kulit
2. Antraks Gastrointestinal ( Gastrointestinal Anthrax )
- sakit perut hebat, mual, muntah, tidak nafsu makan,
demam, konstipasi atau diare, hematemesis
- pemeriksaan fisik : perut membesar, keras, asites
dan udem skrotum
- Gejala 2 5 hari setelah makan daging hewan yang
terinfeksi endospora B. Anthracis
- terlihat udem & ulkus pada mukosa gastrointestinal
(gambar 4 )
- Kematian akibat perforasi intestinal atau terjadi
toksemia antraks
- CFR nya bervariasi antara 5 % - 75 %
- Antraks orofaringeal :
udem servikal dan limphadenopathi lokal
disfagia dan kesulitan bernafas
Lesi di orofaring : tampak ulkus pseudomembran
prognosanya lebih baik
Gambar 4. Udem pada mukosa intestinal manusia
3. Antraks Inhalasi
- Jarang terjadi
- akibat perluasan antraks kulit atau menghirup udara
yang mengandung spora antraks
- Masa inkubasi 2 43 hari
- demam subfebris, batuk non produktif, lesu, lemah
dalam 2 4 hari gangguan pernafasan menjadi
hebat disertai suhu yang meningkat, sianosis,
dispneu, keringat berlebihan, Confusion, detak
jantung menjadi lebih cepat, stridor dan
gangguan respirasi berat
dalam waktu 24 jam, biasanya akan syok dan
meninggal
- CFR pada wabah di Sverdlovsk 86 %, dan di Amerika
Serikat sebesar 45 %
- Pemeriksaan fisik : udem subkutan di daerah dada,
leher, melebarnya mediastinum, membesarnya
kelenjar limfe dan efusi pleura akan terlihat pada
rongent foto thoraks dan CT thoraks ( gambar 5,6 )
B
Gambar 5 A. Tampak pelebaran mediastinum ( tanda ) dengan efusi pleura
kanan
B. Tampak pelebaran mediatinum dan sedikit efusi pleura sinistra
Gambar 6 A. CT Thoraks menunjukkan adanya efusi pleura dan konsolidasi pulmonal bilateral
B. CT scan spiral tanpa kontras memperlihatkan pembesaran dan hiperdense kelenjar limfe
hilus kanan ( tanda panah putih ), efusi pleura bilateral ( tanda panah hitam ) dan udem dari
lemak mediastinum
C. CT Thoraks menunjukkan adenopathy mediastinal dan efusi pleura bilateral yang minimal
A
C
4. Antraks Meningitis
- komplikasi dari antraks
- Umumnya jalan masuk melalui kulit, gasrointestinal
maupun inhalasi menyebar ke sistem saraf pusat
jalur hematogen dan jalur limfatik
- tanda-tanda meningeal : penurunan kesadaran,
kaku kuduk, demam, fatigue, mialgia, sakit kepala,
mual, muntah, gelisah, kejang serta delirium
- Pada pemeriksaan patologi meningitis hemoragik
( Cardinals cap ) leptomeningen mengalami udem
dan terjadi infiltrasi peradangan sejumlah besar
B. anthracis ( Gambar 7 )
Gambar 7. Meningitis hemoragik karena anthraks Inhalasi
- Cairan serebrospinal sering berdarah dan
mengandung banyak bakteri tersebut
- Antraks meningitis hampir selalu fatal kematian
terjadi 1 - 6 hari setelah terpapar walaupun telah
diberikan terapi antibiotik yang intensif
- CFR > 90 % dan 75 % pasien meninggal dalam 24
jam setelah terpapar
Sampel yang diambil untuk pemeriksaan adalah :
- pemeriksaan gram dan kultur ulkus, dahak,
darah, cairan efusi, cairan asites dan cairan
serebrospinal
Kelompok bacilli terdiri dari B. cereus, B. anthracis,
B. thuringiensis dan B. Mycoides
susah dibedakan perlu tes khusus
B. Anthracis ( Gambar 8 )
- tidak resisten terhadap penicillin
- terlihat seperti dasar gelas ( like ground glass )
- agar yang mengandung 0,7 % bicarbonat dengan
suhu 37C dan CO2 5% 20% kapsul poly-D-
glutamic acid yang khas
PEMERIKSAAN LABORATORIUM
Gambar 8 a. Koloni dari B. cereus disebelah kiri ; koloni dari B.anthracis disebelah kanan. Koloni B. cereus lebih
besar, lebih mukoid da tampak zona hemolisis pada agar darah
b. Lisis B. anthracis oleh lytic phage gamma. Plak ( daerah terang ) tampak didaerah pertumbuhan
dimana gamma phage diletakkan, Plak ini akibat terjadinya lisis sel bakteri. Gamma phage ini
karakteristik bagi B. anthracis karena tidak menimbulkan lisis pada B. thurigiensis atau B. Cereus
c. Koloni mukoid B. anthracis. Kultur ini diikubasi denga meningkatkan tekanan CO2 ( CO2 5 % )
sehingga meningkatkan prodiksi kapsul poly-D-glutamyl dan terjadi koloni tipe mukoid
d. Dua tehnik mikroskopik tampak adanya kapsul poly-D-glutamyl dari B. anthracis. Sebelah kiri dengan
pewarnaan India ink pembesaran 1000X. Sebelah kanan dengan kapsul fluorescent-antibody yang
bereaksi khas terhadap pewarnaan fluorescent-FA pembesaran 1000X
e. Gambaran khas dari koloni B. anthracis dengan kepala Medusa
f. Gambaran khas dari koloni B. anthracis : gambaran seperti dasar gelas
a b c
d e
f
Pasien meninggal sebelum kultur darah positif
diagnosis dan penanganan dini mutlak diperlukan
Polymixin-lysozyme-EDTA-thallus acetate agar
digunakan sebagai medium seletif untuk B. Anthracis
Kultur darah biasanya selalu positif
kultur jaringan dari lesi kulit : 60 % - 65 % positif
Specific enzyme-linked immunosorbent assays
( ELISAs) : alat diagnostik Sensitivitas ELISA :
- 72 % untuk Protective Agent ( PA )
- 95 % - 100 % untuk antigen kapsul
- 42 % untuk Lethal Factor ( LF )
- 26 % untuk Edema Factor ( EF )
Anthraxin skin test
injeksi subdermal ekstraks kimia yang
mengandung strain B. Anthracis
digunakan untuk diagnosa akut dan berat
Studi : - 82 % kasus, 13 hari setelah timbul gejala
- 99 % kasus pada akhir minggu keempat
Polymerase Chain Reaction ( PCR )
tehnik diagnostik terbaru yang spesifik untuk
B. Anthracis
Terdapat 2 marker : vrrA dan Ba813
Metode ini sangat berguna diagnosis dini
Penisilin dan Doksisiklin penanganan antraks
Pemberian intravena direkomendasikan pada :
- kasus antraks inhalasi, antraks gastrointestinal dan
antraks meningitis
- Antraks kulit dengan gejala sistemik,
- udem yang hebat atau lesi di kepala dan leher
Terapi antibiotik sampai 14 hari gejala mereda
alergi penisilin Kloramfenikol, eritromisin,
tetrasiklin atau ciprofloksasin
resisten penisilin dan doksisiklin ciprofloksasin
Pada tabel 1 terdapat terapi farmakologis yang dapat
diberikan pada antraks
PENATALAKSANAAN
Tabel 1. Terapi farmakologi B. anthracis
Pada antraks kulit
- kontraindikasi dilakukan eksisi eschar
menimbulkan penjalaran ke sistemik
- lesi harus ditutup dengan kasa steril dan diganti
setiap hari
Pada kasus berat udem yang hebat, meningitis,
atau pembengkakan di daerah kepala dan leher
diberikan terapi kortikosteroid
Terapi suportif harus dimulai untuk mencegah
syok septik, gangguan elektrolit dan cairan
serta mempertahankan pernafasan
Tabel 2 & 3 : Penanganan antraks kulit dan antraks
inhalasi
Tabel 2. Penanganan penderita dengan kemungkinan Anthraks kulit
Tabel 3. Penanganan penderita dengan kemungkinan Anthraks Inhalasi
Hindari kontak langsung dengan bahan atau makanan
yang berasal dari hewan yang dicurigai terkena
antraks
Tidak perlu dikarantina tidak ada terjadi penularan
antraks dari manusia ke manusia
Profilaksis Doksisiklin atau Ciprofloksasin selama
6 minggu
Di Amerika Serikat : vaksin antraks
rutin diberikan kepada orang yang beresiko
terpapar spora antraks
saat ini digunakan pada semua anggota militer
PENCEGAHAN
Antraks Vaccine Adsorbed ( AVA / Biothrax )
- filtrat kultur steril strain B. anthracis yang
dilemahkan, non infeksius, dengan aluminium
hidroksida sebagai ajuvan
- mengandung Protektif Antigen (PA)
- diberikan pada individu sehat umur 18 65 tahun
- tidak bisa diberikan pada wanita hamil
- diberikan subkutan dgn dosis 0,5 cc yg diulang
pada minggu ke 2, 4 dan bulan ke 6, 12 dan 18
- Boster diberikan setiap tahun
Pada kasus tersangka antraks
antibiotik profilaksis dan vaksin AVA
Efikasi AVA respon imun :
- 83 % setelah pemberian dosis pertama
- 91 % setelah dosis ke dua atau lebih
Alat-alat yang tercemar spora antraks dapat
dimusnahkan ( dekontaminasi ) dengan formaldehyde
Spora B. anthracis dapat dimusnahkan :
- uap air basah bersuhu 90 C selama 45 menit
- air mendidih atau uap air basah bersuhu 100 C
selama 10 menit
- panas kering pada suhu 120 C selama satu jam.
KESIMPULAN
Antraks adalah penyakit hewan yang dapat menular
ke manusia ( Zoonosis ) dan bersifat akut
Penyebabnya bakteri B. Anthracis
Penularan pada manusia kontak langsung,
mengkonsumsi produk hewan yang terkena dan
melalui udara yang mengandung spora B. Anthracis
Diagnosis antraks dibuat berdasarkan gejala klinis,
pemeriksaan laboratorium, radiologis dan menilai
kadar antibodi spesifik pada darah penderita
Terdapat 4 jenis antraks yaitu antraks kulit, antraks
gastrointestinal, antraks inhalasi dan antraks
meningitis
Penanganan antraks dapat diberikan antibiotik
seperti penisillin, tetrasiklin atau fluoroquinolone dan
diberikan selama 6 minggu atau lebih
Antraks dapat dicegah dengan :
- penguburan bangkai ternak yang terinfeksi
- vaksinasi ternak
- pemberian vaksin antraks pada individu yang
mempunyai resiko terpapar penyakit ini
- diberikan antibioktik profilaksis
You might also like
- Nurul Mushthafiyah - PPT AntraksDocument24 pagesNurul Mushthafiyah - PPT AntraksNurul MushthafiyahNo ratings yet
- AnthraxDocument10 pagesAnthraxMega AyuNo ratings yet
- ANTRAKS PENYAKITDocument53 pagesANTRAKS PENYAKITanastasiapintaNo ratings yet
- DETEKSI DAN PENCEGAHAN ANTRAKSDocument16 pagesDETEKSI DAN PENCEGAHAN ANTRAKSIqyu Chan KyuNo ratings yet
- Bacillus AntraxisDocument11 pagesBacillus AntraxisEma Ciie KyuhyunNo ratings yet
- Laporan PBL 8B - ZoonosisDocument54 pagesLaporan PBL 8B - ZoonosisHirotaka KitabatakeNo ratings yet
- Patofisiologi AntraksDocument6 pagesPatofisiologi Antraksdella100% (1)
- ANTRAKSDocument11 pagesANTRAKSEsti SaraswatiNo ratings yet
- Lalat Kuda dan Penyakit AntraksDocument6 pagesLalat Kuda dan Penyakit AntraksNova Elvira Febriani Purba100% (1)
- Asuhan Keperawatan Pada Klien Dengan AnthraxDocument9 pagesAsuhan Keperawatan Pada Klien Dengan AnthraxIqbal PalanuNo ratings yet
- Asuhan Keperawatan Pada Klien Dengan AnthraxDocument8 pagesAsuhan Keperawatan Pada Klien Dengan Anthraxard dhanNo ratings yet
- Laringitis DifteriDocument19 pagesLaringitis DifteriRian Segal HidajatNo ratings yet
- Bacillus AnthracisDocument6 pagesBacillus AnthracisYonna AlmayeraNo ratings yet
- 1.17. AnthraxDocument30 pages1.17. AnthraxsyiqaNo ratings yet
- Anthrax Dan BrucellosisDocument17 pagesAnthrax Dan BrucellosisDesriwanAnggaMedicaNo ratings yet
- AntraxDocument16 pagesAntraxibalsaputra0% (1)
- Askep Antraks ParuDocument13 pagesAskep Antraks Paruard hanNo ratings yet
- Antraks PengertianDocument8 pagesAntraks PengertianHafselNo ratings yet
- RHINITIS DAN LARYNGITISDocument51 pagesRHINITIS DAN LARYNGITISErvin Juliet, ANo ratings yet
- AntraksDocument16 pagesAntraksHari AnsyahNo ratings yet
- Bacillus AnthracisDocument11 pagesBacillus AnthracisZakya FitriNo ratings yet
- Epidemiologi Penyakit AnthraxDocument10 pagesEpidemiologi Penyakit Anthraxsepti widyaNo ratings yet
- Tonsilitis dan AdenoidDocument34 pagesTonsilitis dan AdenoidSyukri Be DeNo ratings yet
- Laporan Kasus TB Meningoensefalitis TB HIVDocument53 pagesLaporan Kasus TB Meningoensefalitis TB HIVRazwa MaghviraNo ratings yet
- TONSILITISDocument58 pagesTONSILITISMimi Suhaini SudinNo ratings yet
- Faringitis 2018Document42 pagesFaringitis 2018Wulan BunganaenNo ratings yet
- Diphtheria (Difteri) : Sub Bagian Infeksi Tropis Bagian Ika FK Usu MedanDocument32 pagesDiphtheria (Difteri) : Sub Bagian Infeksi Tropis Bagian Ika FK Usu MedanArya PratamaNo ratings yet
- Clinical ReasoningDocument25 pagesClinical ReasoningFirman FirdausNo ratings yet
- Trisna Putri - Septicaemia EpizooticaDocument10 pagesTrisna Putri - Septicaemia Epizooticatrisnaput3No ratings yet
- Makalah AntraksDocument10 pagesMakalah AntraksCindy TiaraNo ratings yet
- Morfologi dan Karakteristik Sengkenit dan TungauDocument93 pagesMorfologi dan Karakteristik Sengkenit dan TungauChandra PermanaNo ratings yet
- Faringitis, Tonsilitis, Laringitis, Dan Rinitis AkutDocument69 pagesFaringitis, Tonsilitis, Laringitis, Dan Rinitis AkutAlan MustaqimNo ratings yet
- Apa Itu Penyakit Antraks ZooonosisDocument16 pagesApa Itu Penyakit Antraks ZooonosisAlfred BayoNo ratings yet
- Makalah AntraksDocument17 pagesMakalah AntraksRini Riana NenobesiNo ratings yet
- 08 Infeksi Leher Dalam - Dr. Bakti SurarsoDocument63 pages08 Infeksi Leher Dalam - Dr. Bakti SurarsorabinreaganNo ratings yet
- Trakeitis Akut: Anatomi, Patogenesis, KlasifikasiDocument14 pagesTrakeitis Akut: Anatomi, Patogenesis, KlasifikasicantikarevieraNo ratings yet
- PNEUMONIA: PENYAKIT PARU YANG MENYERANGDocument69 pagesPNEUMONIA: PENYAKIT PARU YANG MENYERANGchicy morfiNo ratings yet
- ANTHRAX PATHOLOGIDocument15 pagesANTHRAX PATHOLOGIsriparamithaNo ratings yet
- Paper KulitDocument24 pagesPaper Kulitdz fiddinNo ratings yet
- Titip LP Snakebite 2Document29 pagesTitip LP Snakebite 2anisnurlailiNo ratings yet
- 6.2 Cacing Tambang (Ancylostoma Duodenale & Necator Americanus)Document4 pages6.2 Cacing Tambang (Ancylostoma Duodenale & Necator Americanus)Cindy SANo ratings yet
- Bisul HitamDocument28 pagesBisul HitamPutri Intan AtasogeNo ratings yet
- Abses Peritonsil Dan RetrofaringDocument50 pagesAbses Peritonsil Dan RetrofaringVico RizkytaNo ratings yet
- Septicaemia EpizooticaDocument8 pagesSepticaemia EpizooticaYulia Khalifatun NissaNo ratings yet
- TRAKEITISDocument12 pagesTRAKEITIScantikarevieraNo ratings yet
- ZoonosisDocument18 pagesZoonosisgafurcoyNo ratings yet
- TRAKEATISDocument11 pagesTRAKEATISVanesa oktariaNo ratings yet
- Abses Leher DalamDocument30 pagesAbses Leher DalamPoppyAnditaWulandariNo ratings yet
- PARASITOLOGIDocument38 pagesPARASITOLOGIAlfiannorNo ratings yet
- Makalah Epidemiologi Penyakit Dan Kesehatan Masyarakat VeterinerDocument17 pagesMakalah Epidemiologi Penyakit Dan Kesehatan Masyarakat VeterinerAgis AgisNo ratings yet
- Peneumonia& Keganasan Paru RDocument60 pagesPeneumonia& Keganasan Paru RYogi Aditya Ongis NadeNo ratings yet
- Abses PeritonsillarDocument28 pagesAbses PeritonsillarriwisabaraNo ratings yet
- CRS Laringitis TBDocument52 pagesCRS Laringitis TBMayang Permata SariNo ratings yet
- ANTHRAX PENYAKIT BERBAHAYADocument17 pagesANTHRAX PENYAKIT BERBAHAYAAnisaPratiwiArumningsihNo ratings yet
- Pleno Efusi Pleura MantepDocument24 pagesPleno Efusi Pleura MantepYucca CameliaNo ratings yet
- Sss155 Slide TonsilitisDocument40 pagesSss155 Slide TonsilitisMohamad Haikal AsmanNo ratings yet
- Arthropoda sebagai Hospes PerantaraDocument61 pagesArthropoda sebagai Hospes PerantaraAnonymous jBLlmQWkKFNo ratings yet
- NEKROPSI OPTIMALDocument37 pagesNEKROPSI OPTIMALSerly Permatasari100% (1)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaFrom EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaRating: 2.5 out of 5 stars2.5/5 (2)
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.From EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Rating: 5 out of 5 stars5/5 (2)
- Lapkas AnestesiDocument40 pagesLapkas AnestesiAndre Christian SopacuaNo ratings yet
- Anatomi Histologi MataDocument9 pagesAnatomi Histologi MataDrosophila Meilani GasterNo ratings yet
- 7 1 7Document6 pages7 1 7ghevywak2No ratings yet
- Farmakologi Obat Dalam KehamilanDocument1 pageFarmakologi Obat Dalam KehamilanAndre Christian SopacuaNo ratings yet
- BotulismusDocument9 pagesBotulismusAndre Christian SopacuaNo ratings yet
- Trauma Medulla SpinalisDocument4 pagesTrauma Medulla SpinalisloysfernandoNo ratings yet
- BlaDocument1 pageBlaAndre Christian SopacuaNo ratings yet
- Lapkas Asma Audrine - DR KhainirDocument35 pagesLapkas Asma Audrine - DR KhainirAndre Christian SopacuaNo ratings yet
- Laporan Kasus KulkelDocument18 pagesLaporan Kasus KulkelAndre Christian SopacuaNo ratings yet
- TRANS] Pembahasan Hukum dan Psikologi Transgender di IndonesiaDocument20 pagesTRANS] Pembahasan Hukum dan Psikologi Transgender di IndonesiaAndre Christian SopacuaNo ratings yet
- Artritis ReumatoidDocument34 pagesArtritis ReumatoidAndre Christian Sopacua100% (1)
- Farmakologi NikotinDocument24 pagesFarmakologi NikotinAndre Christian SopacuaNo ratings yet
- Fraktur WajahDocument20 pagesFraktur WajahArismunandar SosiloNo ratings yet
- 6th Central Pay Commission Salary CalculatorDocument15 pages6th Central Pay Commission Salary Calculatorrakhonde100% (436)
- CE-SAH-ManagementDocument6 pagesCE-SAH-ManagementRani MuliaNo ratings yet
- CE-SAH-ManagementDocument6 pagesCE-SAH-ManagementRani MuliaNo ratings yet
- Air & SampahDocument26 pagesAir & SampahAndre Christian SopacuaNo ratings yet
- Farmakologi NikotinDocument24 pagesFarmakologi NikotinAndre Christian SopacuaNo ratings yet
- CARDIODocument21 pagesCARDIOAnonymous piCZ0tJh0% (1)
- Oksidasi ReduksiDocument9 pagesOksidasi ReduksiAndre Christian SopacuaNo ratings yet
- Osce MataDocument4 pagesOsce MataAndre Christian SopacuaNo ratings yet
- Jadwal Imunisasi 2011Document1 pageJadwal Imunisasi 2011Putri Aptalia AkrabiNo ratings yet
- Emergency DrugsDocument33 pagesEmergency DrugsHari Mukti100% (8)
- Anatomi Dan Histologi KulitDocument4 pagesAnatomi Dan Histologi KulitFrianto IsmailNo ratings yet
- TransfusiDocument42 pagesTransfusiAndre Christian SopacuaNo ratings yet
- EK K1 Lafal Sumpah DokterDocument20 pagesEK K1 Lafal Sumpah DokterAndre Christian SopacuaNo ratings yet
- REKAM MEDISDocument26 pagesREKAM MEDISAndre Christian SopacuaNo ratings yet
- Faktor Sosbud - Penghambat Dan Pendorong Upaya KesehatanDocument13 pagesFaktor Sosbud - Penghambat Dan Pendorong Upaya KesehatanAndre Christian SopacuaNo ratings yet
- Faktor Sosbud - Penghambat Dan Pendorong Upaya KesehatanDocument13 pagesFaktor Sosbud - Penghambat Dan Pendorong Upaya KesehatanAndre Christian SopacuaNo ratings yet



































































![TRANS] Pembahasan Hukum dan Psikologi Transgender di Indonesia](https://imgv2-1-f.scribdassets.com/img/document/276992125/149x198/2f869c10d7/1545111424?v=1)















