Professional Documents
Culture Documents
Fisiologi Sekresi Lambung
Uploaded by
Preveena SubramaniamOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Fisiologi Sekresi Lambung
Uploaded by
Preveena SubramaniamCopyright:
Available Formats
Fisiologi sekresi lambung Posted by ariem BLOG on 12:19.
- No comments Sekresi asam lambung adalah suatu proses kompleks dan berkesinambungan yang dikendalikan oleh beberapa faktor sentral (neural) dan perifer (endokrin). Setiap faktor turut berkontribusi pada peristiwa fisiologis akhir, yaitu sekresi H oleh sel2 parietal yang terletak di badan dan fundus lambung. Faktor neural (asetilkolin), parakrin (histamin), dan endokrin (gastrin) berperan penting dalam pengaturan sekresi asam. Tiap faktor tersebut memiliki reseptor spesifik (reseptor M3, H2, dan CCK2) yang secara anatomi dan/atau farmakologi terlokalisasi di membran basolateral sel parietal. Pada sel parietal terdapat 2 jalur pensinyalan utama; jalur bergantung AMP siklik dan jalur bergantung Ca. Histamin menggunakan jalur yang pertama, sedangkan gastrin dan Ach memberikan efeknya melalui jalur yang kedua. Jalur bergantung AMP siklik menyebabkan terjadinya fosforilasi protein efektor pada sel2 parietal. Jalur bergantung Ca menyebabkan peningkatan Ca di sitosol. Kedua jalur tersebut mengaktivasi H,K ATPase (pompa proton). H,K-ATPase terdiri atas sebuah subunit Alfa dan sebuah subunit beta yang lebih kecil. Pompa ini membangkitkan gradien ion terbesar yang pernah ditemukan pada vertebrata, dengan pH intrasel sekitar 7,3 dan pH intrakanalikula sekitar 0,8. Struktur terpenting di SSP yang terlibat dalam stimulasi sentral sekresi asam lambung adalah nukleus dorsal motorik pada saraf vagus (DMNV), hipotalamus, dan nukleus traktus solitarius (NTS). Serabut efferen yang berasal dari DMNV menurun ke arah lambung melalui saraf vagus dan membentuk sinaps dengan sel ganglion sistem saraf enterik (ENS). Pelepasan Ach dari serabut vagus pascaganglion dapat menstimulasi sekresi asam lambung secara langsung melalui subtipe reseptor kolinergik muskarinik spesifik, M3, yang terletak pada membran basolateral di sel-sel parietal. SSP kemungkinan memodulasi aktivitas ENS dengan Ach sebgai neurotransmitter regulator utamanya. Umumnya SSP dianggap sebagai kontributor utama pada inisiasi sekresi asam lambung sebagai respon terhadap penglihatan, aroma, dan antisipasi makanan (fase sefalik). Ach juga secara tidak langsung mempengaruhi sel2 parietal melalui stimulasi pelepasan histamin dari sel-mirip-enterokromafin (ECL) di fundus dan stimulasi pelepasan gastrin dari sel2 G di antrum lambung. Histamin dilepaskan dari sel2 ECL melalui jalur2 multifaktor dan merupakan suatu regulator penting dalam produksi asam melalui reseptor subtipe H2. Sel2 ECL biasanya ditemukan di dekat sel parietal. Histamin mengaktivasi sel parietal dengan cara yang mirip parakrin; berdifusi dari tempat pelepasannya ke sel parietal. Keterlibatan histamin dalam sekresi asam lambung (baik sebagai hormon efektor umum terakhir atau bukan) telah dibuktikan secara meyakinkan dengan penghambatan sekresi asam dengan menggunakan antagonis reseptor H2. Sel2 ECL merupakan satu2nya sumber histamin lambung yang terlibat dalam sekresi asam. Gastrin terutama terdapat pada sel2 G antral. Sama seperti histamin, pelepasan gastrin diatur melalui jalur multifaktor yang melibatkan aktivasi neural sentral, distensi lokal, serta senyawa2 kimia dalam lambung, dan faktor2 lain. Gastrin menstimulasi sekresi asam terutama secara tidak langsung dengan menyebabkan pelepasan histamin dari sel2 ECL; selain itu, juga terlihat efek langsung gastrin yang kurang begitu penting terhadap sel2 parietal. Somatostatin, yang terletak di sel2 D antral, dapat menghambat sekresi gastrin dengan bekerja sebagai parakrin, tetapi peran somatostatin yang sebenarnya dalam menghambat sekresi asam lambung masih memerlukan penelitian lebih lanjut. Pada pasien yang terinfeksi oleh Helicobacter pylori, tampak adanya penurunan sel2 D, hal ini dapat mengarah pada produksi
gastrin yang berlebih akibat (Goodman&Gilman;978-979)
berkurangnya
penghambatan
oleh
somatostatin.
Traktus gastrointestinal memiliki persarafan sendiri yang disebut system saraf enteric. System ini terletak di dinding usus dan mengatur pergerakan dan sekresi gastrointestinal. Sistem enteric terutama terdiri dari dua pleksus: 1. Satu pleksus bagian luar yang terletak diantara lapisan otot longitudinal dan sirkular, disebut pleksus minterikus atau pleksus auerbach, dan 2. Satu pleksus bagian bagian dalam disebut pleksus submukosa atau pleksus meissner, yang terletak didalam submukosa. Pleksus mienterikus terutama mengatur pergerakan gastrointestinal, dan pleksus submukosa terutama mengatur sekresi gastrointestinal dan aliran darah lokal. Selain system saraf diatas terdapat juga serat-serat saraf simpatis dan parasimpatis yang berhubungan dengan kedua pleksus mienteretikus dan submukosa, perangsangan oleh system simpatis dan parasimpatis dapat mengaktifkan dan menghambat fungsi gastrointestinal. Ujungujung sarafnya melepaskan neurotransmitter.
Pengaturan anatomis system saraf enteric serta hubunganya dengan system saraf simpatis dan parasimpatis mendukung jenis reflek gastrointestinal salah satunya refleks gastrokolik, reflek enterogastrik, sekresi gastrointestinal, peristaltic, serta reflek berasal dari lambung, duodenum, refleks nyeri, dan refleks defekasi. Terdapat beberapa hormone yang mempunyai makna penting untuk pengaturan sekresi gastrointestinal diantaranya: 1. Kolesistokinin diproduksi oleh sel I dalam mukosa duodenum dan yeyenum yang berpengaruh terhadap kontraktilitas pada kandung empedu, menghambat motilitas lambung.
2. Sekretin disekresi oleh sel S dalam mukosa duodenum mempunyai efek pengambatan yang ringan terhadap motilitas sebagian besar traktus gastrointestinal. 3. Peptida pengambat asam lambung, disekresi oleh mukosa usus halus bagian atas. Pada traktus gastrointestinal terjadi dua gerakan yaitu gerakan propulsive dasar gerakanya adalah peristaltic yang menyebabkan makan bergerak maju sepanjang saluran dengan kecepatan sesuai untuk terjadinya pencernaan dan absorpsi dan gerakan mencampur yang menjaga agar isi usus sungguh-sungguh tercampur. Gambar 2.3 Gerakan Mendoron
Pada saluran pencernaan terjadi proses pencernaan makanan, proses pencernaan makanan dimulai di mulut dengan cara mengunyah. Pada umunya mengunyah dilakukan oleh otot-otot pengunyah yang dipersyarafi oleh cabang motorik Nervus V dan proses mengunyah dikontrol nucleus dalam batang otak. Sebagian besar proses mengunyah disebabkan oleh suatu refleks mengunyah, yang dapat diterangkan sebagai berikut: bolus makanan di mulut pada mulanya menimbulkan penghambatan refleks otot mengunyah, yang menyebabkan rahang yang bawah turun ke bawah. Penurunan ini menimbulkan suatu refleks peregangan otot rahang yang menimbulkan kontraksi rebound. Keadaan secara otomatis mengangkat rahang menjadikan pengatupan gigi, tetapi juga menekan bolus melawan dinding mulut, yang menghambat otot rahang bawah sekali lagi, menyebabakan rahang turun dan kembali rebound pada saat yang lain, dan ini berulang terus menerus. Proses mengunyah dibantu oleh kelenjar ludah yang mensekresikan saliva.
Gambar 2.4 Sekresi Saliva.
Setelah proses mengunyah bolus mengalami proses menelan. Menelan adalah mekanisme yang kompleks, terutama Karena faring hamper setiap saat melakukan beberapa fungsi lain disamping menelan dan hanya diubah dalam beberapa detik ke dalam traktus untuk mendorong makanan. Secara umum, menelan dapat dibagi menjadi: tahaf volunter, tahaf faringeal, dan tahaf esophageal. Gambar 2.5 Mekanisme Menelan Tahap volunteer dari penelanan. Ketika makanan adalah siap untuk
ditelan, secara sadar makanan digulung atau ditekan kearah posterior kedalam
faring oleh tekanan dari lidah ke atas dan ke belakang terhadap langit-langit mulut, menelan menjadi otomatis biasanya tidak bisa dihentikan.
Tahap faringeal. Ketika bolus makanan masuk ke bagian posterior mulut dan faring, bolus merangsang daerah reseptor menelan didaerah pintu faring, terutama pada tiang-tyang tonsillar, dan impuls-impuls dari sini berjalan ke batang otak. untuk mencentuskan serangkaian kontraksi otot faringeal secara otomatis.
Tahaf Esofageal. Ketika peristaltic dari esophagus dimulai, otot sfingter bawah dari esophagus berelaksasi, sfingter membuka dan bolus makanan masuk ke lambung. Otot dari sfingter bawah esophageal berkontraksi. Lalu menutup apabila gerakan peristaltic tidak ada, serta mencegah refluks dari lambung berupa asam lambung. Gambar 2.6 Proses Menelan
Setelah proses menelan bolus berada dilambung, fungsi motorik dari lambung adalah penyimpanan sebagian besar makanan sampai makanan diproses duodenum, pencampuran makanan ini dengan sekresi dari lambung sampai membentuk suatu campuran setengah cairan disebut kimus, dan pengosongan
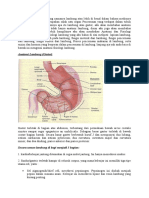
makanan dengan lambat dari lambung ke dalam usus halus pada kecepatan yang sesuai penyerapan dan pencernaan yang sesuai untuk usus halus. Dibawah ini gambar anatomi dari lambung. Gambar 2.7 Anatomi Lambung
Bolus dalam lambung dicerna dengan dibantu oleh hormone gastrin, asam lambung, serta lambung tersebut melakukan gerakan mencampur dan mendorong bolus yang sudah menjadi kimus. Selain itu lambung juga mensekresi kelenjar gastric yang memproduksi asam, mensekresi asam hidroklorida, pepsinogen, factor instrinsik, mucus dan lambung juga mensekresi kelenjar pilorik yang memproduksi mucus, beberapa pepsinogen, dan hormone gastrin. Dari lambung kimus masuk ke usus halus, kimus tersebut mengalami mengalami gerakan pencampuran dan kontraksi pendorongan. Aktivitas Peristaltic sangat meningkat setelah makan. Ini disebabkan sebagian oleh masuknya kimus ke dalam duodenum tetapi juga oleh apa yang disebut gastroenteric yang dimulai peregangan lambung dan diteruskan terutama melalui pleksus myenteric dari lambung menurun sepanjang dinding usus halus. Selain sinyal saraf mempengaruhi peristaltik usus halus, terdapat beberapa factor hormonal juga mempengaruhi gerak peristaltik. Factor hormonal tersebut meliputi gastrin, CCK, hormon insulin, motilin, dan serotonin, semuanya meningkatkan motilitas usus dan dikeluarkan selama berbagai fase pencernaan makanan. Dan sebaliknya, secretin dan glucagon menghambat motilitas usus kecil.
Gambar 2.8 Pergerakan Segmentasi Usus
Di usus halus terjadi proses absorpsi melalui transfor aktif dan melalui difusi beberapa ratus gram karbohidrat, 100 gram lemak, 50-100 protein yang telah disederhanakan, serta 7-8 liter air. Air ditransfor melalui membran usus dengan proses difusi. Absorpsi ion dilakukan melalui transfor aktif 20-30 gram natrium disekresikan melalui usus halus. Gambar 2.9 Absorpsi Natrium
Permukaan absorpsi mukosa usus yaitu villi. Terdapat jonjot-jonjot yang disebut valvulae conniventes, yang dapat meningkat/kan area permukaan absorpsi menjadi sekitar tiga kali lipat. Lipatan ini meluas secara lingkar kebanyakan di sekitar usus dan terutama dengan baik berkembang baik di duodenum dan jejunum, di mana sering menonjol ke dalam dalam lumen 8 milimeter. Gambar 2.10 Villi
Setelah melalui proses absorpsi di usus halus kimus masuk kedalam usus besar atau kolon, sebelumnya melewati katup ileosaekal yang mempunyai fungsi mencegah aliran balikisi fekal dari kolon ke dalam usus halus. Didalam kolon kimus mengalami proses absorpsi lagi, dimana fungsi dari kolon diantaranya absorpsi air dan elektrolit dari kimus dan penimbunan bahan feces sampai dapat dikeluarkan. Kira-kira 1500 ml kimus setiap harinya ke dalam kolon. Sebagian besar absorpsi dalam usus besar terjadi pada pertengahan proksimal kolon sehingga disebut bagian ini kolon absorpsi. Dalam kolon terdapat juga bakteri yang berguna dalam mencerna selulosa, pembentukan vitamin k, vitaqmin B12, riboflavin, macam gas. Terjadi gerakan-gerakan dalam kolon diantaranya gerakan mencampur dalam kolon lebih dikenal haustrasi yaitu kontraksi gabungan dari pita otot sirkuler dan longitudinal menyebabkan usus besar yang tidak terangsang menonjol keluar menyerupai kantung. Selain gerakan mencampur kolon juga melakukan gerakan mendorong. Gambar 2.11 Sfingter Ileosaekal Dan Kolon
Setelah feces dalam kolon penuh akan terjadi proses defekasi. Adanya suatu reflek defekasi yaitu bila feces memasuki rektum, perenggangan dinding rectum menimbulkan sinyal-sinyal afferent yang menyebar melalui pleksus myenteric untuk menimbulkan gelombang peristaltic di dalam kolon desenden, sigmoid, dan rektum, mendorong feces ke arah anus. Ketika gelombang peristaltik mendekati anus, sfingter ani internus direlaksasi oleh sinyal-sinyal penghambat dari pleksus myenteric; jika sphincter ani eksternus dengan sadar, secara voluter berelaksasi pada waktu bersamaan, akan terjadi defekasi. Gambar 2.12 Defekasi
You might also like
- Sekresi Lambung Dan AbsorpsiDocument6 pagesSekresi Lambung Dan AbsorpsiJojo Jack PoetraNo ratings yet
- Fisiologi Mengunyah, Duodenum, Kontrol PencernaanDocument7 pagesFisiologi Mengunyah, Duodenum, Kontrol PencernaanHenggar Allest PratamaNo ratings yet
- SekresiDocument11 pagesSekresifajri_antiNo ratings yet
- Fisiologi PencernaanDocument10 pagesFisiologi Pencernaandidi ra100% (4)
- Proses PencernaanDocument5 pagesProses PencernaanDewa DiningratNo ratings yet
- Billa Puteri Yanuar - Kelompok 2B - Essay Minggu 2Document10 pagesBilla Puteri Yanuar - Kelompok 2B - Essay Minggu 2Hani AlfianiiNo ratings yet
- Tukak Peptik PenyotDocument52 pagesTukak Peptik PenyotDewi asihNo ratings yet
- Fisiologi Umum GISDocument27 pagesFisiologi Umum GISTriyaNo ratings yet
- Perforasi GasterDocument22 pagesPerforasi GasterSalsa Fadhzillah ZamiahNo ratings yet
- Fisiologi Gi TractDocument35 pagesFisiologi Gi TractAzwanNo ratings yet
- BAB 6 Anatomi Sistem PencernaanDocument18 pagesBAB 6 Anatomi Sistem Pencernaansilvislsbla11No ratings yet
- Makalah DigestifDocument13 pagesMakalah DigestifResitaAgustinaEkaPratiwi0% (1)
- LP GastritisDocument23 pagesLP GastritisI gede widnyanaNo ratings yet
- Chapter 64 - Fungsi Sekresi Saluran PencernaanDocument3 pagesChapter 64 - Fungsi Sekresi Saluran PencernaanNajwa ShafirahNo ratings yet
- Kelompok 2a-Kayyis-Minggu 2Document7 pagesKelompok 2a-Kayyis-Minggu 2Kayyis FirzadieNo ratings yet
- FISIOLOGI GastroDocument5 pagesFISIOLOGI GastroelidwyNo ratings yet
- Skenario 1 Blok GITDocument14 pagesSkenario 1 Blok GITdebbyelviraNo ratings yet
- Fisiologi PencernaanDocument46 pagesFisiologi PencernaanRezaNo ratings yet
- Stimulus Rasa LaparDocument8 pagesStimulus Rasa LaparTanjung Ardo0% (1)
- Proses Pengendalian Gastrointestinal Hormone Terhadap Organ PencernaanDocument20 pagesProses Pengendalian Gastrointestinal Hormone Terhadap Organ Pencernaandinararijati100% (9)
- Fisiologi PencernaanDocument21 pagesFisiologi PencernaanEdison SiringoringoNo ratings yet
- Sistem PencernaanDocument8 pagesSistem PencernaansallyNo ratings yet
- Fisiologi Sistem PencernaanDocument31 pagesFisiologi Sistem PencernaanAndika Zuldiansyah100% (1)
- Anatomi Dan Fisiologi LambungDocument8 pagesAnatomi Dan Fisiologi LambungRaja Putra Sitepu100% (1)
- Kelompok VDocument10 pagesKelompok VReyNo ratings yet
- Anatomi LambungDocument5 pagesAnatomi LambungramlanilhamNo ratings yet
- Fisiologi Pencernaan NewDocument61 pagesFisiologi Pencernaan NewZukmianty Suaib100% (4)
- FISIOLOGI LambungDocument6 pagesFISIOLOGI LambungIzza Ayudia HakimNo ratings yet
- Makalah GastrointestinalDocument19 pagesMakalah GastrointestinalUmmi FauziNo ratings yet
- Catatan Kuliah HAMBURDocument69 pagesCatatan Kuliah HAMBURVanny PranandaNo ratings yet
- Anatomi Dan Fisiologi GasterDocument7 pagesAnatomi Dan Fisiologi GasterLp Askep Cuii Eaty0% (2)
- Sistem PencernaanDocument34 pagesSistem PencernaanHaryanto PotterNo ratings yet
- LKM Pencernaan 1,2,3Document10 pagesLKM Pencernaan 1,2,3Hamzah AlkaNo ratings yet
- Referat Bedah Perforasi GasterDocument18 pagesReferat Bedah Perforasi GasterAiman AfiqNo ratings yet
- Fisiologi PencernaanDocument58 pagesFisiologi PencernaanDonny SaputraNo ratings yet
- Prinsip Dasar Fungsi Git: Andreas 1210211131Document34 pagesPrinsip Dasar Fungsi Git: Andreas 1210211131Anonymous ASy4vGNo ratings yet
- Sekresi Asam Lambung LaporanDocument21 pagesSekresi Asam Lambung LaporanJeecrisNo ratings yet
- Pre-Test Interna (Dispepsia)Document21 pagesPre-Test Interna (Dispepsia)lia rahmiatyNo ratings yet
- Fisiologi DigestiveDocument25 pagesFisiologi DigestiveLintang SuroyaNo ratings yet
- Alivia Ayu Pramesti Hariyadi - 020.06.0003 - Kelas ADocument12 pagesAlivia Ayu Pramesti Hariyadi - 020.06.0003 - Kelas AAlivia AyuNo ratings yet
- Sekresi Getah Lambung PBL 1Document5 pagesSekresi Getah Lambung PBL 1Fadila Jakfar DalimuntheNo ratings yet
- Mekanisme Dan Pengaturan Sistem DigestivusDocument17 pagesMekanisme Dan Pengaturan Sistem DigestivusAnonymous h4fxwSLNo ratings yet
- GASTRITISDocument21 pagesGASTRITISAnwar ganingNo ratings yet
- Makalah Anfis - LambungDocument13 pagesMakalah Anfis - LambungTantri Cahyani100% (1)
- KMB IiDocument41 pagesKMB Iivince amoireizaNo ratings yet
- Konsep Teori GastritisDocument8 pagesKonsep Teori GastritisRetnoNo ratings yet
- Tutorial 2 KD 8Document13 pagesTutorial 2 KD 8Ika PurnamasariNo ratings yet
- Keadaan Kenyang Dan LaparDocument12 pagesKeadaan Kenyang Dan LaparKhomarudinNo ratings yet
- Mekanisme Sekresi Asam LambungDocument21 pagesMekanisme Sekresi Asam LambungEka Septia33% (3)
- BAB 1 - Rev.1Document28 pagesBAB 1 - Rev.1Khadijah Nur Al FirdausiNo ratings yet
- Anatomi LambungDocument6 pagesAnatomi LambungmuhrillahiyaaaNo ratings yet
- LI - Kyy - BLM FixDocument13 pagesLI - Kyy - BLM FixDzaky Qaisafatih FuzanNo ratings yet
- Anfis Sistem PencernaanDocument54 pagesAnfis Sistem PencernaanDwi UlanNo ratings yet