Professional Documents
Culture Documents
Kelemahan Otot
Uploaded by
Nuzulul NahlCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Kelemahan Otot
Uploaded by
Nuzulul NahlCopyright:
Available Formats
BAB I PENDAHULUAN 1.1.
LATAR BELAKANG Seorang wanita yang berumur 25 tahun datang ke IGD tengah malam dengan mengeluhk an kelemahan otot memberat yang tidak dimengertinya mulai 3 hari yang lalu. Dari hasil pemeriksaan ditemukan penderita juga mengalami diplopia, ptosis, keluhan bertambah berat pada sore hari dan membaik pada pagi hari. Keluhan lainnya lagi dimana pasien apabila berbicara lama suara akan semakin melemah, kelemahan otot setelah beraktifitas dan pulih kembali setelah istirahat. Pasien masih bisa maka n dan minum dengan baik. Pada pemeriksaan fisik pasien didapatkan tanda vitalnya T: 110/70 mmHg, N: 92x/ menit, RR: 19x/ menit, t: 36,9o C. Tidak didapatkan gangguan sensibilitas dan ti dak ada gerakan abnormal. Sedangkan pada pemeriksaan penunjang di ruangan, didap atkan bahwa kadar elektrolit darah (Na: 135-145 mEq/L, K: 3,5-5,0 mEq/L, Cl: 95105 mEq/L, Ca: 9-11 mg/dl). Pemeriksaaan EMG menunjukkan penurunan progresif amp litude potensial aksi otot terhadap rangsangan yang berulang dan satu rangsangan menimbulkan potensial aksi yang normal. 1.2. 1.2.1. 1.2.2. 1.2.3. ls)! 1.2.4. 1.2.5. i hari 1.2.6. PERMASALAHAN Bagaimana patofisiologi dan etiologi kelemahan otot? Bagaimana fisiologi neuromuskuler? Terangkan proses elektrik kelainan neuromuscular (melalui mekanisme impu Keterkaitan antara kelemahan otot dan gejala lain yang menyertainya Apa penyebab keluhan bertambah berat pada sore hari dan membaik pada pag DD penyakit dengan kelemahan otot sesuai scenario!
1.3. TUJUAN 1.3.1. Dapat menjelaskan n neuron 1.3.2. Dapat menjelaskan 1.3.3. Dapat menjelaskan ular 1.3.4. Dapat menjelaskan
anatomi neuromuscular serta hubungan kontraksi otot da gambaran klinis kelainan neuromuscular penilaian dan pendekatan diagnostic kelainan neuromusc prinsip-prinsip pengobatan pada kelainan neuromuscular
BAB II PEMBAHASAN 2.1. TERMINOLOGI a) Diplopia Diplopia adalah persepsi 2 bayangan dari 1 objek; disebut juga dengan ambiopia, double vision, dan binocular polyopia. b) Ptosis Ptosis adalah turunnya kelopak mata atas akibat kelumpuhan nervus ketiga atau ak ibat inervasi simpatetik. c) Gangguan sensitibilitas Gangguan sensitibilitas adalah kelainan daya tangkap rangsangan rasa kulit (rasa permukaan dan rasa sendi otot) rasa dalam. d) Pemeriksaan EMG Pemeriksaan EMG adalah pemeriksaan non-invasif untuk memeriksa saraf perifer dan otot. 2.2. a) b) c) d) e) KEY WORD Wanita usia 25 tahun Kelemahan otot Diplopia Ptosis Berbicara semakin melemah
2.3. PEMBAHASAN 2.3.1 Mekanisme Kelemahan Otot Konsep kelemahan merupakan reaksi fungsional dari pusat kesadaran yaitu cortex c erebri yang dipengaruhi oleh dua sistem penghambat (inhibisi dan sistem penggera k/aktivasi). Sampai saat ini masih berlaku dua teori tentang kelelahan otot, yai tu teori kimia dan teori syaraf pusat (Tarwaka. dkk, 2004: 107). 1) Teori kimia Secara teori kimia bahwa terjadinya kelelahan adalah akibat berkurangnya cadanga n energi dan meningkatnya sistem metabolisme sebagai penyebab hilangnya efisiens i otot, sedangkan perubahan arus listrik pada otot dan syaraf adalah penyebab se kunder. 2) Teori syaraf pusat Bahwa perubahan kimia hanya penunjang proses, yang mengakibatkan dihantarkannya rangsangan syaraf oleh syaraf sensosrik ke otak yang disadari sebagai kelelahan otot. Rangsangan aferen ini menghambat pusat-pusat otak dalam mengendalikan gera kan sehingga frekuensi potensial gerakan pada sel syaraf menjadi berkurang. Berk urangnya frekuensi ini akan menurunkan kekuatan dan kecepatan kontraksi otot dan gerakan atas perintah kemauan menjadi lambat. Kondisi dinamis dari pekerjaan ak an meningkatkan sirkulasi darah yang juga mengirimkan zat-zat makanan bagi otot dan mengusir asam laktat. Karena suasana kerja dengan otot statis aliran darah a kan menurun, maka asam laktat akan terakumulasi dan mengakibatkan kelelahan otot lokal. Disamping itu juga dikarenakan beban otot yang tidak merata pada jaringan terten tu yang pada akhirnya akan mempengaruhi kinerja (performance) seseorang (Eko Nur mianto, 2003: 265). Kelelahan diatur oleh sentral dari otak. Pada susunan syaraf pusat, terdapat sistem aktivasi dan inhibisi. Kedua sistem ini saling mengimban gi tetapi kadangkadang salah satu daripadanya lebih dominan sesuai dengan kebutu han.Sistem aktivasi bersifat simpatis, sedang inhibisi adalah parasimpatis.
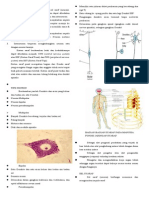
2.3.2 Fisiologi Neuromuskular Junction Celah sinaps merupakan jarak antara membran presinaptik dan membran post sinapti k. Lebarnya berkisar antara 20-30 nanometer dan terisi oleh suatu lamina basalis , yang merupakan lapisan tipis dengan serat retikular seperti busa yang dapat di lalui oleh cairan ekstraselular secara difusi. Terminal presinaptik mengandung vesikel yang didalamnya berisi asetilkolin (ACh) . Asetilkolin disintesis dalam sitoplasma bagian terminal namun dengan cepat dia bsorpsi ke dalam sejumlah vesikel sinaps yang kecil, yang dalam keadaan normal t erdapat di bagian terminal suatu lempeng akhir motorik (motor end plate). Bila suatu impuls saraf tiba di neuromuscular junction, kira-kira 125 kantong as etilkolin dilepaskan dari terminal masuk ke dalam celah sinaps. Bila potensial a ksi menyebar ke seluruh terminal, maka akan terjadi difusi dari ion-ion kalsium ke bagian dalam terminal. Ion-ion kalsium ini kemudian diduga mempunyai pengaruh tarikan terhadap vesikel asetilkolin. Beberapa vesikel akan bersatu ke membran saraf dan mengeluarkan asetilkolinnya ke dalam celah sinaps. Asetilkolin yang di lepaskan berdifusi sepanjang sinaps dan berikatan dengan reseptor asetilkolin (A ChRs) pada membran post sinaptik. Secara biokimiawi keseluruhan proses pada neuromuscular junction dianggap berlan gsung dalam 6 tahap, yaitu: 1. Sintesis asetil kolin terjadi dalam sitosol terminal saraf dengan menggu nakan enzim kolin asetiltransferase yang mengkatalisasi reaksi berikut ini: Asetil-KoA + Kolin Asetilkolin + KoA 2. Asetilkolin kemudian disatukan ke dalam partikel kecil terikat-membran y ang disebut vesikel sinap dan disimpan di dalam vesikel ini. 3. Pelepasan asetilkolin dari vesikel ke dalam celah sinaps merupakan tahap berikutnya. Peristiwa ini terjadi melalui eksositosis yang melibatkan fusi vesi kel dengan membran presinaptik. Dalam keadaan istirahat, kuanta tunggal (sekitar 10.000 molekul transmitter yang mungkin sesuai dengan isi satu vesikel sinaps) akan dilepaskan secara spontan sehingga menghasilkan potensial endplate miniatur e yang kecil. Kalau sebuah akhir saraf mengalami depolarisasi akibat transmisi s ebuah impuls saraf, proses ini akan membuka saluran Ca2+ yang sensitive terhadap voltase listrik sehingga memungkinkan aliran masuk Ca2+ dari ruang sinaps ke te rminal saraf. Ion Ca2+ ini memerankan peranan yang esensial dalam eksositosis ya ng melepaskan asitilkolin (isi kurang lebih 125 vesikel) ke dalam rongga sinaps. 4. Asetilkolin yang dilepaskan akan berdifusi dengan cepat melintasi celah sinaps ke dalam reseptor di dalam lipatan taut (junctional fold), merupakan bagi an yang menonjol dari motor end plate yang mengandung reseptor asetilkolin (AChR ) dengan kerapatan yang tinggi dan sangat rapat dengan terminal saraf. Kalau 2 m olekul asetilkolin terikat pada sebuah reseptor, maka reseptor ini akan mengalam i perubahan bentuk dengan membuka saluran dalam reseptor yang memungkinkan alira n kation melintasi membran. Masuknya ion Na+ akan menimbulkan depolarisasi membr an otot sehingga terbentuk potensial end plate. Keadaan ini selanjutnya akan men imbulkan depolarisasi membran otot di dekatnya dan terjadi potensial aksi yang d itransmisikan disepanjang serabut saraf sehingga timbul kontraksi otot. 5. Kalau saluran tersebut menutup, asetilkolin akan terurai dan dihidrolisi s oleh enzim asetilkolinesterase yang mengkatalisasi reaksi berikut: Asetilkolin + H2O Asetat + Kolin Enzim yang penting ini terdapat dengan jumlah yang besar dalam lamina basal is rongga sinaps 6. Kolin didaur ulang ke dalam terminal saraf melalui mekanisme transport a ktif di mana protein tersebut dapat digunakan kembali bagi sintesis asetilkolin. Setiap reseptor asetilkolin merupakan kompleks protein besar dengan saluran yang akan segera terbuka setelah melekatnya asetilkolin. Kompleks ini terdiri dari 5 protein subunit, yatiu 2 protein alfa, dan masing-masing satu protein beta, del ta, dan gamma. Melekatnya asetilkolin memungkinkan natrium dapat bergerak secara mudah melewati saluran tersebut, sehingga akan terjadi depolarisasi parsial dar i membran post sinaptik. Peristiwa ini akan menyebabkan suatu perubahan potensia l setempat pada membran serat otot yang disebut excitatory postsynaptic potentia l (potensial lempeng akhir). Apabila pembukaan gerbang natrium telah mencukupi, maka akan terjadi suatu potensial aksi pada membran otot yang selanjutnya menyeb
abkan kontraksi otot. Beberapa sifat dari reseptor asetilkolin di neuromuscular junction adalah sebaga i berikut: Merupakan reseptor nikotinik (nikotin adalah agonis terhadap reseptor) Merupakan glikoprotein bermembran dengan berat molekul sekitar 275 kDa. Mengandung lima subunit, Hanya subunit ? yang mengikat asetilkolin dengan afinitas tinggi. Dua molekul asetilkolin harus berikatan untuk membuka saluran ion, yang memungki nkan aliran baik Na+ maupun K+. Bisa ular ?-bungarotoksin berikatan dengan erat pada subunit ? dan dapat digunak an untuk melabel reseptor atau sebagai suatu ligand berafinitas untuk memurnikan nya. Autoantibody terhadap reseptor termasuk penyebab miastenia grafis. Gambar 2. Fisiologi Neuromuscular Junction 2.3.3 Patofisiologi Neuromuskular Junction Mekanisme imunogenik memegang peranan yang sangat penting pada patofisiologi mia stenia gravis. Observasi klinik yang mendukung hal ini mencakup timbulnya kelain an autoimun yang terkait dengan pasien yang menderita miastenia gravis, misalnya autoimun tiroiditis, sistemik lupus eritematosus, arthritis rheumatoid, dan lai n-lain. Sejak tahun 1960, telah didemonstrasikan bagaimana autoantibodi pada serum pende rita miastenia gravis secara langsung melawan konstituen pada otot. Hal inilah y ang memegang peranan penting pada melemahnya otot penderita dengan miatenia grav is. Tidak diragukan lagi, bahwa antibody pada reseptor nikotinik asetilkolin mer upakan penyebab utama kelemahan otot pasien dengan miastenia gravis. Autoantibod i terhadap asetilkolin reseptor (anti-AChRs), telah dideteksi pada serum 90% pas ien yang menderita acquired myasthenia gravis generalisata. Mekanisme pasti tentang hilangnya toleransi imunologik terhadap reseptor asetilk olin pada penderita miastenia gravis belum sepenuhnya dapat dimengerti. Miasteni a gravis dapat dikatakan sebagai penyakit terkait sel B, dimana antibodi yang meru pakan produk dari sel B justru melawan reseptor asetilkolin. Peranan sel T pada patogenesis miastenia gravis mulai semakin menonjol. Timus merupakan organ sentr al terhadap imunitas yang terkait dengan sel T. Abnormalitas pada timus seperti hiperplasia timus atau thymoma, biasanya muncul lebih awal pada pasien dengan ge jala miastenik. Pada pasien miastenia gravis, antibodi IgG dikomposisikan dalam berbagai subklas yang berbeda, dimana satu antibodi secara langsung melawan area imunogenik utam a pada subunit alfa. Subunit alfa juga merupakan binding site dari asetilkolin. Ikatan antibodi reseptor asetilkolin pada reseptor asetilkolin akan mengakibatka n terhalangnya transmisi neuromuskular melalui beberapa cara, antara lain : ikat an silang reseptor asetilkolin terhadap antibodi anti-reseptor asetilkolin dan m engurangi jumlah reseptor asetilkolin pada neuromuscular junction dengan cara me nghancurkan sambungan ikatan pada membran post sinaptik, sehingga mengurangi are a permukaan yang dapat digunakan untuk insersi reseptor-reseptor asetilkolin yan g baru disintesis. 2.3.4 Sangat berhubungan, dikarenakan kelemahan otot dapat mempengaruhi proses k erja otot tersebut. Seperti, Diplopia atau ptosis dan masih banyak lagi gejala g ejala yang menyertainya. 2.3.5 Keluhan pada miastenia gravis ini semakin memburuk pada sore hari dan me mbaik setelah istirahat karena hal ini terkait dengan penggunaan ATP dan perangs angan yang timbul. Miastenia gravis merupakan kelainan yang bermanifes pada otot volunter/ otot skelet. Dan otot skelet ini diinervasi pada persarafan somatik y ang timbul oleh adanya rangsangan eksitatorik di otak. Pada keadaan istirahat da n tidur, tidak ada rangsangan yang timbul sehingga produksi asetilkolin berjumla h banyak tersimpan dalam vesikel. Dan pada saat memulai aktivitas (rangsangan ak si awal), asetilkolin yang berikatan dengan reseptornya masih dalam kadar yang c ukup banyak sehingga mampu menimbulkan depolarisasi membran dalam jumlah cukup.
A. SINDROMA GUILLAIN-BARRE (SGB) Definisi Sindroma Guillain Barre, adalah polineuropati yang menyeluruh , dapat berlangsun g akut atau subakut, mungkin terjadi secara spontan atau sesudah suatu infeksi. Mikroorganisme penyebab belum pernah ditemukan pada penderita penyakit ini dan p ada pemeriksaan patologis tidak ditemukan tanda radang. Epidemiologi Di Amerika Serikat : insiden SGB per tahun berkisar antara 0,4 - 2,0 per 100.000 orang, tidak diketahui jumlah kasus terbanyak menurut musim yang ada di Amerika Serikat Internasional : angka kejadian sama yakni 1 - 3 per 100.000 orang per ta hun di seluruh dunia untuk semua iklim dan sesama suku bangsa, kecuali di China yang dihubungkan dengan musim dan infeksi Campylobacter memiliki predileksi pada musim panas. Dapat mengenai pada semua usia, terutama puncaknya pada usia dewasa muda . Dapat juga terjadi pada usia tua, yang diyakini disebabkan oleh penurunan meka nisme imunosupresor. Perbandingan antara pria dan wanita adalah 1,25 : 1 Berkaitan dengan faktor resiko genetik yaitu Fc RIIa-H131 dan alel homozig ot (vs R131) Etiologi Etiologi SBG sampai saat ini masih belum dapat diketahui dengan pasti dan masih menjadi bahan perdebatan. Teori yang dianut sekarang ialah suatu kelainan imunob iologik, baik secara primary immune response maupun immune mediated process. Per iode laten antara infeksi dan gejala polineuritis memberi dugaan bahwa kemungkin an kelainan yang terdapat disebabkan oleh suatu respons terhadap reaksi alergi s araf perifer. Pada banyak kasus, infeksi sebelumnya tidak ditemukan, kadang-kada ng kecuali saraf perifer dan serabut spinal ventral dan dorsal, terdapat juga ga ngguan di medula spinalis dan medula oblongata. Beberapa keadaan/ penyakit yang mendahului dan mungkin ada hubungannya dengan te rjadinya SBG, antara lain: 1. Infeksi virus atau bakteri SBG sering sekali berhubungan dengan infeksi akut non spesifik. Insidensi kasus SBG yang berkaitan dengan infeksi ini sekitar antara 56% - 80%, yaitu 1 sampai 4 minggu sebelum gejala neurologi timbul seperti infeksi saluran pernafasan atas atau infeksi gastrointestinal. Infeksi akut yang berhubungan dengan SBG : a. Virus: CMV, EBV, HIV, Varicella-zoster, Vaccinia/smallpox, Influenza, Me asles, Mumps, Rubella, hepatitis, Coxsackie, Echo. b. Bakteri: Campylobacter, Jejeni, Mycoplasma, Pneumonia, Typhoid, Borrelia B, Paratyphoid, Brucellosis, Chlamydia, Legionella, Listeria. 2. Vaksinasi 3. Pembedahan, anestesi 4. Penyakit sistematik, seperti keganasan, Systemic Lupus Erythematosus, ti roiditis, dan penyakit Addison 5. Kehamilan atau dalam masa nifas 6. Gangguan endokrin Manifestasi Klinis 1. Masa laten Waktu antara terjadi infeksi atau keadaan prodromal yang mendahuluinya dan saat timbulnya gejala neurologis. Lamanya masa laten ini berkisar antara satu sampai 28 hari, rata-rata 9 hari. Pada masa laten ini belum ada gejala klinis yang timb ul. 2. Gejala Klinis a. Kelumpuhan Manifestasi klinis utama adalah kelumpuhan otot-otot ekstremitas tipe lower moto r neurone dari otot-otot ekstremitas, badan dan kadang-kadang juga muka. Pada se bagian besar penderita, kelumpuhan dimulai dari kedua ekstremitas bawah kemudian menyebar secara asenderen ke badan, anggota gerak atas dan saraf kranialis. Kad ang-kadang juga bisa keempat anggota gerak dikenai secara serentak, kemudian men yebar ke badan dan saraf kranialis. Kelumpuhan otot-otot ini simetris dan diikut
i oleh hiporefleksia atau arefleksia. Biasanya derajat kelumpuhan otot-otot bagi an proksimal lebih berat dari bagian distal, tetapi dapat juga sama beratnya, at au bagian distal lebih berat dari bagian proksimal. b. Gangguan sensibilitas Parestesi biasanya lebih jelas pada bagian distal ekstremitas, muka juga bisa di kenai dengan distribusi sirkumoral. Defisit sensoris objektif biasanya minimal d an sering dengan distribusi seperti pola kaus kaki dan sarung tangan. Sensibilit as ekstroseptif lebih sering dikenal dari pada sensibilitas proprioseptif. Rasa nyeri otot sering ditemui seperti rasa nyeri setelah suatu aktifitas fisik. c. Saraf Kranialis Saraf kranialis yang paling sering dikenal adalah N.VII. Kelumpuhan otot-otot mu ka sering dimulai pada satu sisi tapi kemudian segera menjadi bilateral, sehingg a bisa ditemukan berat antara kedua sisi. Semua saraf kranialis bisa dikenai kec uali N.I dan N.VIII. Diplopia bisa terjadi akibat terkenanya N.IV atau N.III. Bi la N.IX dan N.X terkena akan menyebabkan gangguan berupa sukar menelan, disfonia dan pada kasus yang berat menyebabkan kegagalan pernafasan karena paralisis n. laringeus. d. Gangguan fungsi otonom Gangguan fungsi otonom dijumpai pada 25 % penderita SBG. Gangguan tersebut berup a sinus takikardi atau lebih jarang sinus bradikardi, muka jadi merah (facial fl ushing), hipertensi atau hipotensi yang berfluktuasi, hilangnya keringat atau ep isodic profuse diaphoresis. Retensi urin atau inkontinensia urin jarang dijumpai . Gangguan otonom ini jarang yang menetap lebih dari satu atau dua minggu. e. Kegagalan pernafasan Kegagalan pernafasan merupakan komplikasi utama yang dapat berakibat fatal bila tidak ditangani dengan baik. Kegagalan pernafasan ini disebabkan oleh paralisis diafragma dan kelumpuhan otot-otot pernafasan, yang dijumpai pada 10-33 persen p enderita. f. Papiledema Kadang-kadang dijumpai papiledema, penyebabnya belum diketahui dengan pasti. Did uga karena peninggian kadar protein dalam cairan otot yang menyebabkan penyumbat an villi arachoidales sehingga absorbsi cairan otak berkurang. Patofisiologi Akson bermielin mengkonduksi impuls saraf lebih cepat dibanding akson tak bermie lin. Sepanjang perjalanan serabut bermielin terjadi gangguan dalam selaput (nodu s ranvier) tempat kontak langsung antara membran sel akson dengan cairan ekstras eluler. Membran sangat permeabel pada nodus tersebut, sehingga konduksi menjadi baik. Gerakan ion-ion masuk dan keluar akson dapat terjadi dengan cepat hanya pa da nodus ranvier, sehingga impuls-impuls saraf sepanjang serabut bermielin dapat melompat dari satu nodus ke nodus lain (konduksi salsatori) dengan cukup kuat. Pada SBG, selaput mielin yang mengelilingi akson hilang. Selaput mielin cukup re ntan terhadap cedera karena banyak agen dan kondisi, termasuk trauma fisik, hipo ksemia, toksik kimia, insufisiensi vaskular, dan reaksi imunologi. Demielinasi a dalah respons umum dari jaringan saraf terhadap banyak kondisi yang merugikan in i. Kehilangan serabut mielin pada Guillain Barre Syndrome membuat konduksi salsa tori tidak mungkin terjadi, dan transmisi impuls saraf dibatalkan. Mekanisme bagaimana infeksi, vaksinasi, trauma, atau faktor lain yang mempresipi tasi terjadinya demielinisasi akut pada SBG masih belum diketahui dengan pasti. Banyak ahli membuat kesimpulan bahwa kerusakan saraf yang terjadi pada sindroma ini adalah melalui mekanisme imunologi (proses respon antibodi terhadap virus at au bakteri) yang menimbulkan kerusakan pada syaraf tepi hingga terjadi kelumpuha n. Bukti-bukti bahwa imunopatogenesa merupakan mekanisme yang menimbulkan jejas sar af tepi pada sindroma ini adalah: 1. Didapatkannya antibodi atau adanya respon kekebalan seluler (celi mediat ed immunity) terhadap agen infeksious pada saraf tepi. 2. Adanya auto antibodi terhadap sistem saraf tepi 3. Didapatkannya penimbunan kompleks antigen antibodi dari peredaran pada pembuluh darah saraf tepi yang menimbulkan proses demyelinisasi saraf tepi. Proses demyelinisasi saraf tepi pada SBG dipengaruhi oleh respon imunitas selule
r dan imunitas humoral yang dipicu oleh berbagai peristiwa sebelumnya, yang pali ng sering adalah infeksi virus. Akibat suatu infeksi atau keadaan tertentu yang mendahului SBG akan timbul autoa ntibodi atau imunitas seluler terhadap jaringan sistim saraf-saraf perifer. Infe ksi-infeksi meningokokus, infeksi virus, sifilis ataupun trauma pada medula spin alis, dapat menimbulkan perlekatan-perlekatan selaput araknoid. Di negara-negara tropik penyebabnya adalah infeksi tuberkulosis. Pada tempat-tempat tertentu per lekatan pasca infeksi itu dapat menjirat radiks ventralis (sekaligus radiks dors alis). Karena tidak segenap radiks ventralis terkena jiratan, namun kebanyakan p ada yang berkelompokan saja, maka radiks-radiks yang diinstrumensia servikalis d an lumbosakralis saja yang paling umum dilanda proses perlekatan pasca infeksi. Oleh karena itu kelumpuhan LMN paling sering dijumpai pada otot-otot anggota ger ak, kelompok otot-otot di sekitar persendian bahu dan pinggul. Kelumpuhan terseb ut bergandengan dengan adanya defisit sensorik pada kedua tungkai atau otot-otot anggota gerak. Secara patologis ditemukan degenerasi mielin dengan edema yang d apat atau tanpa disertai infiltrasi sel. Infiltrasi terdiri atas sel mononuklear . Sel-sel infiltrat terutama terdiri dari sel limfosit berukuran kecil, sedang d an tampak pula, makrofag, serta sel polimorfonuklear pada permulaan penyakit. Se telah itu muncul sel plasma dan sel mast. Serabut saraf mengalami degenerasi seg mental dan aksonal. Lesi ini bisa terbatas pada segmen proksimal dan radiks spin alis atau tersebar sepanjang saraf perifer. Predileksi pada radiks spinalis didu ga karena kurang efektifnya permeabilitas antara darah dan saraf pada daerah ter sebut. Perjalanan penyakit Perjalanan alamiah SBG, skala waktu dan beratnya kelumpuhan bervariasi antara be rbagai penderita SBG. Perjalan penyakit ini terdiri dari 3 fase, yaitu : 1. Fase progresif Dimulai dari onset penyakit, dimana selama fase ini kelumpuhan bertambah berat s ampai mencapai maksimal. Fase ini berlangsung beberapa dari sampai 4 minggu, jar ang yang melebihi 8 minggu. 2. Fase plateau Kelumpuhan telah mencapai maksimal dan menetap. Fase ini bisa pendek selama 2 ha ri, aling sering selama 3 minggu, tapi jarang yang melebihi 7 minggu. 3. Fase rekonvalesen Ditandai oleh timbulnya perbaikan kelumpuhan ektremitas yang berlangsung selama beberapa bulan.Seluruh perjalanan penyakit SBG ini berlangsung dalam waktu yang kurang dari 6 bulan. Peran imunitas seluler Dalam sistem kekebalan seluler, sel limfosit T memegang peranan penting disampin g peran makrofag. Prekursor sel limfosit berasal dari sumsum tulang (bone marrow ) steam cell yang mengalami pendewasaan sebelum dilepaskan kedalam jaringan limf oid dan peredaran. Sebelum respon imunitas seluler ini terjadi pada saraf tepi a ntigen harus dikenalkan pada limfosit T (CD4) melalui makrofag. Makrofag yang te lah menelan (fagositosis) antigen/ terangsang oleh virus, allergen atau bahan im unogen lain akan memproses antigen tersebut oleh penyaji antigen (antigen presen ting cell = APC). Kemudian antigen tersebut akan dikenalkan pada limposit T (CD4 ). Setelah itu limposit T tersebut menjadi aktif karena aktivasi marker dan pele pasan substansi interlekuin (IL2), gamma interferon serta alfa TNF. Kelarutan E selectin dan adesi molekul (ICAM) yang dihasilkan oleh aktifasi sel endothelial akan berperan dalam membuka sawar darah saraf, untuk mengaktifkan sel limfosit T dan pengambilan makrofag . Makrofag akan mensekresikan protease yang dapat meru sak protein myelin disamping menghasilkan TNF dan komplemen. Patologi Pada pemeriksaan makroskopis tidak tampak jelas gambaran pembengkakan saraf tepi . Dengan mikroskop sinar tampak perubahan pada saraf tepi. Perubahan pertama ber upa edema yang terjadi pada hari ke tiga atau ke empat, kemudian timbul pembengk akan dan iregularitas selubung myelin pada hari ke lima, terlihat beberapa limfo sit pada hari ke sembilan dan makrofag pada hari ke sebelas, poliferasi sel schw an pada hari ke tiga belas. Perubahan pada myelin, akson, dan selubung schwan be rjalan secara progresif, sehingga pada hari ke enampuluh enam, sebagian radiks d
an saraf tepi telah hancur. Asbury, dkk mengemukakan bahwa perubahan pertama yang terjadi adalah infiltrasi sel limfosit yang ekstravasasi dari pembuluh darah kecil pada endo dan epineural . Keadaan ini segera diikuti demyelinisasi segmental. Bila peradangannya berat a kan berkembang menjadi degenerasi Wallerian. Kerusakan myelin disebabkan makrofa g yang menembus membran basalis dan melepaskan selubung myelin dari sel schwan d an akson. Diagnosis Kriteria diagnosa yang umum dipakai adalah kriteria dari National Institute of N eurological and Communicative Disorder and Stroke (NINCDS), yaitu: 1. Ciri-ciri yang perlu untuk diagnosis: Terjadinya kelemahan yang progresif Hiporefleksi 2. Ciri-ciri yang secara kuat menyokong diagnosis SBG: a. Gejala klinis: Diagnosa SBG terutama ditegakkan secara klinis. SBG ditandai dengan timbulnya s uatu kelumpuhan akut/ kelemahan motorik yang progresis cepat (maksimal dalam 4 m inggu, 50% mencapai puncak dalam 2 minggu, 80% dalam 3 minggu, dan 90% dalam 4 m inggu), relatif simetris yang disertai hilangnya refleks-refleks tendon (areflek si atau hipofleksia) dan didahului parestesi dua atau tiga minggu setelah mengal ami demam disertai disosiasi sitoalbumin pada likuor dan gangguan sensorik ringa n dan motorik perifer. Gejala saraf kranial 50% terjadi parese N VII dan sering bilateral. Saraf otak lain dapat terkena khususnya yang mempersarafi lidah dan otot-otot menelan, kadang < 5% kasus, neuropati dimulai dari otot ekstraokuler a tau saraf otak lain. Pemulihan: dimulai 2-4 minggu setelah progresifitas berhent i, dapat memanjang sampai beberapa bulan. Disfungsi otonom. Takikardi dan aritmi a, hipotensi postural,hipertensi dan gejala vasomotor. Tidak ada demam saat onse t gejala neurologis. b. Ciri-ciri kelainan cairan serebrospinal yang kuat menyokong diagnosa: Gambaran cairan otak Protein CSS. Meningkat setekah gejala 1 minggu atau terjadi peningkatan pada LP serial Jumlah sel mononuklear cairan otak < 10 sel/mm. Vari an: 1) Tidak ada peningkatan protein CSS setelah 1 minggu gejala 2) Jumlah sel CSS: 11-50 MN/mm3 c. Pemeriksaan EMG Gambaran elektrodiagnostik yang mendukung diagnose : terdapat perlambatan kecepa tan hantar/ konduksi saraf pada EMG bahkan blok pada 80% kasus. Biasanya kecepat an hantar kurang 60% dari normal. Pemeriksaaan penunjang 1. Pemeriksaan laboratorium Gambaran laboratorium yang menonjol adalah peninggian kadar protein dalam cairan otak (> 0,5 mg%) tanpa diikuti oleh peninggian jumlah sel dalam cairan otak, ha l ini disebut disosiasi sito-albuminik. Peninggian kadar protein dalam cairan ot ak ini dimulai pada minggu 1-2 dari onset penyakit dan mencapai puncaknya setela h 3-6 minggu. Jumlah sel mononuklear < 10 sel/mm3. Walaupun demikian pada sebagi an kecil penderita tidak ditemukan peninggian kadar protein dalam cairan otak. I munoglobulin serum bisa meningkat. Bisa timbul hiponatremia pada beberapa pender ita yang disebabkan oleh SIADH (Sindroma Inapproriate Antidiuretik Hormone). 2. Pemeriksaan elektrofisiologi (EMG) Gambaran elektrodiagnostik yang mendukung diagnosis SBG adalah kecepatan hantara n saraf motorik dan sensorik melambat. Distal motor retensi memanjang kecepatan hantaran gelombang-f melambat, menunjukkan perlambatan pada segmen proksimal da n radiks saraf. Di samping itu untuk mendukung diagnosis pemeriksaan elektrofisi ologis juga berguna untuk menentukan prognosis penyakit: bila ditemukan potensi al denervasi menunjukkan bahwa penyembuhan penyakit lebih lama dan tidak sembuh sempurna. Diagnosis banding 1. Kelumpuhan asimetris yang menetap. 2. Gangguan kandung kemih dan defekasi yang menetap. 3. Gangguan kandung kemih dan defekasi pada onset.
4. Jumlah sel mononuklear dalam cairan otak > 50 sel mm3. 5. Terdapat leukosit PMN dalam cairan otak. 6. Gangguan sensibilitas berbatas tegas. 7. Poliomielitis, botulisme, histeri atau neuropati toksik (misalnya karena keracunan timbal/ timah hitam, itrofurantoin, dapsone, organofosfat), Diphtheri c paralysis, Sindroma miller-fisher, Defisit sensoris kranialis, Pandisautonomia murni, Chronic acquired demyyelinative neuropathy, Porfiria intermitten akut. Penatalaksanaan Pada sebagian besar penderita dapat sembuh sendiri. Pengobatan secara umum bersi fat simtomik. Meskipun dikatakan bahwa penyakit ini dapat sembuh sendiri, perlu dipikirkan waktu perawatan yang cukup lama dan angka kecacatan (gejala sisa) cuk up tinggi sehingga pengobatan tetap harus diberikan. Tujuan terapi khusus adalah mengurangi beratnya penyakit dan mempercepat penyembuhan melalui sistem imunita s (imunoterapi). Sindrom, Guillain Barre dipertimbangkan sebagai kedaruratan medis dan pasien dia tasi di unit perawatan intensif. a. Pengaturan jalan napas Respirasi diawasi secara ketat terhadap perubahan kapasitas vital dan gas darah yang menunjukkan permulaan kegagalan pernafasan. Setiap ada tanda kegagalan pern afasan maka penderita harus segera dibantu dengan oksigenasi dan pernafasan buat an. Trakheotomi harus dikerjakan atau intubasi penggunaan ventilator jika pernaf asan buatan diperlukan untuk waktu yang lama atau resiko terjadinya aspirasi. Wa laupun pasien masih bernafas spontan, monitoring fungsi respirasi dengan menguku r kapasitas vital secara regular sangat penting untuk mengetahui progresivitas p enyakit. b. Pemantauan EKG dan tekanan darah Monitoring yang ketat terhadap tekanan darah dan EKG sangat penting karena gangg uan fungsi otonom dapat mengakibatkan timbulnya hipotensi atau hipertensi yang m endadak serta gangguan irama jantung. Untuk mencegah takikardia dan hipertensi, sebaiknya diobati dengan obat-obatan yang waktu kerjanya pendek (short-acting), seperti : penghambat beta atau nitroprusid, propanolol. Hipotensi yang disebabka n disotonomi biasanya membaik dengan pemberian cairan iv dan posisi terlentang ( supine). Atropin dapat diberikan untuk menghindari episode brakikardia selama pe ngisapan endotrakeal dan terapi fisik. Kadang diperlukan pacemaker sementara pad a pasien dengan blok jantung derajat 2 atau 3. c. Plasmaparesis Pertukaran plasma (plasma exchange) yang menyebabkan reduksi antibiotik ke dalam sirkulasi sementara, dapat digunakan pada serangan berat dan dapat membatasi ke adaan yang memburuk pada pasien demielinasi. Bermanfaat bila dikerjakan dalam wa ktu 3 minggu pertama dari onset penyakit. Jumlah plasma yang dikeluarkan per exc hange adalah 40-50 ml/kg. Dalam waktu 7-14 hari dilakukan tiga sampai lima kali exchange. Plasmaparesis atau plasma exchange bertujuan untuk mengeluarkan faktor autoantibodi yang beredar. Albumin : dipakai pada plasmaferesis, karena Plasma pasien harus diganti dengan suatu substitusi plasma. d. Perlu diperhatikan pemberian cairan dan elektrolit terutama natrium kare na penderita sering mengalami retensi airan dan hiponatremi disebabkan sekresi h ormone ADH berlebihan. e. Ileus paralitik terkadang ditemukan terutama pada fase akut sehingga par enteral nutrisi perlu diberikan pada keadaan ini. Perawatan umum : a. Mencegah timbulnya luka baring/bed sores dengan perubahan posisi tidur. b. Fisioterapi yang teratur dan baik juga penting. Fisioterapi dada secara teratur untuk mencegah retensi sputum dan kolaps aru. Segera setelah penyembuhan mulai fase rekonvalesen) maka fisioterapi aktif dimulai untuk melatih dan menin gkatkan kekuatan otot. c. Spint mungkin diperlukan untuk mempertahakan posisi anggota gerak yang l umpuh, d. Kekakuan sendi dicegah dengan gerakan pasif. Gerakan pasti pada kaki yan g lumpuh mencegah deep voin thrombosis. e. Perawatan kulit, kandung kemih, saluran pencernaan, mulut, faring dan tr
akhea. f. Infeksi paru dan saluran kencing harus segera diobati. g. Bila ada nyeri otot dapat dapat diberikan analgetik. Pengobatan a. Kortikosteroid (seperti : azathioprine, cyclophosphamid) Kebanyakan penelitian mengatakan bahwa penggunaan preparat steroid tidak mempuny ai nilai/ tidak bermanfaat untuk terapi SBG. Dilaporkan 3 dari 5 penderita membe ri respon dengan methyl prednisolon sodium succinate intravenous dan diulang tia p 6 jam diikuti pemberian prednisone oral 30 mg setiap 6 jam setelah 48 jam peng obatan intravenous. Efek samping dari obat-obat ini adalah: alopecia, muntah, mu al dan sakit kepala. b. Profilaksis terhadap DVT (deep vein thrombosis) Pemberian heparin dengan berat molekuler yang rendah secara subkutan (fractioned Low Molecular Weight Heparin/ fractioned LMWH) seperti : enoxaparin, lovenox da pat mengurangi insidens terjadinya tromboembolisme vena secara dramatik, yang me rupakan salah satu sekuele utama dari paralisis ekstremitas. DVT juga dapat dice gah dengan pemakaian kaus kaki tertentu (true gradient compression hose/ anti em bolic stockings/ anti-thromboembolic disease (TED) hose). c. Pengobatan imunosupresan: 1) Imunoglobulin IV Beberapa peneliti pada tahun 1988 melaporkan pemberian immunoglobulin atau gamag lobulin pada penderita SBG yang parah ternyata dapat mempercepat penyembuhannya seperti halnya plasmapharesis. Gamaglobulin (Veinoglobulin) diberikan perintrave na dosis tinggi. Pengobatan dengan gamma globulin intervena lebih menguntungkan dibandingkan plasmaparesis karena efek samping/komplikasi lebih ringan tetapi ha rganya mahal. Dosis aintenance 0.4 gr/kg BB/hari selama 3 hari dilanjutkan deng an dosis maintenance 0.4 gr/kg BB/hari tiap 15 hari sampai sembuh. imunoglobuli n intravena (IVIG 7s) : dipakai untuk memperbaiki aspek klinis dan imunologis da ri SBG dan Dosis dewasa adalah 0,4 g/kg/hari selama 5 hari (total 2 g selama 5 h ari) dan bila perlu diulang setelah 4 minggu. Kontraindikasi IVIg : adalah hiper sensitivitas terhadap regimen ini dan defisiensi IgA, antibodi anti IgE/ IgG. Ti dak ada interaksi dng obat ini dan sebaiknya tidak diberikan pd kehamilan. 2) Obat sitotoksik Pemberian obat sitoksik yang dianjurkan adalah 6 merkaptopurin (6-MP). Komplikasi Paralysis yang persisten, kegagalan pernafasan, ventilasi mekanik, hipotensi ata u hipertensi, tromboembolisme, pneumonia, kulit yang pecah, aritmia kardial, ieu s, aspirasi, retensi urinae, problem psikiatrik (seperti : depresi dan ansietas) . Prognosis Dahulu sebelum adanya ventilasi buatan lebih kurang 20 % penderita meninggal ole h karena kegagalan pernafasan. Sekarang ini kematian berkisar antara 2-10 %, den gan penyebab kematian oleh karena kegagalan pernafasan, gangguan fungsi otonom, infeksi paru dan emboli paru. Sebagian besar penderita (60-80 %) sembuh secara s empurna dalam waktu enam bulan. Sebagian kecil (7-22 %) sembuh dalam waktu 12 bu lan dengan kelainan motorik ringan dan atrofi otot-otot kecil di tangan dan kaki . Kira-kira 3-5 % penderita mengalami relaps. B. MYASTHENIS GRAVIS Definisi Istilah Miastenia menyatakan suatu kecendrungan ang abnormal dari otot menjadi l etih, sehingga otot-otot tersebut tidak mampu lagi untuk melakukan fungsinya. Mi astenia Gravis adalah suatu keadaan yang ditandai oleh kelemahan atau kelumpuhan otot-otot lurik setelah melakukan aktivitas, dan akan pulih kekuatannya setelah beberapa saat yaitu dari beberapa menit sampai beberapa jam. Jolly (1985) adalah orang yang pertama kali menggunakan istilah Miastenia Gravis , dan ia yang mengusulkan pemakaian fisostigmin sebagai obatnya namun hal ini ti dak berlanjut. Baru kemudian Remen (1932) dan Walker (1934) menyatakan bahwa fis ostigmin merupakan obat yang baik untuk miastenia gravis. Etiologi
Miastenia gravis adalah suatu penyakit auto-imun yang berhubungan dengan penyaki t-penyakit lain seperti : tirotoksikosis, miksedema, arthritis rematoid dan lupu s eritematosus sistemik. Dulu dikatakan bahwa IgG auto-imun antibodi merangsang pelepasan thymin, suatu h ormone dari kelenjar timus yang mempunyai kemampuan mengurangi jumlah asetilkoli n. Sekarang dikatakan bahwa miastenia gravis disebabkan oleh kerusakan reseptor asetilkolin neuromuscular junction akibat penyakit auto-imun. Patofisiologi Kelemahan pada otot-otot miastenia gravis dan meningkatnya kelemahan otot pada s aat melakukan kegiatan fisik adalah disebabkan oleh penurunan jumlah reseptor as etilkolin pada neuromuscular junction. Pada orang normal, waktu untuk kegiatan f isik adalah lebih lama dibandingkan waktu yang dibutuhkan untuk pemulihan kekuat an otot atau istirahat, sebaliknya pada miastenia gravis justru waktu yang dibut uhkan untuk istirahat adalah lebih lama dibandingkan dengan waktu yang dibutuhka n untuk kegiatan fisik. Klasifikasi Untuk menentukan prognosis dan pengobatannya, penderita miastenia gravis dibagi atas 4 golongan. a. Golongan I : Miastenia ocular Pada kelompok ini terdapat gangguan pada satu atau beberapa otot ocular, yang me nyebabkan gejala ptosis dan diplopia. Seringkali ptosisnya unilateral. Bentuk in i biasanya ringan akan tetapi seringkali resisten terhadap pengobatan. b. Golongan II : Miastenia bentuk umum yang ringan Timbulnya gejala perlahan-lahan dimulai dengan gejala ocular yang kemudian menye bar mengenai muka, anggota badan, dan otot-otot bulbar. Otot-otot respirasi bias anya tidak terkena. Perkembangan ke arah golongan III dapat terjadi dalam dua ta hun pertama dari timbulnya penyakit miastenia gravis. c. Golongan III : Miastenia bentuk umum yang berat Pada kasus ini timbulnya gejala biasanya cepat, dimulai dari gangguan otot ocula r, anggota badan, dan kemudiaan otot pernapasan. Kasus-kasus yang mempunyai reak si yang buruk terhadap terapi antikolinesterase berada dalam keadaan bahaya dan akan berkembang menjadi krisis miastenia. d. Golongan IV : Krisis Miastenia Kadang-kadang terdapat keadaan yang berkembang menjadi kelemahan otot yang menye luruh disertai dengan paralisis otot-otot pernapasan. Hal ini merupakan keadaan darurat medik. Krisis miastenia dapat terjadi pada penderita-penderita golongan III yang kebal terhadap obat-obat antikolinesterase yang pada saat yang sama me nderita penyakit infeksi lain. Keadaan lain yang berkembang menjadi kelumpuhan o tot-otot pernapasan adalah disebabkan oleh lajak dosis pengobatan dengan antikol inesterase yang disebut krisis kolinergik. Ada beberapa factor yang mempengaruhi perjalanan penyakit ini : penderita akan b ertambah lemah pada waktu menderita demam, pada golongan III biasanya akan terja di krisis miastenia pada waktu adanya infeksi saluran nafas bagian atas, pada ke banyakan wanita akan terjadi peningkatan kelemahan pada saat menstruasi. Gambaran Klinik Gambaran klinik miastenia gravis sangat jelas yaitu dari kelemahan local yang ri ngan sampai pada kelemahan tubuh menyeluruh yang fatal. Kira-kira 33% hanya terd apat gejala kelainan ocular disertai kelemahan otot-otot lainnya. Kelemahan ekst remitas tanpa disertai gejala kelainan ocular jarang ditemukan dan terdapat kira -kira 15%. Yang lainnya kira-kira 20% penderita didapati kesulitan mengunyah dan menelan. Anamnesis yang klasik dari penderita dengan miastenia ocular adalah adanya gejal a diplopia yang timbul pada sore hari atau pada waktu maghrib dan menghilang pad a waktu pagi harinya. Dapat pula timbul ptosis pada otot-otot kelopak mata. Bila otot-otot bulbar terkena, suaranya menjadi suara basal yang cenderung berfluktu asi dan suara akan memburuk bila percakapan berlangsung terus. Pada kasus yang b erat akan terjadi afoni temporer. Adanya kelemahan rahang yang progresif pada wa ktu mengunyah, dan penderita seringkali menunjang rahangnya dengan tangan sewakt u mengunyah. Keluhan lain adanya disfagia dan regurgitasi makanan sewaktu makan.
Diagnosis Prosedur diagnostik dimulai dari anamnesis yang cermat dan dilanjutkan dengan te s klinik sederhana untuk menilai berkurangnya kekuatan otot setelah aktivitas ri ngan tertentu, kemudian ditegakkan dengan pemeriksaan farmakologik yaitu tes edr ofonium atau dengan tes neostigmin. Penderita miastenia gravis derajat ringan se ring tidak menunjukkan gambaran yang tegas pada EMG, pada keadaan ini pelu diper iksa kadar antibodi reseptor dalam darah. Foto rontgen dada sebaiknya dibuat sea wal mungkin untuk mendeteksi adanya kelainan kelenjar timus, dan juga dapat seba gai pembanding bila setelah penderita menjalani terapi steroid jangka lama kemun gkinan akan terjadi pelebaran mediastinum. Tes klinik, didasarkan pada kelelahan otot-otot terkena 1. Memandang objek diatas level bola mata akan timbul ptosis pada miastenia ocular 2. Mengangkat lengan akan mengakibatkan jatuhnya lengan bila otot-otot bahu terkena. 3. Pada kasus-kasus bulbar, penderita disuruh menghitung 1 sampai 100 maka volume suara akan menghilang atau timbul disartria. 4. Sukar menelan barium bila terdapat gejala disfagia Tes farmakologik 1. Dengan pemberian injeksi 2 mg edrofonium, bila tidak ada efek samping di lanjutkan dengan 8 mg yang diberikan intravena. Gejala miastenia akan membaik da lam waktu 30 detik sampai 1 menit, dan efek akan hilang dalam beberapa menit. 2. Dengan pemberian 1.25 mg neostigmin secara intramuskularis, dapat dikomb inasi dengan atropin 0.6 mg untuk mencegah efek samping. Gejalanya akan membaik dalam waktu 30 detik dan akan berakhir dalam 2 atau 3 jam. Diagnosis Banding Meliputi tirotoksikosis, lupus eritamatosus, dan sindrom Fischer. Terapi Terapi meliputi penggunaan obat antikolinesterase, timektomi, pemberian kortikos teroid; pada kasus-kasus yang berat juga perlu dipertimbangkan plasmaferesis, bi la dengan ketiga jenis pengobatan tadi tidak ada perbaikan maka perlu dipikirkan penggunaan sitostatika. Panas dan penggunaan antibiotika tertentu dapat memperb uruk kondisi penderita miastenia gravis. Dasar pengobatan adalah dengan menggunakan obat-obat antikolinesterase misalnya neostigmin dan pirididostigmin.obat-obat ini berperan menghambat kolinesterase y ang kerjanya menghancurkan asetilkolin. Biasanya dimulai dengan 1 tablet neostig min atau piridostigmin 3 kali perhari, kemudian dosisnya ditingkatkan bergantung pada reaksi penderita. Obat-obat antikolinesterase ini mempunyai aktivitas musk arinik dan nikotinik. Efek muskarinik yaitu mempengaruhi otot polos dan kelenjar, sedangkan efek nikot inik yaitu mempengaruhi ganglion autonom dan myeneural junction. Efek muskarinik seperti kolik abdomen, diare, dan hiperhidrosis dapat diatasi dengan pemberian atropin. Pada penderita tua atau penderita dengan kontra-indikasi untuk dilakuka n timektomi, prednisone, mungkin sangat efektif. Karena terapi steroid dapat menimbulkan efek samping, selama 2 minggu pengobatan , maka perlu perawatan di rumah sakit, terutama bila timbul gejala-gejala bulbar . Obat antikolinesterase harus diteruskan dan prednisone diberikan serta ditingk atkan perlahan-lahan dari dosis inisial 25 mg sampai 100 mg perhari dan diberika n selang satu hari, bergantung pada reaksi penderita. Setelah ada perbaikan, dosis neostigmin dan piridostigmin dapat diturunkan perla han-lahan. Kombinasi baik piridostigmin dan prednisone yang diberikan selang sat u hari merupakan terapi inisial pilihan untuk penderita-penderita tanpa timoma. Tindakan pembedahan Tindakan bedah pada miastenia gravis adalah timektomi. Ini terutama diindikasika n pada penderita-penderia wanita muda, dengan riwayat yang kurang dari 5 tahun m enderita miastenia gravis. Juga dilakukan tindakan tersebut bila terdapat timoma yang kemungkinan ganas. Prognosis pada kelompok ini biasanya jelek. Pada wanita muda tanpa mimoma kira-kira 80% - 90% penderita akan membaik, atau akan terjadi remisi yang sempurna dalam beberapa tahun. Persiapan untuk timektomi
1. Terapi antikolinesterase dengan neostigmin atau piridostigmin yang optim al dilanjutkan sampai saat operasi. 2. Harus dilakukan tes fungsi paru. Bila kapasitas vital sangat menurun, ma ka harus dilakukan trakeotomi pada saat dilakukan timektomi supaya bantuan respi rasi dapat diberikan pada saat pascabedah. 3. Pada pascabedah, terapi antikolinesterase dimulai dengan memberikan dosi s rendah dan disesuaikan dengan kebutuhan penderita. Penyulit Ada 2 penyulit yang penting : 1. Krisis kolinergik Dapat terjadi bila kolinesterase dihambat secara berlebihan oleh obat-obat antik olinesterase. Gejala kolinergik seperti bingung, pucat, berkeringat dan pupil mi osis akan menyertai kelemahan otot yang progresif. 2. Krisis miastenia Terjadi akibat terapi yang tidak adekuat dan adanya deteriorasi. Terutama terjad i pada keadaan pascabedah, partus, infeksi, atau dengan mempergunakan obat-obat yang memperberat keadaan miastenia. Bila ragu-ragu dapat dipergunakan edrofonium . Pada krisis kolinergik, terdapat deteriorasi yang bersifat temporer. Sedangkan p ada krisis miastenia perbaikan bersifat sementara. Terapi Penyulit Pada krisis kolinergik, obat-obat antikolinesterase dihentikan sementara, dan di mulai dengan dosis yang lebih kecil bila keadaan menjadi stabil. Segera diberika n atropin 1.25 mg intravena dan diberikan 1.25 mg intramuskularis, setiap jam sa mpai keringat berhenti dan pupil melebar lebih dari 3 mm. pada krisis miastenia diberikan neostigmin 1-2.5 mg intramuskularis. C. NEUROPATHY Definisi Secara umum dapat disebutkan bahwa neuropati adalah suatu penyakit dengan gejala klinik yang timbul karena kelainan saraf perifer, umumnya berupa degenerasi non -inflamasi yang luas dengan gejala yang meliputi kelemahan motorik, gangguan sen sorik, gangguan autonom dan melemahnya reflex tendon. Saraf perifer yang terkena meliputi semua akar saraf spinalis, sel ganglion radiks dorsalis, semua saraf p erifer dengan semua cabang terminalnya, susunan saraf autonom, dan saraf otak ke cuali saraf optikus dan olfak-torius. Epidemiologi Neuropati merupakan suatu penyakit saraf yang sering ditemukan di Klinik. Mengen ai semua umur, terbanyak pada usia remaja dan pertengahan, laki-laki relative le bih banyak daripada wanita. Jenis neuropati cukup bervariasi, sesuai dengan peny ebab, gejala klinik dan derajat perkembangan penyakitnya. Etiologi Factor penyebab neuropati antara lain infeksi, gangguan metabolic, intoksikasi, defisiensi, gangguan vascular, kompresi, alergi, dan remote effect tumor ganas. Trauma pada umumnya menimbulkan neuropati yang bersifat terbatas. Patologi Bentuk kelainan dapat berupa degenerasi Walleri, demielinisasi segmental, atau d egenerasi aksonal. Degenerasi fokal selubung myelin disebut demielinisasi segmen tal. Pada kelainan seperti ini perbaikan dapat terjadi secara cepat karena yang diperlukan hanya remielinisasi. Degenerasi selubung myelin sebagai akibat dari kelainan pada akson disebut degen erasi Walleri. Pada degenerasi akson dan Walleri, perbaikannya lambat karena men unggu regenerasi akson, disamping memulihkan hubungannya dengan serabut otot, or gan sensorik dan pembuluh darah. Pada polyneuritis idiopatik akut dapat terjadi infiltrasi limfosit, sel plasma d an sel mononuclear pada akar-akar saraf spinalis, sensorik dan ganglion simpatis dan saraf perifer. Pada polineuropati difteri terjadi demielinisasi pada seratserat saraf di akar dan ganglion sensorik dengan reaksi inflamasi. Klasifikasi
e. Polineuropati Neuropati jenis ini menyebabkan kelainan fungsional yang simetris, biasanya dise babkan oleh kelainan-kelainan difus yang mempengaruhi seluruh susunan saraf peri fer, seperti gangguan metabolic, keracunan, keadaan defisiensi, dan reaksi imuno -alergik. Bila gangguan hanya mengenai akar saraf spinalis maka disebut poliradi kulopati dan bila saraf spinalis juga ikut terganggu maka disebut poliradikulone uropati. Gangguan fungsi saraf tepi terutama bagian distal tungkai dan lengan, sensorik d an motorik. Gangguan distal lebih dahulu berupa gangguan sensitibilitas berupa g ambaran kaus kaki dan sarung tangan (glove and stocking pattern). Tungkai terken a terlebih dahulu. Gangguan saraf otak dapat terjadi pada polineuropati yang ber at seperti kelumpuhan nervus fasialis bilateral dan saraf-saraf bulbar misalnya pada poliradikuloneuropati (sindrom Guillain-Barre). f. Mononeuropati Lesi bersifat focal pada saraf tepi atau lesi bersifat fokal majemuk yang berpis ah-pisah (mononeuropati multipleks) dengan gambaran klinis yang simetris atau ti dak simetris. Penyebabnya adalah proses fokal misalnya penekanan pada trauma, ta rikan, luka dan lain-lain, penyinaran, berbagai jenis tumor, infeksi fokal, dan gangguan vascular. Gejala Klinik Pada umumnya neuropati menimbulkan gangguan campuran sensorik dan motorik, kadan g-kadang gangguan fungsi autonom, dan mungkin pula terjadi kelainan motorik lebi h menonjol seperti pada sindrom Guillain-Barre, neuropati porfiria, dan difteri. Gangguan sensorik lebih menonjol terjadi pada defisiensi, diabetes mellitus, am iloidosis dan kusta. Gejala gangguan autonom lebih menonjol tampak pada neuropat i diabetika, amiloidosis, dan sindrom disautonomia familial. Kelainan motorik mengenai otot-otot kaki dan tungkai terlebih dahulu dan pada um umnya lebih berat, kemudian baru mengenai otot-otot tangan dan lengan. Pada kasu s ringan hanya mengenai kaki saja. Kelemahan dapat berlanjut ke arah otot-otot t runkus dan tengkuk. Paralisis brakhialis jarang ditemukan. Kelemahan otot-otot w ajah dan saraf kranialis kadang-kadang dijumpai, terutama pada sindrom GuillainBarre. Atrofi otot terjadi secara perlahan-lahan setelah beberapa minggu atau bu lan, bergantung berat atau ringannya kerusakan serabut saraf. Atrofi juga akan b erlanjut karena otot-otot yang kurang aktif bergerak. Refleks tendon akan berkurang sampai hilang sama sekali bergatung pada derajat l esi. Hal ini disebabkan oleh menurunnya kecepatan hantar saraf tepi. Gangguan se nsorik lebih banyak mengenai bagian distal tungkai dan lengan, dapat mengenai se mua jenis perasaan atau terbatas pada rasa raba dan nyeri saja. Mungkin pula ter dapat kehilangan rasa tekan, getar, rasa diskriminasi dua titik serta rasa sikap sendi. Pada gangguan yang berat, gangguan sensorik dapat menyebar ke arah proksimal dan melibatkan sensasi rasa panas dan nyeri. Parastesi dan disestesi sering mengena i tangan dan kaki, kadang-kadang seperti rasa geli, rasa arus listrik dan rasa s eperti disuntik patirasa pada saat akan dilakukan pencabutan gigi. Bentuk lain a dalah rasa nyeri sengat dan nyeri tusuk. Parestesi dan disestesi ini sering terj adi pada polineuropati alcohol dan diabetes mellitus. Restless-leg syndrome, yaitu gejala kelainan sensorik berupa pegal bila tungkai istirahat dan membaik bila tungkai digerakkan, sering ditemukan pada neuropati t ertentu misalnya pada neuropati akibat uremia kronis. Gangguan autonom yang sering terjadi ialah anhidrosis dan hipotensi ortostatik y ang lebih sering ditemukan pada neuropati diabetika, amiloidosis dan congenital. Manifestasi lain adalah adalah pupil yang kurang reaktif, produksi air mata dan air liur yang berkurang, dan mungkin pula ada impotensi kelemahan sfingter uret ra dan anus. Dilatasi esophagus dan kolon dapat dijumpai pada diabetes mellitus dan amiloidosis. Gangguan miksi dapat terjadi karena distonia vesika urinaria. P ada tahap lanjut akan terjadi retensi urin. Laboratorium Pemeriksaan cairan serebrospinal (CSS) tidak menunjukkan adanya kelainan. Pada b eberapa kasus ditemukan adanya peningkatan kadar protein, tetapi masih di bawah 100%.
Pada pemeriksaan EMG terlihat tanda-tanda gangguan neurologic perifer. Pada umum nya kecepatan hantar saraf tepi menurun. Terapi Terapi ditujukan untuk mengilangkan factor penyebab. Kemudian koreksi dilakukan terhadap keadaan-keadaan metabolic yang abnormal, termasuk defisiensi vitamin. H al-hal yang perlu diketahui lebih lanjut adalah makan makanan dan/ atau obat ter tentu yang dapat menyebabkan timbulnya neuropati misalnya vinkristin, isoniazid , hidralazin, nitrofurantoin, klorokuin, makanan kaleng, dan sebagainya. Sebagai terapi simtomatis, untuk mengatasi nyeri dapat diberikan analgesic yang dapat dikombinasi dengan neuroleptik atau karbamazepin. Akhir-akhir ini terdapat kecendrungan untuk memakai obat-obat yang dapat merangsang proteosintesis sel S chwan untuk regenerasi. Obat yang sudah dipakai adalah metilkobalamin, suatu der ivate vitamin B12, dengan dosis 1.500 mg/hari selama 6-10 minggu. Obat lain adal ah gangliosid yang merupakan komponen intrinsic dari membrane sel neuron, dengan dosis 2 x 200 mg intramuskularis selama 8 minggu. Terapi vitamin diberikan pada kasus-kasus defisiensi yang lazimnya berupa neurotonika yaitu kombinasi vitamin B1, B6, dan B12 dosis tinggi. Pemberian kortison dan ACTH tetap kontroversial, namun pemberiannya dapat dipert imbangkan pada neuropati yang kronis atau pada neuropati yang residif, kecuali a da kontrai-indikasi. Pada stadium penyembuhan dapat diberikan roboransia saraf s erta obat anabolic. Selanjutnya dilakukan pencegahan dekubitus dan kontraktur dengan memberikan fisi oterapi yang intensif, kemudian mobilisasi dan masase otot-otot dan gerakan send i.
BAB III KESIMPULAN 3.1. KESIMPULAN
Miastenia gravis adalah suatu kelainan autoimun yang ditandai oleh suatu kelemah an abnormal dan progresif pada otot rangka yang dipergunakan secara terus-meneru s dan disertai dengan kelelahan saat beraktivitas. . Penyakit ini timbul karena adanya gangguan dari synaptic transmission atau pada neuromuscular junction. Sebelum memahami tentang miastenia gravis, pengetahuan tentang anatomi dan fungs i normal dari neuromuscular junction sangatlah penting. Membran presinaptik (mem bran saraf), membran post sinaptik (membran otot), dan celah sinaps merupakan ba gian-bagian pembentuk neuromuscular junction. Mekanisme imunogenik memegang peranan yang sangat penting pada patofisiologi mia stenia gravis, dimana antibodi yang merupakan produk dari sel B justru melawan r eseptor asetilkolin.
Penatalaksanaan miastenia gravis dapat dilakukan dengan obat-obatan, thymomectom y ataupun dengan imunomodulasi dan imunosupresif terapi yang dapat memberikan pr ognosis yang baik pada kesembuhan miastenia gravis.
DAFTAR PUSTAKA Himawan, S; Patalogi Anatomi, FKUI, 1996 Nugruho, E; Buku Ajar Orthopedi Fraktur Sistem Apley, Widya Medika, edisi ketuju h, 1995 Baratawidjaja KG. 2002. Imunologi Dasar. Edisi 5. Jakarta: Balai Penerbit Fakult as Kedokteran Universitas Indonesia Darmansjah I, Ganiswarna SG et al. 2003. Farmakologi dan Terapi. Edisi 4. Jakart a: Gaya Baru Harsono (ed). 1996. Buku Ajar Neurologi Klinis. Yogyakarta: Gadjah Mada Universi ty Press Jusuf AA. 2008. Drug Affecting Nervous System. http://moveamura.wordpress.com/fa rmakologi. Mardjono M dan Sidharta P. 2003. Neurologi Klinis Dasar. Edisi 9. Jakarta: Dian Rakyat Kumar V, Cotran R.S, dan Robbins S.L. 2007. Buku Ajar Patologi Robbin. Edisi 7. Jakarta: EGC Guyton, Arthur C dan John E Hall. 2007. Buku Ajar Fisiologi Kedokteran, E/11. Ja karta: EGC. Sudoyo, Aru W. 2007. Buku Ajar Ilmu Penyakit Dalam, E/5, .jilid III. Jakarta:Int erna Publishing Mansjoer, A. 2009. Kapita Selekta Kedokteran, edisi ketiga, jilid 1. Jakarta:Med ia Aeskulapius Murray, Robert K et al. 2003. Biokimia Harper, E/25. Jakarta: EGC Price & Wilson. 2006. Patofisiologi : Konsep Klinis Proses-Proses Penyakit edisi 6. Penerbit EGC : Jakarta Baron.2000. Kapita Selekta Patologi Klinik. Penerbit EGC : Jakarta
You might also like
- Biokimia MataDocument5 pagesBiokimia Matanur_atikah28100% (1)
- Patomekanisme MengamukDocument1 pagePatomekanisme MengamukUgaugaaNo ratings yet
- Hemolisis Darah PDFDocument15 pagesHemolisis Darah PDFRuth Santa SidabutarNo ratings yet
- Laporan Tutorial Kelompok 3 TerkilirDocument26 pagesLaporan Tutorial Kelompok 3 TerkilirE. Tito Julianda SinagaNo ratings yet
- Fisiologi MiksiDocument3 pagesFisiologi MiksiErica ValenciaNo ratings yet
- MCQ 1 Blok 5Document23 pagesMCQ 1 Blok 5Maria MaharaniNo ratings yet
- Makalah StrabismusDocument52 pagesMakalah StrabismusIlham SyahputraNo ratings yet
- Skenario Gangguan NeurotikDocument6 pagesSkenario Gangguan NeurotikardneyazNo ratings yet
- Miksi DefekasiDocument27 pagesMiksi DefekasiBerto UsmanNo ratings yet
- Kontusio SerebriDocument4 pagesKontusio SerebriayuNo ratings yet
- Reumatism Non ArtikularDocument30 pagesReumatism Non ArtikularRizky Dahliyani PutriNo ratings yet
- Fenomena Penyakit KuruDocument3 pagesFenomena Penyakit KuruRizana TsalatsNo ratings yet
- Laporan Tutorial IkterusDocument18 pagesLaporan Tutorial IkterusRahAlitNo ratings yet
- Biokimia TulangDocument9 pagesBiokimia TulangSAKINAHNo ratings yet
- Patologi Klinik (Urinalisis)Document7 pagesPatologi Klinik (Urinalisis)Fahrurido KusbariNo ratings yet
- Mata Merah Visus MenurunDocument13 pagesMata Merah Visus MenurunanaNo ratings yet
- Tutorial Modul 2Document12 pagesTutorial Modul 2aiysahmirzaNo ratings yet
- Referat Parathyroid AdenomaDocument28 pagesReferat Parathyroid AdenomaMuhammad KahfiNo ratings yet
- Laporan Tutorial Kelumpuhan Trauma MsDocument21 pagesLaporan Tutorial Kelumpuhan Trauma MsYossyNovriance100% (1)
- SGD LBM 4 Modul 8Document33 pagesSGD LBM 4 Modul 8Annisa RahimNo ratings yet
- Fisiologi Keseimbangan TelingaDocument17 pagesFisiologi Keseimbangan TelingafaizoNo ratings yet
- Alkohol Fatty LiverDocument10 pagesAlkohol Fatty LiverYohanes FirmansyahNo ratings yet
- Metabolisme Porfirin Dan Pigmen Empedu-Blok 6-IkaDocument29 pagesMetabolisme Porfirin Dan Pigmen Empedu-Blok 6-Ikarahmad wahyudiNo ratings yet
- SA Dan ProstigminDocument5 pagesSA Dan ProstigminInne Fia MarietyNo ratings yet
- Endokrin Sk-2 (Kelenjar Tiroid)Document31 pagesEndokrin Sk-2 (Kelenjar Tiroid)nandaNo ratings yet
- Tutorial 2 Blok 5 UmpDocument26 pagesTutorial 2 Blok 5 Umpalmira nurarofahNo ratings yet
- Metabolisme Asam Urat Dan GlukosaDocument19 pagesMetabolisme Asam Urat Dan GlukosaBanyDiarraNo ratings yet
- Mekanisme Kelemahan OtotDocument4 pagesMekanisme Kelemahan Ototeka mulianingsihNo ratings yet
- Graves DiseaseDocument22 pagesGraves DiseaseRizky RasyadiNo ratings yet
- Patofisiologi KatarakDocument6 pagesPatofisiologi KatarakArif Diefyantz100% (2)
- BB MenurunDocument16 pagesBB MenurunheyliaaNo ratings yet
- PATOFISIOLOGI ParkinsonDocument5 pagesPATOFISIOLOGI ParkinsonAnonymous m8umUTVzgsNo ratings yet
- Patofisiologi EpilepsiDocument11 pagesPatofisiologi EpilepsiSeptiani KusumaningtyasNo ratings yet
- Laporan Tutorial Modul 1 - JatuhDocument21 pagesLaporan Tutorial Modul 1 - JatuhFatimah alhabsyieNo ratings yet
- Hipofungsi Dan Hiperfungsi Korteks AdrenalDocument33 pagesHipofungsi Dan Hiperfungsi Korteks AdrenalMiftahul Husnah50% (2)
- Jaringan SarafDocument9 pagesJaringan SarafAisyah MoslemzzNo ratings yet
- Efek Alkohol Terhadap PankreasDocument10 pagesEfek Alkohol Terhadap PankreasYulinda GultomNo ratings yet
- Modul JatuhDocument19 pagesModul JatuhElvis HusainNo ratings yet
- Hubungan DM Dengan KejangDocument1 pageHubungan DM Dengan KejangMuhammad BasriNo ratings yet
- Konjungtivitis Dry EyeDocument16 pagesKonjungtivitis Dry EyewindaNo ratings yet
- Modul Berat Badan Menurun Blok EndokrinDocument17 pagesModul Berat Badan Menurun Blok EndokrinRahmawatifNo ratings yet
- MENINGOCELEDocument29 pagesMENINGOCELEyesi_widyastutiNo ratings yet
- Fadila Amalina Ariputri 22010113130185 Lap - Kti Bab2Document30 pagesFadila Amalina Ariputri 22010113130185 Lap - Kti Bab2Eva AliantiNo ratings yet
- Makalah Special Sense SystemDocument22 pagesMakalah Special Sense SystemMarisa Khairani HazrinaNo ratings yet
- Biokimia Pada MataDocument10 pagesBiokimia Pada MataAya NishizakiNo ratings yet
- ANGIODISPLASIADocument5 pagesANGIODISPLASIAnita safitriNo ratings yet
- Fungsi Dan Regulasi Hormon Hipotalamus Dan HipofisisDocument28 pagesFungsi Dan Regulasi Hormon Hipotalamus Dan HipofisisSofia Nur RahmaniaNo ratings yet
- LentigoDocument12 pagesLentigoIsti Kunthi PitasariNo ratings yet
- Laporan Praktikum BiokimiaDocument9 pagesLaporan Praktikum BiokimiaNathania BellamyNo ratings yet
- Laporan Tutorial MalnutrisiDocument32 pagesLaporan Tutorial MalnutrisiSaur Maria Fitri SinambelaNo ratings yet
- Metabolisme Norepinefrin (Referat)Document10 pagesMetabolisme Norepinefrin (Referat)Mirokii Az Zakii NewNo ratings yet
- Soal Utb Blok 1.2 Semester 1Document8 pagesSoal Utb Blok 1.2 Semester 1Firda Mutiara DewiNo ratings yet
- Modul 1 BB MenurunDocument22 pagesModul 1 BB MenurunJanet UngNo ratings yet
- Laporan BPHDocument20 pagesLaporan BPHElsaday Putri100% (1)
- KhoreaDocument33 pagesKhoreaAdel LiaNo ratings yet
- Neuromuscular Junction DisordersDocument8 pagesNeuromuscular Junction Disorderslily setianiNo ratings yet
- Obat Pelumpuh OtotDocument39 pagesObat Pelumpuh Ototyoga.syanNo ratings yet
- KolinergikDocument19 pagesKolinergikAnne NyonkNo ratings yet
- Refrat KolinergikDocument13 pagesRefrat KolinergikFitriyah Hardiyanti Astutik100% (1)
- NeuromuskulerDocument17 pagesNeuromuskulerALYCIA AFFRILA SATYANANDA 1No ratings yet
- 3 PimpinanDocument1 page3 PimpinanNuzulul NahlNo ratings yet
- Mekanisme Kerja Obat Anestesi LokalDocument26 pagesMekanisme Kerja Obat Anestesi LokalNuzulul NahlNo ratings yet
- Penyuluhan MPASIDocument13 pagesPenyuluhan MPASINuzulul NahlNo ratings yet
- Laporan Kasus: Pembimbing: Dr. Kurniawan Eko Wibowo, M.Biomed, SP.BDocument26 pagesLaporan Kasus: Pembimbing: Dr. Kurniawan Eko Wibowo, M.Biomed, SP.BNuzulul NahlNo ratings yet
- Referat Kelainan Refraksi - EditDocument41 pagesReferat Kelainan Refraksi - EditNuzulul NahlNo ratings yet