Professional Documents
Culture Documents
Gonitis TB
Uploaded by
Diana Ayu IICopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Gonitis TB
Uploaded by
Diana Ayu IICopyright:
Available Formats
1
BAB I DATA KASUS
1.1 Identitas Pasien - Nama - Umur - Alamat - Kelamin - Pekerjaan - Status - Pendidikan : Ny. S : 52 tahun : Bantur : Perempuan : IRT : Menikah : SMP
- Tanggal MRS : 24-12-2012 - No. Register : 163332 1.2 Anamnesis Keluhan Utama Riwayat Penyakit Sekarang Pasien datang ke UGD RSUD Kanjuruhan Kepanjen Malang dengan keluhan lutut kiri mengeluarkan nanah. 2 minggu yang lalu pasien mengeluh lutut kiri nyeri dan mulai membengkak. Pasien mengaku tidak dapat meluruskan lutut kirinya. 1 minggu kemudian lutut kiri tampak semakin membengkak, dan kemudian timbul luka dan mengeluarkan cairan seperti nanah. Pasien merasakan keluhan nyeri pada sendi lain, hanya saja tidak membengkak. Pasien mengaku mengidap penyakit flu tulang sejak 1 tahun yang lalu dan telah mengkonsumsi obat selama 6 bulan. Pasien tidak batuk dan tidak sesak. Tidak ada riwayat darah tinggi, sakit gula, sakit jantung, maupun asma yang diderita pasien. Riwayat Penyakit Dahulu : Lutut kiri mengeluarkan nanah
- Riw. Penyakit Jantung - Riw. Hipertensi - Riw. Diabetes Mellitus - Riw. Asma - Riw. Sakit Kejang - Riw. Alergi Obat Riwayat Penyakit Keluarga - Riw. Penyakit Jantung - Riw. Hipertensi - Riw. Diabetes Mellitus - Riw. Asma - Riw. Sakit Kejang - Riw. Alergi Obat Riwayat Kebiasaan - Olahraga - Merokok - Minum Alkohol Riwayat Pengobatan
Riw. MRS : Disangkal : Disangkal : Disangkal : Disangkal : Disangkal : Disangkal
: April 2011 mengidap flu
tulang dan dirawat di RS yang sama.
: Disangkal : Disangkal : Disangkal : Disangkal : Disangkal : Disangkal
: Jarang : Disangkal : Disangkal
Pada bulan April 2011 pasien MRS dengan diagnosis flu tulang. Selanjutnya pasien rutin mengkonsumsi obat dari dokter selama 6 bulan.
Anamnesis Sistem 1. Kulit Tidak ada gatal, tidak kering, tidak ada keluhan. 2. Kepala Pusing (-), rambut kepala tidak rontok, tidak ada luka maupun benjolan. 3. Mata
Penglihatan kabur (-). 4. Hidung Tidak ada kelainan bentuk. 5. Telinga Pendengaran baik, tidak berdengung, dan tidak ada cairan yang keluar. 6. Mulut Tidak ada sariawan dan tidak kering. 7. Tenggorokan Tidak ada nyeri menelan maupun suara serak. 8. Pernafasan Tidak ada sesak, tidak ada batuk. 9. Kardiovaskuler Tidak ada nyeri, tidak berdebar-debar. 10. Gastrointestinal Tidak ada mual, muntah, maupun diare, tidak ada nyeri perut. 11. Genitourinaria Tidak ada keluhan, dalam batas normal. 12. Neurologik Tidak lumpuh, tidak ada rasa tebal pada kaki maupun kesemutan. 13. Psikiatri Emosi stabil, tidak mudah marah. 14. Muskuloskeletal Nyeri sendi (+), nyeri lutut kiri, lutut kiri mengeluarkan nanah, lutut kiri luka. 15. Ekstremitas Atas kanan Atas kiri Bawah kanan Bawah kiri : Nyeri sendi (+) : Nyeri sendi (+) : Nyeri sendi (+) : Nyeri lutut kiri (+), luka (+), mengeluarkan nanah
1.3 Pemeriksaan Fisik Status present (24-12-2012)
1. Keadaan Umum 2. Kesadaran 3. Tanda Vital - Tensi - Nadi - RR - Tax Kulit Kepala - Mata - Wajah - Mulut Leher Thorax - Paru
: Tampak lemah : Composmentis, GCS 4 5 6
: 130/70 mmHg : 92 x/menit : 22 x/menit : 36,9 C
4. BB : 40 kg, TB : 160 cm, status gizi kesan kurang. : cianosis (-), ikterik (-), turgor menurun (-). : : anemi (-/-), ikterik (-/-), edema palpebra (-/-). : simetris. : stomatitis (-), hiperemi pharing (-), pembesaran tonsil (-). : pembesaran KGB (-), pembesaran kelenjar tonsil (-). : : : pergerakan nafas simetris, tipe pernafasan
o Inspeksi o Palpasi axilla (-/-). o Perkusi o Auskultasi Jantung :
thorakoabdominal, retraksi costae (-/-). : teraba massa abnormal (-/-), pembesaran kelenjar : sonor (+/+), hipersonor (-/-), pekak (-/-). : vesikuler (+/+), suara nafas menurun (-/-),
Wheezing (-/-), Ronkhi (-/-). o Inspeksi o Palpasi o Perkusi o Auskultasi Abdomen : : tak tampak pembesaran abdomen. : iktus cordis tak teraba : thrill (-) : batas jantung normal : denyut jantung reguler
o Inspeksi
o Palpasi
: shuffle, tidak ada asites, tidak ada defans
muskuler, tidak ada pembesaran hepar maupun lien, tidak ada pulsasi abnormal. o Perkusi o Auskultasi : timpani. : bising usus (+) normal.
Ekstremitas Regio genu sinistra o Look : deformitas (-), sianosis(-), edema (+), ulkus (+), hiperemi (+). o Feel : krepitasi (-), nyeri tekan (+), teraba hangat (+). o Move : pergerakan pasif terbatas karena nyeri.
1.4 Pemeriksaan Penunjang
Hasil Darah Lengkap 24-12-2012 Hb LED Hitung leukosit Hitung trombosit Hitung eritrosit Hematokrit Kimia Darah 24-12-2012 GDS SGOT SGPT Ureum Kreatinin Darah Lengkap 25-12-2012 Hb LED Hitung leukosit Hitung trombosit Hitung eritrosit Hematokrit Hitung jenis 8,5 g/dl 83 mm/jam 8.160 /cmm 494.000 /cmm 4,02 juta /cmm 28,1 % 132 mg/dl 11 u/l 7 u/l 17 mg/dl 0,56 mg/dl 8,5 g/dl 83 mm/jam 9.940 /cmm 451.000 /cmm 3,92 juta /cmm 28,0 % 0 / 0 / 91 / 6 / 3
Nilai Normal 12 16 g/dl 6 0-20 mm/jam 4000 11.000 /cmm 150.000 450.000 /cmm 3 6 juta /cmm 37 47 % < 140 mg/dl < 36 u/l < 36 u/l 20-40 mg/dl 0,5 - 0,9 mg/dl 12 16 g/dl 0-20 mm/jam 4000 11.000 /cmm 150.000 450.000 /cmm 3 6 juta /cmm 37 47 % 1-5 / 0-1 / 50-70 / 20-35 / 3-8 Kontrol : 12,3 detik Kontrol : 19,2 detik 70 115 mg/dl < 140 mg/dl < 36 u/l < 36 u/l 20-40 mg/dl 0,5 - 0,9 mg/dl < 2,5 mg/L
PTT 13,4 detik APTT 24,6 detik Kimia Darah 25-12-2012 GDP 82 mg/dl GD2PP 101 mg/dl SGOT 9 u/l SGPT 4 u/l Ureum 19 mg/dl Kreatinin 0,42 mg/dl Pemeriksaan Imunofluorescen 25-12-2012 CEA 81,49 mg/L Foto Rontgen 26-12-2012
Interpretasi hasil rontgen thorax AP Cor : Besar dan bentuk dalam batas normal. Pulmo : Tampak infiltrat pada paru kanan kiri bawah, paru kiri lapang tengah.
1.5 Ringkasan Pasien datang ke UGD RSUD Kanjuruhan Kepanjen Malang dengan keluhan lutut kiri mengeluarkan nanah. 2 minggu yang lalu pasien mengeluh lutut kiri nyeri dan mulai membengkak. Pasien mengaku tidak dapat meluruskan lutut kirinya. 1 minggu kemudian lutut kiri tampak semakin membengkak, dan kemudian timbul luka dan mengeluarkan cairan seperti nanah. Pasien merasakan keluhan nyeri pada sendi lain, hanya saja tidak membengkak. Pasien mengaku mengidap penyakit flu tulang sejak 1 tahun yang lalu dan telah mengkonsumsi obat selama 6 bulan. Pasien tidak batuk dan tidak sesak. Tidak ada riwayat darah tinggi, sakit gula, sakit jantung, maupun asma yang diderita pasien. Dari pemeriksaan tanda vital didapatkan tensi 130/70 mmHg, nadi 92 x/menit, RR 22 x/menit, dan Tax 36,9 C. Pada pemeriksaan fisik didapatkan : Ekstremitas Regio genu sinistra o Look : deformitas (-), sianosis(-), edema (+), ulkus (+), hiperemi (+). o Feel : krepitasi (-), nyeri tekan (+), teraba hangat (+).
o Move : pergerakan pasif terbatas karena nyeri. Pada pemeriksaan laboratorium didapatkan anemia, trombositosis, neutrofilia, dengan CEA dan LED tinggi. Dari hasil foto rontgen thorax AP didapatkan susp. KP. 1.6 Diagnosis Gonitis Tuberculosis Sinistra. 1.7 Rencana Tindakan - Transfusi PRC 2 kolf - IVFD RL 20 tpm - Inj. Ceftazidine 2 x 1 g - Inj. Ketorolac 3 x 30 mg - Puasa sejak jam 24.00 - EKG basal
- Pro debridement 1.8 Laporan Operasi
LAPORAN OPERASI
No. Register : 163332 Nama : Ny. S Umur : 52 tahun Ahli bedah : dr. Satriyo Aji, Sp.OT Asisten: Ari Perawat : Slamet Tanggal operasi : 29 Desember 2012 Pukul operasi Dimulai : 09.45 WIB Selesai : 11.30 WIB Lama operasi : 105 menit Jenis anastesi : regional Diagnosa : Gonitis Tuberculosis Sinistra Prabedah Diagnose Pasca bedah Tindahan Pembedahan
Alamat : Bantur IRNA : Diponegoro
Jaringan yang di excisi/incisi : Sinovial Dikirim untuk : Pemeriksaan PA Ya Tidak
: Gonitis Tuberculosis Sinistra : 1. Debridement 2. Sinovektomi 3. Wiring Klasifikasi : Darurat Terencana (+) Rawat jalan Mayor Medium Minor
Laporan pembedahan : o Eksisi abses o Debridement o Potong sampel jaringan sinovial o Pasang wire o Jahit luka Instruksi pasca bedah : o Inj. Ciprofloxacin 2 x 400 mg o Inj. Ketorolac 3 x 30 mg o Kirim jaringan ke PA dan kultur
o Bed rest o Mobilisasi perlahan
1.9 Status Anestesi Keterangan Umum Nama penderita Umur Jenis kelamin Tanggal Ahli bedah Ahli anestesi Assisten bedah Perawat anestesi Diagnose pra bedah Jenis pembedahan Jenis anastesi Keadaan Pra Bedah Keadaan umum Tekanan darah Nadi Pernapasan Suhu Berat badan Golongan darah Hb Lekosit PCV Status Fisik Posisi : Gizi kurang : 100/80 : 80x/mnt : 16x/mnt : 36,2C : 40 Kg :O : 11,5 gr% : 9.820 /cmm : 35,9 %, : ASA 3 Elektif : Supine : Ny. S : 52 thn : Perempuan : 29 Desember 2012 : dr. Satriyo Aji, Sp.OT : dr. Joni Budi, Sp.An : Ari, Slamet : Siti Maimunah : Susp. Gonitis Tuberculosis Sinistra : Debridement : Regional
Diagnose pasca bedah : Gonitis Tuberculosis Sinistra
10
Teknik anestesi Pernafasan 1.10 Obat Anestesi 1. 2. 3. 4. 5. 6. RR 40 36 32 28 24 20 16 12 8 16 0 14 0 12 0 10 0 80 60 40 0
: Spinal : Spontan
Metoklopramid 10 mg Buvanest 15 mg Midazolam 1 mg Efedrin HCl 10 mg Efedrin HCl 10 mg Ketorolac 30 mg
09.45 10.15 10.45 11.15 11.45
TD 22 0 18 0 16 0 14 0 12 0 10 0 80 60 40 20 0
Waktu
Anest/Operasi A> O2 2 L/mnt N2O 2 Lmnt
O>
<O
11
Halotan ... vol%
Etran ... vol% Eter ... vol% Infus Transfusi
Keterangan
V sistolik O nadi A->anestesi mulai O-> operasi mulai diastolic X nafas <-A anastesi berakhir <-O operasi berakhir
BB pasien = 40 kg Jumlah cairan didapat (selama op 105 menit) = RL 500 cc x 2 flash = 1000 cc EBV = 75 cc x kgBB = 3000 cc Jumlah perdarahan 250 cc Follow up tanggal 30 Desember 2012 S O A P = Nyeri luka = KU : cukup, vital sign : T = 100/70 mmHg, N = 85x/mnt, S = 36,7C = Post debridement a/i gonitis TB hari ke-1 = IVFD RL 20 tpm Inj. Ketorolac 3 x 30 mg Inj. Ciprofloxacin 2 x 400 mg Follow up tanggal 31 Desember 2012 S O = Nyeri luka = KU : cukup, vital sign : T = 110/70 mmHg, N = 88x/mnt, S = 36,2C ABL = 15% EBV = 450 cc Transfusi Whole blood Gelofusine 1 fl Kebutuhan Maintenance = 2 cc x kgBB = 80 cc/jam Stress operasi (op. sedang) = 5 x kgBB = 200 cc/jam
12
A P
= Post debridement a/i gonitis TB hari ke-2 = IVFD RL 20 tpm Inj. Ketorolac 3 x 30 mg Inj. Ciprofloxacin 2 x 400 mg
Follow up tanggal 1 Januari 2013 S O A P = Nyeri luka = KU : cukup, vital sign : T = 100/70 mmHg, N = 80x/mnt, S = 36,5C = Post debridement a/i gonitis TB hari ke-3 = IVFD RL 20 tpm Inj. Ketorolac 3 x 30 mg Inj. Ciprofloxacin 2 x 400 mg 1.11 Diskusi Penatalaksanaan Anestesi untuk tindakan debridement pada pasien ini menggunakan regional anastesi dengan teknik anastesi spinal. Preoperatif Pasien dijadwalkan untuk menjalani debridement elektif. Makan minum distop dimulai sejak jam 24.00. Selama menunggu operasi (dari jam 24.00 08.00) pasien diinfus dengan RL. Keadaan pasien tampak cukup, tekanan darah 100/80 mmHg, nadi 80 x/menit, RR 16 x/menit, suhu 36,2C. Premedikasi Sebelum obat anestesi diberikan pasien diberi obat premedikasi yaitu midazolam 1 mg dan metoklopramid 10 mg. Induksi Obat yang diberikan adalah Buvanest (Bupivacaine HCl) dengan dosis 15 mg dengan menggunakan teknik anastesi spinal. Maintenance Selama operasi berlangsung pasien diobservasi tekanan darah, nadi, dan pernafasannya. Sekitar 30 menit setelah operasi dimulai, tekanan darah pasien berangsur turun, sehingga diberikan efedrin HCl 10 mg sebanyak 2 kali. Pasien diberi ketorolac 30 mg 10 menit sebelum operasi selesai. Recovery
13
Setelah operasi selesai dan pasien dalam keadaan sadar, pasien dipindahkan ke ruang recovery dan diobservasi berdasarkan Aldrete Score. Jika Aldrete Score 8 dan tanpa ada nilai 0 atau Aldrete Score > 9, maka pasien dapat dipindahkan ke bangsal. Pada pasien ini didapatkan Aldrete Score 10, maka pasien bisa dipindahkan ke bangsal. Kriteria Penilaian Berdasarkan Aldrete Score No. 1. Warna Pucat Sianotik Dapat bernafas dalam dan batuk 2. Pernafasan Dangkal namun pertukaran udara adekuat Apnea atau obstruksi Tensi menyimpang <20% dari normal 3. Sirkulasi Tensi menyimpang 20-50% dari normal Tensi menyimpang >50% dari normal Sadar, siaga dan orientasi 4. Kesadaran Bangun namun cepat kembali tertidur Tidak berespon Seluruh ekstremitas dapat digerakkan 5. Aktivitas Dua ekstremitas dapat digerakkan Tidak bergerak Instruksi Pasca Bedah 1. 2. 3. 4. 5. Awasi keadaan umum, tensi, nadi, respirasi, suhu, perdarahan, setiap 15 menit. Posisi : Tidur telentang dengan bantal 1 besok siang. Makan : Sadar baik, mual (-), muntah (-), coba MSS. Infus : RL 80 cc/jam. Obat : o Sesuai ortopedi o Inj. Metoclopramide 10 mg k/p Penilaian Merah muda Nilai 2 1 0 2 1 0 2 1 0 2 1 0 2 1 0
14
BAB II TINJAUAN PUSTAKA
2.1
Tuberkulosis Tulang Mycobacterium tuberculosis telah menginfeksi sepertiga penduduk dunia
pada tahun 1993, WHO mencanangkan kedaruratan global penyakit TB, karena pada sebagian besar negara di dunia penyakit TB tidak terkendali, terutama penderita TB menular.7 Pada tahun 1995, diperkirakan setiap tahun terjadi sekitar 9 juta penderita baru TB dengan kematian 3 juta orang (WHO, treatment of tuberculosis, guidelines for national programes, 1997). Di negara-negara berkembang, kematian TB merupakan 25% dari seluruh kematian. Diperkirakan 95% penderita TB berada di negara berkembang, 75% penderita TB adalah kelompok usia produktif (15-50 tahun).7 Di Indonesia pada tahun 1995, hasil Survey Kesehatan Rumah Tangga (SKRT) menunjukan bahwa penyakit TB merupakan penyebab kematian nomor 3 setelah penyakit kardiovaskular dan penyakit saluran pernafasan pada semua kelompok usia, dan nomor satu dari golongan penyakit infeksi.7 Tahun 1999, WHO memperkirakan setiap tahun terjadi sekitar 583.000 kasus TB baru dengan kematian karena TB sekitar 140.000. Secara kasar diperkirakan setiap 100.000 penduduk Indonesia terdapat 130 penderita baru TB paru BTA positif.7 Timbulnya TB tulang terjadi pada tahun-tahun terakhir ini, penyakit ini belum tuntas diberantas. Kondisi ini masih lebih sering terjadi dibandingkan tumor tulang primer, lesi kemerahan, dan kelainan bentuk yang mengakibatkan kelumpuhan, yang dahulu sering ditemukan dan kini jarang terlihat. 3 Penyebaran secara hematogen dari infeksi tulang dianggap berasal dari paru-paru dan mungkin terjadi ketika infeksi primer atau dari post primary focci. Radiografi thorak, menunjukkan penyakit aktif TB sedikitnya 50% dari kasus. Organisme ini rupanya memiliki masa dormant dan kemudian dapat menjadi aktif
15
lagi. Bacillus ini berada di dalam spongiosa dari metafisis tulang panjang. Pengaruh pada Colum vertebral ada dalam 50% kasus. Lesi biasanya tunggal, walaupun ada juga gambaran multifokal kistik pada tulang. Gambaran ini sering terjadi pada anak-anak,3 2.1.1 Definisi Tuberkulosis adalah penyakit yang disebabkan oleh Mycobacterium tuberculosis dengan gejala yang bervariasi dan ditandai dengan pembentukan tuberkel dan nekrosis kaseosa pada jaringan setiap organ yang terinfeksi. 6 Tuberkulosis tulang adalah suatu proses peradangan kronik dan destruktif yang disebabkan basil tuberkulosa yang menyebar secara hematogen dari fokus jauh, dan hampir selalu berasal dari paru-paru. Penyebaran basil ini dapat terjadi pada waktu infeksi primer atau pasca primer. Penyakit ini sering terjadi pada anakanak.4 2.1.2 Epidemiologi Tuberkulosis tulang belakang merupakan kejadian yang paling umum dari tuberkulosis tulang dan itu terjadi sekitar 50% dari semua kasus tuberkulosis tulang hampir 88% tentang kasus infeksi atau peradangan tulang belakang yang kronis adalah tuberculous asal. Area predileksi yang utama adalah tulang belakang, pinggul, lutut, kaki, siku, tangan, dan bahu. Rahang bawah (mandibula) dan sendi temperomandibular adalah daerah yang paling sedikit kejadiannya.2 Frekuensi tuberkulosis tulang yang paling tinggi adalah pada tulang belakang, biasanya di daerah vertebra torakal atau vertebra lumbal, dan jarang terdapat di darah vertebra servikalis.4 2.1.3 Etiologi Penyebab Tuberculosis adalah Micobacterium tuberculosis. Kuman ini dapat menginfeksi manusia, seperti M. bovis, M. kansasii, M. intracellular. Pada manusia paru-paru merupakan pintu gerbang utama masuknya infeksi pada organ lain, bahkan bisa sampai menginfeksi tulang.
16
2.1.4
Patofisiologi Beberapa penderita tuberkulosis, osteoarticular merupakan hasil
penyebaran secara hematogen dari suatu infeksi primer fokus jauh. Fokus primer mungkin terjadi di paru-paru atau di limfonodi mediastinum, mesentry, daerah cervical, dan ginjal. Infeksi menjangkau sistem tulang melalui saluran vaskuler, yang biasanya arteri sebagai hasil bacillemia atau kadang-kadang di dalam tulang belakang (axial skeleton) melalui vena plexus Batsons. Tuberkulosis tulang dan sendi dikatakan akan berkembang 2 sampai 3 tahun setelah fokus primer. 2 Basil tuberkulosis biasanya menyangkut dalam spongiosa tulang. Pada tempat infeksi timbul osteitis, kaseasi, dan likuifaksi dengan pembentukan pus yang kemudian dapat mengalami kalsifikasi. Berbeda dengan osteomielitis piogenik, maka pembentukan tulang baru pada tuberkulosis tulang sangat sedikit atau tidak ada sama sekali. Disamping itu periostitis dan sekwester hampir tidak ada. Pada tuberkulosis tulang ada kecenderungan terjadi perusakan tulang rawan sendi atau diskus intervertebra.4 2.1.5 Gejala Klinis Pada arthritis tuberkulosis berlangsung lambat, kronik, dan biasanya hanya mengenai 1 sendi, keluhan biasanya ringan, dan makin lama makin berat disertai perasaan lelah pada sore dan malam hari, subfebris, dan penurunan berat badan. Keluhan yang lebih berat seperti panas tinggi, malaise, keringat malam, anoreksia biasanya bersamaan dengan tuberkulosis milier.5 Pada sendi, mula-mula jarang timbul gambaran yang khas seperti pada arthritis yang lainnya. Tanda awal berupa bengkak, nyeri, dan keterbatasan lingkup gerak sendi. Kulit diatas daerah yang terkena teraba panas, kadangkadang malah dingin, berwarna merah kebiruan. Bisa terjadi sendi berada dalam kedudukan fleksi berkelanjutan dan mungkin disertai tenosinovitis.5 Pada anak-anak dapat ditemukan spasme otot pada malam hari (night start). Mungkin disertai demam, tapi biasanya ringan. Pada kasus yang berat, kelemahan otot bisa terjadi sedemikian cepatnya menyerupai kelumpuhan.5 Bila pinggul yang terkena, maka terjadi kelemahan tungkai dengan sedikit rasa tidak enak. Dalam keadan yang lanjut dan berat, pasien sukar menggerakkan
17
dan mengangkat tungkai pada sendi pinggul yang terkena, disertai rasa sakit yang sangat mengganggu disekitar paha dan daerah pinggul tersebut. 5 Tuberkulosis vertebra (penyakit Pott) biasanya terjadi didaerah thorakolumbal. Penyakit Pott merupakan 50% dari seluruh kasus tuberkulosis tulang dan sendi. Pada mulanya seluruh kasus tuberculosis tulang dan sendi. Pada mulanya proses tejadi di bagian depan diskus intervertebra, menyebabkan penyempitan ruang diskus, memberi keluhan nyeri punggung yang menahun, kemudian disertai munculnya kifosis runcing akibat remuknya korpus vertebra yang terkena yang disebut gibbus. Gangguan neurologis terjadi karena terkenanya spinal cord atau adanya meningitis.5 2.1.6 Penegakan Diagnosis Di negara berkembang diagnosis tuberkulosis tulang dan sendi dapat ditegakkan dengan pemeriksaan klinik dan radiologik. 2 Penyakit tuberkulosis tulang dapat mengenai hampir seluruh tulang, tapi yang paling sering adalah tuberkulosis pada tulang panjang, tuberkulosis pada tulang belakang, tuberkulosis pada trokanter mayor, daktilis tuberkulosis, artritis tuberkulosis, koksitis tuberkulosis, tuberkulosis sendi lutut, tuberkulosis sendi bahu, dan tuberkulosis sendi siku. Pemeriksaan klinis yang dilakukan dengan melihat tanda dan gejala yang ada dan melakukan pemeriksaan laboratorium (LED meningkat, test sputum BTA, test tuberculin), dan pada pemeriksaan radiologis dapat dilakukan foto toraks PA karena penyakit TB tulang dapat disebabkan karena penyebaran dari TB paru, jika ada kecurigaan infeksi pada tulang maka dapat dilakukan foto pada tulang (foto polos posisi AP, lateral dan CT-Scan atau MRI). Pemeriksaan radiologik pada penyakit tuberkulosis dapat dilakukan foto toraks PA, lateral, dan fluoroskopi, ini dilakukan pada pasien yang dicurigai adanya infeksi TB paru. Untuk menegakkan diagnosis pada penyakit TB tulang dapat dilakukan foto polos tulang dan CT-Scan tulang. a. Tuberkulosis pada Tulang Panjang Pada tulang panjang, lesi paling sering terdapat di daerah metafisis yang pada foto rontgen terlihat sebagai lesi destruktif berbentuk bulat atau lonjong. Pada permulaan, batas-batasnya tidak tegas tetapi pada proses yang
18
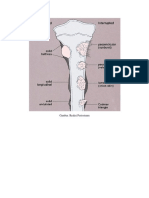
sudah kronis batasnya menjadi tegas. Kadang-kadang dengan sklerosis pada tepinya. Sequestra mengecil dan diserap oleh jaringan granulasi. Dapat ditemukan reaksi periosteal jika lesi lokal di dalam subkortikal, ini bukan merupakan bentuk yang menonjol Lesi cepat menyeberangi garis epifiser dan mengenai epifisis dan selanjutnya mengenai sendi. Proses dapat juga bermula pada epifisis tulang panjang. Lesi pada diafisis jarang, dan lebih jarang lagi pada bentuk lesi multiple cystic.3,4 b. Tuberkulosis pada Tulang Belakang Lesi biasanya pada korpus vertebra dan proses dapat bermula di 3 tempat, yaitu : Dekat diskus intervertebra atas atau bawah, disebut tipe marginal, yang sesuai dengan tipe metafiseal pada tulang panjang. Di tengah korpus, disebut tipe sentral. Di bagian anterior korpus, disebut tipe anterior atau subperiosteal
Pada tipe marginal, lesi destruktif biasanya terdapat di bagian depan korpus vertebra dan cepat merusak diskus. Proses dapat terjadi pada dua atau lebih vertebra yang berdekatan. Karena bagian depan korpus vertebra paling banyak mengalami destruksi disertai adanya kolaps, maka korpus vertebra akan berbentuk baji dan pada tempat tersebut timbul gibbus.4 Abses paravertebral timbul cepat dan paling mudah dilihat di daerah torakal karena adanya kontras paru-paru. Bila sudah lama akan timbul kalsifikasi pada abses. Tidak terlihat adanya pembentukan tulang baru pada proses yang aktif.4 Bila pengobatan berhasil, tanda-tanda penyembuhan pada vertebra yang terkena dapat dilihat dari : Densitas tulang yang kembali normal. Rincian tulang terlihat lebih jelas. Batas tulang yang menjadi lebih tegas.
Pada tipe sentral, abses timbul pada bagian tengah korpus vertebra dan diskus lambat terkena proses. Bila lesi meluas ke tepi tulang maka proses selanjutnya adalah seperti pada tipe marginal.
19
Pada tipe anterior, proses berlangsung di bawah periost dan meluas di bawah ligamen longitudinal anterior. Kerusakan pada diskus terjadi lambat.4 c. Tuberkulosis pada Trokanter Mayor Salah satu tulang yang sering terkena tuberkulosis adalah trokanter mayor, terutama pada anak-anak dan dewasa muda. Lesi dapat bermula pada tulang atau bursa. Bila lesi bermula pada bursa, maka erosi pada tulang kadangkadang hanya superfisial dan akan sukar dilihat. Baik pada proses yang dimulai pada tulang maupun bursa, dapat meluas ke sendi panggul. Gambaran radiologik tuberkulosis pada trokanter mayor sama dengan pada tulang panjang.3,4 d. Daktilis Tuberkulosis Kelainan ini disebut juga spina ventosa (lesi pertama menjadi gambaran radiologi pada anak-anak), menghasilkan gambaran yang khas. Spina ventosa dalam arti kata sebenarnya adalah tulang pendek yang dipompa dengan udara (a short bone inflated with air). Biasanya bisa dibedakan dari daktilis karena sifilis, dimana tulang melebar karena penebalan tulang akibat pembentukan kortikal tulang baru.3,4 e. Artritis Tuberkulosis Proses bisa bermula pada sinovium atau pada tulang. a. Proses mulai pada sinovium Pada stadium dini tanda-tanda tidak khas, yang tampak ialah : o Penebalan kapsul sendi. o Sendi tampak suram dan sela sendi agak melebar karena efusi intraartikuler. o Osteoporosis pada tulang-tulang sekitar sendi karena hyperemia.4 Sebaiknya dibuat foto sendi sebelahnya yang sehat untuk perbandingan. Kemudian, hyperemia yang terjadi akan menyebabkan percepatan maturasi ujung akhir tulang dan epifisis apabila infeksi ini terjadi pada anak-anak. Trabekula tulang menjadi samar dan korteksnya menipis.3,4 Ujung akhir tulang terkena juga. Begitu juga seluruh artikular kortek akan menjadi samar, local marginal atau erosi permukaan
20
akan terlihat. Pada stadium lebih lanjut timbul erosi pada tulang dekat sendi yang bersifat local atau luas. Puncaknya kehilangan ruang sendi akan terjadi tapi ini tidak semenonjol seperti yang terjadi pada pyogenik artritis. Kerusakan pada tulang rawan relatif lambat dibandingkan dengan arthritis purulenta dan bila ini terjadi sela sendi akan menyempit.3,4 Kadang-kadang setengah dari sendi akan terinfeksi dan erosi tulang terlihat pada permukaan tulang contigous. Fokus utama disini adalah tulang, sebuah kombinasi tanda infeksi sinovial dan metafiseal dan fokus destruksi epifiseal akan terjadi.3,4 b. Proses mulai pada tulang Pada proses yang bermula pada tulang gambaran radiologiknya adalah kombinasi dari proses tuberculosis pada metafisis-epifisis dan tandatanda infeksi sinovium.4 f. Koksitis Tuberkulosis Sering pada anak-anak. Proses dapat dimulai di asetabulum, sinovium, epifisis femur, metafisis femur, atau trokanter mayor. Kadang-kadang infeksi menyebar ke panggul dari fokus di dalam trochanter mayor atau ischium. Lesi pada panggul mempunyai karakteristik dengan destruksi yang banyak tetapi suatu perubahan yang tidak wajar sekarang jarang terlihat. Semua tingkat kehilangan tulang dari kaput dan colum femur dapat ditemukan. Penemuan yang sering adalah gambaran tonjolan bernama birds beak. Ekspansi dan destruksi di dalam asetabulum kadang-kadang membawa ke protrusio intrapelvik dari sendi panggul. Destruksi tulang biasanya banyak, baik pada asetabulum maupun pada kaput femur. Kadangkadang kaput femur tidak dapat dilihat lagi. Bila destruksi pada asetabulum banyak dapat menimbulkan protusio asetabuli. Diagnosis diferensial yang penting adalah penyakit perthes, yaitu nekrosis avaskular dari kaput femur.3,4 g. Tuberkulosis Sendi Lutut Gonitis tuberkulosis termasuk sering dan gambaran radiologiknya sesuai seperti yang diuraikan di atas.4
21
h. Tuberkulosis Sendi Bahu Kadang-kadang lesi pada kaput humerus besar dan berbentuk kistik sehingga menyerupai giant cell tumor. Bila terdapat juga lesi pada glenoid, maka maka kedua penyakit ini mudah dibedakan karena giant cell tumor tidak menyeberangi sendi. Kadang-kadang lesi tuberculosis pada kaput humeri kecil dan tanpa pembentukan pus serta gejalanya ringan dan dikenal sebagai caries sicca.4 i. Tuberkulosis Sendi Siku Destruksi tulang terutama pada olekranon dan ujung distal humerus. Fossa olekrani menjadi dalam disebabkan erosi. Biasanya destruksi pada kaput radius kurang dibandingkan dengan kedua tulang tadi. Diagnosis diferensial yang penting adalah rheumatoid arthritis.4 2.1.7 Penatalaksanaan Tujuan dari pengobatan tuberkulosis adalah untuk menyembuhkan penderita, mencegah kematian, mencegah kekambuhan, dan menurunkan tingkat penularan. Jenis dan dosis OAT, yakni : Isoniazid Dikenal dengan INH, bersifat bakterisida, dapat membunuh 90% populasi kuman dalam beberapa hari pertama pengobatan. Obat ini sangat efektif terhadap kuman dalam keadaan metabolik aktif, yaitu kuman yang sedang berkembang. Dosis harian yang dianjurkan 5 mg/kgBB, sedangkan untuk pengobatan intermiten 3 kali seminggu dengan dosis 10 mg/ kg BB.7 Rifampisin Bersifat bakterisida, dapat membunuh kuman semi-dormant yang tidak dapat dibunuh oleh isoniazid. Dosis 10 mg/kgBB diberikan sama untuk pengobatan harian maupun intermiten 3 kali seminggu.7 Pirazinamid Bersifat bakterisida, dapat membunuh kuman yang berada dalam sel dengan suasana asam. Dosis harian yang dianjurkan 25 mg/kgBB, sedangkan untuk pengobatan intermiten 3 kali seminggu diberikan dengan dosis 35 mg/kg BB.7
22
Streptomisin Bersifat bakterisida, dosis yang dianjurkan 15 mg/kg BB sedangkan untuk pengobatan intermiten 3 kali seminggu digunakan dosis yang sama. Penderita yang berumur sampai 60 tahun dosisnya 0,75 gr/hari, sedangkan untuk berumur 60 tahun atau lebih diberikan 0,50 gr/hari.7 Etambutol Bersifat sebagai bakteriostatik. Dosis harian yang dianjurkan 15 mg/kgBB sedangkan untuk pengobatan intermiten 3 kali seminggu digunakan dosis 30 mg/kgBB.7 Prinsip pengobatan Pada tahap intensif (awal) penderita mendapat obat setiap hari dan diawasi langsung untuk mencegah terjadinya kekebalan terhadap semua OAT. Sedangkan di tahap lanjutan penderita mendapat jenis obat lebih sedikit, namun dalam jangka waktu yang lebih lama. Tahap lanjut ini penting untuk membunuh kuman persistent sehingga mencegah terjadinya kekambuhan.7 Panduan OAT di Indonesia WHO merekomendasikan panduan OAT standart, yaitu : Kategori 1 : o 2HRZE/4H3R3 o 2HRZE/4HR o 2HRZE/6HE Kategori 2 : o 2HRZES/HRZE/5H3R3E3 o 2HRZES/HRZE/5HRE Kategori 3 : o 2HRZ/4H3R3 o 2HRZ/4HR o 2HRZ/6HE
23
Kategori 1 diberikan pada : o Penderita baru TB paru BTA positif. o Penderita TB paru BTA negatif, rontgen positif, sakit berat. o Penderita TB ekstra paru berat. Tabel 2.1 : Panduan OAT Kategori 1 Tahap Lama Isoniazid Ripampisin Pirazinamid Etambutol Jumlah kali @450 mg @S500 mg 1 3 500 mg 3 minum obat 60
Pengobatan Pengobatan 300 mg Tahap intensif 2 bln 1 (dosis harian) Tahap lanjutan(dosis 4 bln 2
54
3xseminggu) Keterangan : dosis tersebut diatas untuk penderita dengan BB antara 33-50 Kg Kategori 2 diberikan pada : o Penderita kambuhan. o Penderita gagal. o Penderita dengan pengobatan setelah lalai. Tabel 2.2 : Panduan OAT Kategori 2
Tahap Lama INH Ripampisi Pirazinamid Etambutol Streptomisin @500 mg 250 mg 500 3 3 mg 3312 inj 0,75 gr Jumlah kali minum obat 60 30 66 pengobatan 300 mg n 450 mg Tahap intensif (dosis harian) Tahap lanjutan (dosis 3xseminggu) 2 bln 1 bln 5 bln 1 1 2 1 1 1
Keterangan : dosis tersebut diatas untuk penderita dengan BB antara 33-50 Kg
Kategori 3 diberikan pada : o Penderita TB paru BTA negatif, rontgen positif sakit ringan.
24
o Penderita ekstra paru ringan, yaitu TB kelenjar limfe, pleuritis eksudatif unilateral, TB kulit, TB tulang, dan kelenjar adrenal. Tabel 2.3 : Panduan OAT Kategori 3 Tahap Lama Isoniazid Rifampisin Pirazinamid 300 mg 1 @450 mg 1 @500 mg 3 Jumlah kali minum obat 60
pengabatan pengobatan Tahap intensif 2 bln (dosis harian) Tahap lanjutan(dosis 4 bln
54
3xseminggu) Keterangan : dosis tersebut diatas untuk penderita dengan BB antara 33-50 Kg 2.2 2.2.1 Anestesi Regional Definisi Anastesia adalah keadaan tidak sadar yang bersifat sementara karena pemberian obat dengan tujuan untuk menghilangkan nyeri pembedahan. Analgesia adalah pemberian obat untuk menghilangkan nyeri pasien.8 Anestesi spinal (subaraknoid) adalah anestesi regional dengan tindakan penyuntikan obat anestetik lokal ke dalam ruang subaraknoid. Anestesi spinal/subaraknoid disebut juga sebagai analgesi/blok spinal intradural atau blok intratekal. Anestesi spinal dihasilkan bila kita menyuntikkan obat analgesik lokal ke dalam ruang subarachnoid di daerah antara vertebra L2-L3 atau L3-L4 atau L4-L5.9
2.2.2
Pembagian Anastesia Regional 1. 2. Blok sentral (blok neuroaksial), yaitu meliputi blok spinal, epidural, dan kaudal. Blok perifer (blok saraf), misalnya blok pleksus brakialis, aksiler, analgesia regional intravena dan lain-lain.
2.2.3
Indikasi dan Kontraindikasi
Indikasi :
25
- Bedah ekstremitas bawah
-
Bedah panggul Tindakan sekitar rektum perineum Bedah obstetrik ginekologi Bedah urologi Bedah abdomen bawah Pada bedah abdomen atas dan bawah pediatrik biasanya dikombinasikan dengan anesthesia umum ringan8
Kontra indikasi absolut :
-
Pasien menolak Infeksi pada tempat suntikan Hipovolemia berat, syok Koagulapatia atau mendapat terapi koagulan Tekanan intrakranial meningkat Fasilitas resusitasi minim Kurang pengalaman tanpa didampingi konsulen anestesi.8 Infeksi sistemik Infeksi sekitar tempat suntikan Kelainan neurologis Kelainan psikis Bedah lama Penyakit jantung Hipovolemia ringan Nyeri punggung kronik 8
Kontra indikasi relatif :
-
2.2.4 Persiapan dan Perlengkapan
26
Pasien sebelumnya diberi informasi tentang tindakan ini (informed concent) meliputi pentingnya tindakan ini dan komplikasi yang mungkin terjadi. Pemeriksaan fisis dilakukan meliputi daerah kulit tempat penyuntikan untuk menyingkirkan adanya kontraindikasi seperti infeksi. Perhatikan juga adanya skoliosis atau kifosis. Pemeriksaan laboratorium yang perlu dilakukan adalah penilaian hematokrit. Masa protrombin (PT) dan masa tromboplastin parsial (PTT) dilakukan bila diduga terdapat gangguan pembekuan darah. Kunjungan praoperasi dapat menenangkan pasien. Dapat dipertimbangkan pemberian obat premedikasi agar tindakan anestesi dan operasi lebih lancar. Namun, premedikasi tidak berguna bila diberikan pada waktu yang tidak tepat. Tindakan anestesi spinal harus diberikan dengan persiapan perlengkapan operasi yang lengkap untuk monitor pasien, pemberian anestesi umum, dan tindakan resusitasi. 1. Jarum spinal dan obat anestetik spinal. Jarum spinal memiliki permukaan yang rata dengan stilet di dalam lumennya dan ukuran 16-G sampai dengan 30-G. Dikenal 2 macam jarum spinal, yaitu jenis yang ujungnya runcing seperti ujung bambu runcing (jenis QuinkeBabcock atau Greene) dan jenis yang ujungnya seperti ujung pensil (Whitacre). Ujung pensil banyak digunakan karena jarang menyebabkan nyeri kepala pascapenyuntikan spinal. Obat anestetik lokal yang digunakan adalah prokain, tetrakain, lidokain, atau bupivakain. Berat jenis obat anestetik lokal mempengaruhi aliran obat dan perluasan daerah yang teranestesi. Pada anestesi spinal jika berat jenis obat lebih besar dari berat jenis cairan serebrospinal (hiperbarik), akan terjadi perpindahan obat ke dasar akibat gaya gravitasi. Jika lebih kecil (hipobarik), obat akan berpindah dari area penyuntikan ke atas. Bila sama (isobarik), obat akan berada di
27
tingkat yang sama di tempat penyuntikan. Pada suhu 37C cairan serebrospinal memiliki beratjenis 1,003-1,008. 2. Kain kasa steril, povidon iodine, alkohol, dan duk. 2.2.5 Teknik Anastesi Spinal Teknik analgesia spinal posisi duduk atau posisi tidur lateral dekubitus dengan tusukan pada garis tengah ialah posisi yang paling sering dikerjakan. Biasanya dikerjakan di atas meja operasi tanpa dipindah lagi dan hanya diperlukan sedikit perubahan posisi pasien. Perubahan posisi berlebihan dalam 30 menit pertama akan menyebabkan menyebarnya obat 1. Setelah dimonitor, tidurkan pasien misalkan dalam posisi lateral dekubitus. Beri bantal kepala, selain enak untuk pasien juga supaya tulang belakang stabil. Buat pasien membungkuk maximal agar processus spinosus mudah teraba. Posisi lain adalah duduk. 2. Perpotongan antara garis yang menghubungkan kedua garis Krista iliaka, misal L2-L3, L3-L4, L4-L5. Tusukan pada L1-L2 atau diatasnya berisiko trauma terhadap medulla spinalis. 3. 4. Sterilkan tempat tusukan dengan betadine atau alkohol. Beri anastesi lokal pada tempat tusukan,misalnya dengan lidokain 1-2% 23ml. 2.2.6 Komplikasi Komplikasi yang mungkin terjadi adalah nyeri saat penyuntikan, nyeri punggung, sakit kepala, retensio urin, meningitis, cidera pumbuluh darah dan saraf, serta anestesi spinal total.
28
BAB III PEMBAHASAN
Pasien didiagnosa mengalami gonitis TB karena berdasarkan gejala subjektif dan pemeriksaan klinis, yaitu pasien mengeluh nyeri pada lutut kiri disertai dengan pembengkakan dan mengeluarkan nanah, serta tampak pada pemeriksaan klinis didapatkan ulkus pada regio genu sinistra disertai terdapat pus. Riwayat penyakit flu tulang diakui pasien dan keluarga, dan pernah menjalani pengobatan selama 6 bulan tahun lalu. Pada pemeriksaan laboratorium didapatkan hasil anemia, neutrofilia, trombositosis, dengan LED meningkat dan CEA meningkat. Pemeriksaan rontgen thorax AP menyimpulkan adanya susp. KP. Anestesi spinal adalah memasukkan obat anestesi lokal ke ruang subarakhnoid untuk menghasilkan anestesi (hilangnya sensasi) dan blok fungsi motorik.10 Anestesi spinal menekan saraf simpatis sehingga akan terlihat efek parasimpatis lebih menonjol, dimana pada usus terjadi peningkatan kontraksi, tekanan intralumen, dan terjadi relaksasi sfingter.11 Mual muntah merupakan gejala yang sering timbul akibat anestesi spinal dan kejadiannya kurang lebih hampir 25%. Adapun penyebab mual muntah pada anestesi spinal antara lain adalah : a. Penurunan tekanan darah/hipotensi, merupakan penyebab terbesar yang bila segera diatasi akan segera berhenti. b. Hipoksia, merupakan penyebab terbesar kedua setelah hipotensi yang dapat diatasi secara efektif dengan terapi oksigen. c. Kecemasan atau faktor psikologis yang dapat diatasi dengan penjelasan prosedur yang baik atau pemberian sedatif. d. Pemberian narkotik sebagai premedikasi.
29
e. Peningkatan
aktivitas
parasimpatis,
dimana
blok
spinal
akan
mempengaruhi kontrol simpatetik gastrointestinal. f. Refleks traksi dan manipulasi usus oleh operator. Hipotensi yang bermakna setelah anestesi spinal sering terjadi meskipun berbagai tindakan pencegahan telah dilakukan. 10,11 Tindakan untuk mencegah hipotensi setelah anestesi spinal antara lain dilakukan dengan pemberian preload cairan dan vasopresor, Preload kristaloid dilaporkan oleh beberapa peneliti tidak efektif mencegah hipotensi setelah anestesi spinal, sehingga kemudian berbagai penelitian menggunakan koloid sebagai alternatif dan mendapatkan hasil yang bervariasi.11 Efedrin merupakan vasopresor yang paling sering digunakan dan penelitian menunjukkan infus kontinyu efedrin lebih aman dan lebih baik dibandingkan pemberian secara bolus intravena pada anestesi spinal. 10 Mekanisme utama penyebab hipotensi setelah anestesi spinal adalah blok simpatis yang menyebabkan dilatasi arteri dan vena. Dilatasi arteri menyebabkan penurunan tahanan perifer total dan tekanan darah sistolik sampai 30%. Dilatasi vena dapat menyebabkan hipotensi yang berat sebagai akibat penurunan aliran balik vena dan curah jantung.11
30
BAB IV PENUTUP
4.1
Kesimpulan Gonitis TB merupakan indikasi dilakukannya debridement. Anastesi
debridement dapat dilakukan dengan regional anastesi dengan teknik anastesi spinal. Anestesi spinal menekan saraf simpatis sehingga akan terlihat efek parasimpatis lebih menonjol. Anastesi spinal dapat menyebabkan penurunan tekanan darah melalui penekanan saraf simpais yang menyebabkan vasodilatasi pembuluh darah perifer, sehingga dapat diberikan efedrin HCl. 4.2 Saran Dapat disarankan untuk para mahasiswa fakultas kedokteran untuk terus mempelajari berbagai macam teknik anastesi sesuai kompetensi sebagai penatalaksanaan tingkat pertama.
31
DAFTAR PUSTAKA
1. Suara Merdeka, 2001, TBC Jangkiti Peru Sebelum Bangsa Spanyol Datang, Kamis,29 Nopember 2001, Hal : 7
2. Natarajan M., Tuberculosis of Skeletal System, cited on: Sunmed.org
3. David S., 1987, Tuberculosis of Bones and Joints, A Text Book of Radiology and Imaging, Ed. 4 Vol.1, London, Hal : 253-257 4. Rasad S. et al, 1999, Infeksi Tulang dan Sendi, Radiologi Diagnostik, Fakultas Kedokteran Universitas Indonesia, Jakarta, Hal : 62-73 5. Wongso S. et al, 1998, Tulang, Sendi dan Infeksi, Buku Ajar Ilmu Penyakit Dalam, Ed.3 jilid 1, FKUI, Jakarta, Hal : 145-150 6. Mansjoer, Arief., 2004. Kapita Selekta Kedokteran, Jilid I, Penerbit Media Aesculapius Fakultas Kedokteran Universitas Indonesia, Jakarta, Hal :472476 7. Clip Image, 2002, Pedoman Nasional Penanggulangan Tuberculosis, Ed.7, Departemen Kesehatan Republik Indonesia, Jakarta, Hal : 37-53 8. Stevens RA. Neuroaxial block. In Brown DL, Factor DA.Regional anesthesia and analgesia. 1st ed. Philadelphia: WB Saunders Co, 1996; p.319. 9. Atkinson RS, Rushman GB, Lee JA. Spinal Analgesia. In: A Synopsis of Anesthesia. 10th ed. Singapore: PG Publishing Pte Ltd, 1987; p.662-713. 10. Wylie WD, Churchill HC. Spinal and Epidural Block. A Practice of Anesthesia. 5th ed.Singapore: PG Publishing Pte Ltd, 1986; p.856-88.
32
11. Snow JC. Spinal Anesthesia. Manual of Anesthesia. Tokyo: Igaku Shoin Ltd,1980; p.16712. Morgan GE, Mikhael MS. Anesthesia for Ophthalmic Surgery. In: Clinical Anesthesiology. 2nded. New Jersey: Prentice Hall International, 1996; p.656-64.
You might also like
- Spondilitis TuberkulosisDocument21 pagesSpondilitis TuberkulosisAni Riani SunartoNo ratings yet
- Manajemen FrakturDocument42 pagesManajemen FrakturMega MelsNo ratings yet
- LAPORAN KASUS KEPANITERAANDocument37 pagesLAPORAN KASUS KEPANITERAANChristian Adiputra WijayaNo ratings yet
- Ani Bandaso. Referat Dislokasi LututDocument10 pagesAni Bandaso. Referat Dislokasi Lututani bandasoNo ratings yet
- Laporan Kasus Anastesi Dengan Penyulit AsmaDocument38 pagesLaporan Kasus Anastesi Dengan Penyulit Asmanurul dwiNo ratings yet
- Indikasi Operasi Pada FrakturDocument33 pagesIndikasi Operasi Pada FrakturrezadeptiaNo ratings yet
- Fraktur Tibia Fibula (1) IKADocument33 pagesFraktur Tibia Fibula (1) IKADwipuspitasari Mencaricintasejati SampaiwaktukanberhentiNo ratings yet
- NEGLECTED CLOSE FRACTUREDocument2 pagesNEGLECTED CLOSE FRACTUREZannah Zaza Zana100% (1)
- Kontraktur GenuDocument50 pagesKontraktur GenuVaisnavi MuthoovalooNo ratings yet
- SpondylolisthesisDocument38 pagesSpondylolisthesisRoni Pahlawan100% (1)
- Ruptur Tendon TanganDocument39 pagesRuptur Tendon TanganJohn LanangNo ratings yet
- Pemeriksaan Provokasi LututDocument16 pagesPemeriksaan Provokasi LututAliv Faturrahman PalembaiNo ratings yet
- FrakturRadiusDistalDocument8 pagesFrakturRadiusDistalNuhaFadhilahNo ratings yet
- Referat DislokasiDocument9 pagesReferat Dislokasiwenny1186No ratings yet
- Fraktur Radius UlnaDocument32 pagesFraktur Radius UlnaAditya Y. AnfNo ratings yet
- Kompartemen Tungkai BawahDocument16 pagesKompartemen Tungkai Bawahmitadexo100% (1)
- MateriDocument32 pagesMateriAyu Rahma DinahNo ratings yet
- Diagnosis Dan Tatalaksana SNNTDocument4 pagesDiagnosis Dan Tatalaksana SNNTAnnisa SusilowatiNo ratings yet
- LOBEKTOMIDocument7 pagesLOBEKTOMIShinta ELshintz'loviizamoreeNo ratings yet
- Fraktur Collum FemorisDocument8 pagesFraktur Collum FemorisRaisa AndrianaNo ratings yet
- Neurofisiologi Buli2&uretraDocument4 pagesNeurofisiologi Buli2&uretraAgustinaTiaraditaNo ratings yet
- Trauma Abdomen SingkatDocument17 pagesTrauma Abdomen SingkatriviNo ratings yet
- Fraktur Collum Femur Dengan AustinDocument6 pagesFraktur Collum Femur Dengan Austingendon_kambingNo ratings yet
- Osteomielitis Dan SpondilitisDocument41 pagesOsteomielitis Dan SpondilitisMedaNo ratings yet
- Bab II Tinjauan PustakaDocument28 pagesBab II Tinjauan PustakaMuqty OiNo ratings yet
- Vertigo PenyuluhanDocument1 pageVertigo PenyuluhanadindaNo ratings yet
- AVNDocument20 pagesAVNRini AgustianaNo ratings yet
- TULANGDocument32 pagesTULANGKhoirul ImaNo ratings yet
- Latar Belakang Thoracic Outlet SyndromeDocument2 pagesLatar Belakang Thoracic Outlet SyndromeYazuko RizuyaNo ratings yet
- Fraktur Patologis Pada FemurDocument5 pagesFraktur Patologis Pada FemurHermawan HmnNo ratings yet
- Fraktur Condilus FemurDocument34 pagesFraktur Condilus FemurFenny Fenorica0% (1)
- Anatomi Tendon AchillesDocument2 pagesAnatomi Tendon AchillesSri MulianyNo ratings yet
- ULKUS KRURISDocument49 pagesULKUS KRURISrhetsckidNo ratings yet
- DIAGNOSISDocument17 pagesDIAGNOSISHandiana SamantaNo ratings yet
- Patofisiologi Abses ScrotumDocument6 pagesPatofisiologi Abses Scrotumriska santri utamiNo ratings yet
- Hernia InguinalisDocument27 pagesHernia InguinalisLuthfi MaullanaNo ratings yet
- BursitisDocument15 pagesBursitisSuhendraNo ratings yet
- Bronkopneumonia Power PointDocument23 pagesBronkopneumonia Power PointDewi AgustinieNo ratings yet
- Bibir SumbingDocument2 pagesBibir SumbingNasional kelasNo ratings yet
- Frozen Shoulder Dengan DiabetesDocument38 pagesFrozen Shoulder Dengan Diabetesbelinda_f_kNo ratings yet
- Communitive Fraktur Femur 1/3 Medial SinistraDocument22 pagesCommunitive Fraktur Femur 1/3 Medial SinistraPutri PertiwiNo ratings yet
- LP Fraktur AnterbrachiDocument26 pagesLP Fraktur AnterbrachiFadlyNo ratings yet
- Christijogo - ManajemenNyeri Di IGD PDFDocument32 pagesChristijogo - ManajemenNyeri Di IGD PDFDaniel Aprianto SihotangNo ratings yet
- Spondylolisthesis LumbalDocument24 pagesSpondylolisthesis LumbalRomel Ciptoadi WijayaNo ratings yet
- GAMBARDocument4 pagesGAMBARfafajungNo ratings yet
- OPTIMASI TKRDocument22 pagesOPTIMASI TKRNurul Holisa HadiNo ratings yet
- Fraktur CrurisDocument30 pagesFraktur CrurisRhirin Mozarella ChiztNo ratings yet
- BedahhhhDocument15 pagesBedahhhhfadhly_halimNo ratings yet
- Fraktur AnkleDocument26 pagesFraktur Anklecornelia cindy SRDNo ratings yet
- Fraktur ServikalDocument22 pagesFraktur ServikalWaldens RajagukgukNo ratings yet
- Refrat FR Collum FemurDocument64 pagesRefrat FR Collum FemurNurmalida SeptiaNo ratings yet
- Test Lasegue SilangDocument1 pageTest Lasegue SilangfitridinaNo ratings yet
- OPTIMALKAN CASTDocument29 pagesOPTIMALKAN CASTjuliandiNo ratings yet
- Klasifikasi Fraktur FemurDocument6 pagesKlasifikasi Fraktur FemurStefania MarlinaNo ratings yet
- Ganglion ManusDocument17 pagesGanglion ManusFathanaLarakesiNo ratings yet
- Case Anestesi Umum Annisa Dan KriziaDocument11 pagesCase Anestesi Umum Annisa Dan KriziaNurlaila ElaNo ratings yet
- Lapsus Anestesi - Spinal Anestesia (TURP)Document23 pagesLapsus Anestesi - Spinal Anestesia (TURP)anandafauziaNo ratings yet
- Anestesi Spinal Pada Pasien Ulkus DiabetikumDocument19 pagesAnestesi Spinal Pada Pasien Ulkus DiabetikumSarah KhairinaNo ratings yet
- Anastesi Pada GeriatriDocument55 pagesAnastesi Pada GeriatriKomang YudaNo ratings yet
- Mola HidatidosaDocument33 pagesMola HidatidosaZahra Ibadina SilmiNo ratings yet
- Janin BesarDocument3 pagesJanin BesarDiana Ayu IINo ratings yet
- JurnalDocument13 pagesJurnalDiana Ayu IINo ratings yet
- Rongga PanggulDocument6 pagesRongga PangguljumaymayaNo ratings yet
- Postterm (Serotinus)Document33 pagesPostterm (Serotinus)Prima Dewi Andika PutriNo ratings yet
- JurnalDocument13 pagesJurnalDiana Ayu IINo ratings yet
- Jurnal Reading Neuro AiDocument13 pagesJurnal Reading Neuro AiDiana Ayu IINo ratings yet
- Lapsus Jantung ImaDocument28 pagesLapsus Jantung ImaDiana Ayu IINo ratings yet
- CVPDocument15 pagesCVPDiana Ayu IINo ratings yet
- Lapsus CA Mamae Edited NewDocument14 pagesLapsus CA Mamae Edited NewYolanda OngkowijoyoNo ratings yet
- Close Fraktur Femur N Tibia PlatuDocument48 pagesClose Fraktur Femur N Tibia PlatuDiana Ayu IINo ratings yet
- LAPSUS Kehamilan Dengan PMRDocument25 pagesLAPSUS Kehamilan Dengan PMRDiana Ayu IINo ratings yet
- Ruptur Vena BAB IDocument16 pagesRuptur Vena BAB IDiah Bagus PitoyoNo ratings yet