Professional Documents
Culture Documents
Ictus Evidencia
Uploaded by
Estela MachadoCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Ictus Evidencia
Uploaded by
Estela MachadoCopyright:
Available Formats
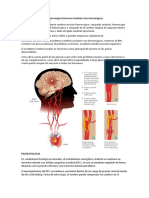
Ictus, accidente cerebrovascular y enfermedad cerebrovascular aguda son sinnimos de la patologa neurolgica ms comn, y que en pases desarrollados, constituye
una de los tres padecimientos de mayor morbimortalidad. Desde la primera conferencia sobre Prevencin y Rehabilitacin del Ictus Isqumico en Arizona en 1.996, la American Heart Association (AHA) y American Stroke Association (ASA) propone recomendaciones en forma de guidelines sobre distintos aspectos del manejo de esta patologa. En octubre de este ao, la revista Stroke adelant la Gua 2011 para la Prevencin del Ictus Isqumico en pacientes con Ictus o Accidente Isqumico Transitorio (AIT) previo, actualizando la publicada en el 2.006. Reseamos las nuevas recomendaciones con sus respectivos nivel de evidencia y recuperamos algunos aspectos ya mencionados en informes previos que vale la pena comentar. Primero que nada, remarcar el mensaje inicial que figura en la introduccin de la gua. Textualmente expone: el objetivo de esta gua es proveer a los clnicos las recomendaciones basadas en la ms reciente evidencia. Es sabido que la Presin Arterial (PA) debe reducirse en pacientes con ictus, tanto en aquellos con y sin antecedentes de hipertensin arterial (HTA), y que el tratamiento debe iniciarse luego de las 24 horas del evento (Recomendacin Clase I; Nivel de Evidencia A -I;A-). El objetivo de cifras de PA debe ser individualizado, aunque mnimas reducciones (por ejemplo, 10/5 mmHg) son beneficiosas. Las cifras consideradas ptimas o normales por la Joint National Comitte (JNC) son 120/80 mmHg (IIa;B). Tiazidas e IECA, con o sin tiazidas, disponen de evidencia suficientemente buena como para ser los frmacos de eleccin (I;A). Sin embargo, la nueva recomendacin en este tema es que la eleccin del frmaco debe ser individualizada segn aspectos farmacolgicos, existencia de comorbilidades (por ej. albuminuria, enfermedad coronaria, etc). Esta nueva apreciacin/recomendacin est valorada como IIa;B, es decir: teniendo en cuenta la informacin actualmente disponible, estudios randomizados nicos o no randomizados (Evidencia B), es razonable su aplicacin porque los beneficios superan a los riesgos (Clase IIa). En referencia a los pacientes con diabetes tipo 2 (DM2), propone como novedad que aquellos pacientes que presenten un Ictus deben seguir las guas de manejo adecuado de esta patologa (de la American Diabetes Association -ADA-). Desde el 2.006 se propona como razonable (IIa;B) iniciar tratamiento con Estatinas en pacientes con Ictus o AIT de origen aterotrombtico sin la presencia de factores preexistentes habituales para su inicio (hipercolesterolemia, comorbilidad coronaria, evidencia de aterosclerosis). El nuevo aporte en este aspecto son los objetivos teraputicos (IIa;B): los target teraputicos de CLDL son alcanzar una reduccin de al menos del 50% o unos valores < 70mg/dl. No han cambiado las recomendaciones en relacin al consumo de Alcohol (los pacientes con Ictus isqumico deben suspender la ingesta alcohlica I;C y si bien el consumo leve a moderado puede ser beneficioso, no hay que alentar su consumo en pacientes sin dicho antecedente IIa;B) y Hbito Tabquico (fuerte advertencia mdica sobre la suspensin del hbito I;C, y ofrecer opciones farmacolgicas para su abandono I;A). La referencia al Sndrome Metablico (SM) en el contexto del ictus isqumico se introduce por primera vez en la gua de prevencin de recurrencia. El documento menciona que no est claro la utilidad del rastreo SM en pacientes con ictus (IIb;C), pero en aquellos que se realice y detecte la alteracin propone realizar las recomendaciones habituales no farmacolgicas (dieta, ejercicio yreduccin de peso) y controlar adecuadamente los factores de riesgo como HTA y dislipidemia (I;A). No hay cambios en relacin al punto Enfermedad Carotdea (EC) sintomtica (la EC detectada en el contexto del ictus o AIT siempre es clasificada como sintomtica). Resumiendo: estenosis carotdea del 70-99% debe tratarse siempre (I;A) y entre 50 y 69% debe intentarse valorando comorbilidades, riesgo quirrgico, etc. (I;B). El tratamiento quirrgico (endarterectoma carotdea) es de eleccin siempre que el riesgo de morbimortalidad periprocedimiento (RMMPp) del servicio
donde se haga el procedimiento sea <6% (I;A). La angioplastia carotdea con colocacin de stent es una alternativa cuando halla dificultades anatmicas, riesgo quirrgico elevado, estenosis postendarterectoma, etc. (para considerarse alternativa debe existir un RMMPp <4%) (I;B). No est indicada el by-pass carotdeo en casos de obstruccin total (III;A). En el apartado Fibrilacin Auricular (FA) recordamos la recomendacin I;A del 2.006 de anticoagular con warfarina (W) tanto a los pacientes con FA paroxsitica como permanente (para INR entre 2 y 3) y que aquellos que no pueden ingerir los antagonistas de la vitamina K (por contraindicaciones o negacin), deben recibir aspirina (AAS). Lo que aporta esta nueva gua es que en casos de contraindicacin por riesgo de hemorragia, la combinacin de aspirina y clopidogrel no est indicada porque dicho riesgo es similar a la de W (I;A). Aade que es razonable que de requerirse la interrupcin transitoria de W, utilizar heparinas de bajo peso molecular (HBPM) (IIa/C). En pacientes con Insuficiencia Cardaca (IC) con fraccin de eyeccin deprimida de <35%, y en ritmo sinusal, sigue sin estar claro los beneficios de anticoagular con W, en lugar de antiagregar con las opciones disponibles (recomendacin IIb/B). El tratamiento con W, AAS, clopidogrel (CDG), combinacin AAS/dipiridamol son opciones igual de eficaces en este contexto segn la literatura actual disponible (IIb/B). En casos de estenosis del 50-99% por aterosclerosis de grandes vasos intracraneales se aconseja solo la antiagregacin con AAS (I;A) y el control adecuado de la HTA y lpidos (IIb/B). La angioplastia con o sin colocacin de stent an se considera en investigacin (IIb/B) y la ciruga de by-pass no se recomienda (III;B). En los casos de enfermedad vertebrobasilar extracraneal se aconseja el tratamiento mdico adecuado (I;A), y en casos de fracaso del mismo, deben considerarse las opciones endovascular o quirrgica (IIb/C). La recomendaciones en otros tpicos: tratamiento antiagregante y anticoagulante, foramen oval permeable (FOP), valvulopata, hiperhomociteinemia, trombofilia, trombosis senos venosos y embarazo (EBZ) no han cambiado respecto del 2.006. Recordemos 3 puntos: Tratamiento antiagregante y anticoagulante. En el ictus isqumico no cardioemblico (aterotrombtico, de pequeos vasos, etc.), el tratamiento debe ser antiagregante (I;A); las primeras opciones: AAS 50-325 mg/da (I;A), AAS/dipiridamol 25/200 mg cada 12 hs (I;B), CDG 75 mg/da (IIa;B). La eleccin debe depender de los costos, preferencias, contraindicaciones, alergia, tolerancia, nivel de evidencia. En la recurrencia del ictus mientras se ingiere alguno de estos, habitualmente se cambia el antiagregante por otro de diferente mecanismo de accin, aunque no hay estudios que soporte la eleccin de uno sobre otro. Aumentar la dosis de AAS no demostr beneficios y combinarla con CPD no se recomienda (III;A). FOP: se propone solo antiagregar con AAS. No est claro an que anticoagular sea mejor y tampoco que el cierre quirrgico o endovascular sean eficaces. EBZ con riesgo trombtico elevado (trombofilias, vlvula protsica) deben recibir anticoagulacin durante todo el EBZ; opciones: heparina no fraccionada subcutnea cada 12 horas con control de KPTT, HBPM a dosis ajustadas segn FXa, o heparina durante el primer trimestre y a partir de la mitad del tercero, y entre ambos, W. EBZ sin riego trombtico elevado, heparina el primer trimestre y luego AAS. La enciclopedia ms famosa de la web comenta que, en mbitos militares, se denomina gua al sargento que se coloca en la posicin conveniente para la mejor alineacin de la tropa. Las guidelines pretenden llevar a cabo bsicamente ese concepto: alinear a los mdicos bajo conceptos concretos, basados en la evidencia disponible, para el manejo de una determinada enfermedad. Obviamente despus, en la actividad cotidiana, los mdicos de trinchera debemos discernir el manejo adecuado para cada uno de nuestros enfermos, sobre todo en las situaciones clnicas donde la evidencia cientfica tiene sus limitaciones. Las guas slo deben ayudarnos a tratar mejor a nuestros pacientes.
You might also like
- Fraccionamiento y almacenamiento de hemocomponentesDocument85 pagesFraccionamiento y almacenamiento de hemocomponentesRobert CaballeroNo ratings yet
- Acm 131 KDocument14 pagesAcm 131 KBarba HernandezNo ratings yet
- Prueba de Campo VisualDocument3 pagesPrueba de Campo VisualDra. RodríguezNo ratings yet
- Boltecnol20 PDFDocument11 pagesBoltecnol20 PDFPierina Ocrospoma LeónNo ratings yet
- Emergencias-2019 31 3 167-172-172Document6 pagesEmergencias-2019 31 3 167-172-172Gustavo BarreraNo ratings yet
- Esquizofrenia SimpleDocument5 pagesEsquizofrenia SimpleValeria Vasallo Baluarte0% (1)
- Matriz PrevDocument2 pagesMatriz PrevhannahNo ratings yet
- F Vyc Vis PP 003 Ficha EpidemiologicaDocument5 pagesF Vyc Vis PP 003 Ficha EpidemiologicaLuciana GarciaNo ratings yet
- Equisetum HiemaleDocument3 pagesEquisetum HiemaleGuido AguilarNo ratings yet
- 19 Traumatismo HepaticoDocument27 pages19 Traumatismo HepaticoPeggy Jum100% (6)
- Capacitacion Epp DicDocument17 pagesCapacitacion Epp DicJackeline HernandezNo ratings yet
- ESTRONGILOIDIASISDocument14 pagesESTRONGILOIDIASISYune DbNo ratings yet
- Sistema hematopoyético y alteraciones congénitasDocument64 pagesSistema hematopoyético y alteraciones congénitasRosangelicaPeralta100% (1)
- VasculitisDocument116 pagesVasculitisNicolás ValverdeNo ratings yet
- Hemorragia postparto: definición, causas, factores de riesgo y tratamientoDocument93 pagesHemorragia postparto: definición, causas, factores de riesgo y tratamientoNicole Natalí FloresNo ratings yet
- Taller El Primer Mes de Mi BebéDocument38 pagesTaller El Primer Mes de Mi BebéMaría Cristina ArancibiaNo ratings yet
- Detección de Polineuropatía Diabética - UpToDateDocument23 pagesDetección de Polineuropatía Diabética - UpToDateYaqueli CubasNo ratings yet
- E SteroidesDocument10 pagesE SteroidesDaniel Flores PérezNo ratings yet
- EPILEPSIASDocument45 pagesEPILEPSIASguadalupe wasmosyNo ratings yet
- Levosimedán Mecanismo de AcciónDocument13 pagesLevosimedán Mecanismo de AcciónMauricio Salazar RamosNo ratings yet
- HTDADocument14 pagesHTDAJavier EvaristoNo ratings yet
- Cateterismo PDFDocument4 pagesCateterismo PDFDenisseAvilésNo ratings yet
- Arreglada Guiadepractica - Estudiante SNGDocument6 pagesArreglada Guiadepractica - Estudiante SNGVanesa SalazarNo ratings yet
- Identificación de Problemas de Investigación, Objetivo General, Derivación La Pregunta de Investigación y Planteamiento de HipótesisDocument3 pagesIdentificación de Problemas de Investigación, Objetivo General, Derivación La Pregunta de Investigación y Planteamiento de Hipótesisluisa vascoNo ratings yet
- Instructivo - para - La - Aplicacion - de - La - Lista - de - Chequeo - QuirurgicoDocument27 pagesInstructivo - para - La - Aplicacion - de - La - Lista - de - Chequeo - Quirurgicoluzeugenia8519No ratings yet
- Eficacia y Seguridad de La Inmunoterapia para La Rinitis Alérgica en La Fase de InducciónDocument4 pagesEficacia y Seguridad de La Inmunoterapia para La Rinitis Alérgica en La Fase de InducciónDiego Alberto Hernández CatalánNo ratings yet
- RCP AdultosDocument20 pagesRCP AdultosDaniel PáezNo ratings yet
- Accidentes Cerebrovasculares Hemorrágicos ResumoDocument9 pagesAccidentes Cerebrovasculares Hemorrágicos ResumoVictória FerreiraNo ratings yet
- Medicina Biológica Antihomotoxica Con Homeoterapicos BiológicosDocument3 pagesMedicina Biológica Antihomotoxica Con Homeoterapicos Biológicosjose_gonzalez_360No ratings yet