Professional Documents
Culture Documents
Manejo Inicial de Desorden Cerebro Vascular Agudo
Uploaded by
Cristian Carpio0 ratings0% found this document useful (0 votes)
125 views83 pages11 de Octubre del 2014: Exposición del Dr. Cristian Carpio Bazán del tema " Manejo Inicial de Desorden Cerebro Vascular Agudo" en Curso de Actualización en Manejo de Emergencias y Desastres: Una revisión basada en evidencias x el Día de la Medicina - 50 años CMP. Organizado por el Comité de Educación Médica Continua CR III Lima.
Copyright
© © All Rights Reserved
Available Formats
PPTX, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this Document11 de Octubre del 2014: Exposición del Dr. Cristian Carpio Bazán del tema " Manejo Inicial de Desorden Cerebro Vascular Agudo" en Curso de Actualización en Manejo de Emergencias y Desastres: Una revisión basada en evidencias x el Día de la Medicina - 50 años CMP. Organizado por el Comité de Educación Médica Continua CR III Lima.
Copyright:
© All Rights Reserved
Available Formats
Download as PPTX, PDF, TXT or read online from Scribd
0 ratings0% found this document useful (0 votes)
125 views83 pagesManejo Inicial de Desorden Cerebro Vascular Agudo
Uploaded by
Cristian Carpio11 de Octubre del 2014: Exposición del Dr. Cristian Carpio Bazán del tema " Manejo Inicial de Desorden Cerebro Vascular Agudo" en Curso de Actualización en Manejo de Emergencias y Desastres: Una revisión basada en evidencias x el Día de la Medicina - 50 años CMP. Organizado por el Comité de Educación Médica Continua CR III Lima.
Copyright:
© All Rights Reserved
Available Formats
Download as PPTX, PDF, TXT or read online from Scribd
You are on page 1of 83
CONSEJO REGIONAL III LIMA
COMIT EDUCACIN MDICA CONTINUA
CURSO DE EMERGENCIAS Y DESASTRES
MANEJO INICIAL DE DESORDEN
CEREBRO VASCULAR AGUDO
DR. CRISTIAN CARPIO BAZN 2014
INDICE
I) GENERALIDADES
II) DIAGNOSTICO
III)TRATAMIENTO
IV) CODIGO ICTUS
I)GENERALIDADES
DEFINICION DE ICTUS
Llamamos Enfermedad Cerebrovascular o Ictus al trastorno
circulatorio cerebral que ocasiona una alteracin
transitoria o definitiva de la funcin de una o varias partes
del encfalo.
Hay diferentes tipos de ictus segn la naturaleza de la
lesin. El ictus isqumico es debido a una falta de aporte
de sangre a una determinada zona del parnquima
enceflico, mientras que el ictus hemorrgico se debe a la
rotura de un vaso sanguneo enceflico con extravasacin
de sangre fuera del lecho vascular. El 85% de los ictus es
isqumico, mientras que el resto es hemorrgico.
Arboix A, lvarez-Sabn J, Soler L, en nombre del en nombre del Comit de redaccin ad hoc del Grupo de estudio de
Enfermedades Cerebrovasculares de la SEN. Ictus. Tipos etiolgicos y criterios diagnsticos. Neurologa. 1998;13 Suppl 3:4-10.
Clasificacin de la enfermedad cerebrovascular (ECV) segn su naturaleza
(E.Diez Tejedor y R. Soler, 1999)
Localizacin anatmica del accidente cerebrovascular de acuerdo con el
territorio de la arteria cerebral. ACM: arteria cerebral media; ACP: arteria
cerebral posterior; ACA: arteria cerebral anterior.
Epidemiologa de la enfermedad vascular cerebral en hospitales de la Ciudad de Mxico. Estudio multicntrico.
Alfredo Cabrera Rayo, y col. Med Int Mex 2008;24(2):98-103.
564 casos
(84.3%)
75 casos
(11.21%)
30 casos
(4.48%)
Total: 669 casos
IRRIGACIN CEREBRAL
Territorio vertebro basilar y
territorio carotideo interno
derecho e izquierdo.
Territorio arteria cerebral media,
arteria cerebral anterior, y arteria
cerebral posterior.
Territorio Superficial (base
(polgono de Willis) y convexidad),
y territorio Profundo.
Ramas terminales, ramas
limtrofes y anastomosis.
Punteado: Territorio terminal.
Rayado: Territorio limtrofe
IRRIGACION DEL CEREBRO
La irrigacin del
cerebro se da por dos
sistemas arteriales:
- Las arterias cartida
interna que provienen
de las arterias cartida
comn e irrigan la
parte anterior del
cerebro
- Las dos arterias
vertebrales que forman
el tronco basilar e
irrigan la parte
posterior del cerebro
TERRITORIOS SUPERFICIALES DE IRRIGACIN
CARA INFERIOR
CARA MEDIAL
CARA LATERAL
1: de la cerebral anterior.
2: de la cerebral media.
3: de la cerebral posterior.
Territorios Superficiales y
Profundos de Irrigacin Cerebral
A. Corte Axial
B. Corte Coronal
Territorios superficiales:
1: cerebral anterior,
2: cerebral media,
3: cerebral posterior.
Territorios profundos:
4: cerebral media,
5: cerebral posterior,
6: coroidea anterior (rama
terminal cartida interna)
Extensin de los infartos
a. Infarto de la totalidad
del territorio de la cerebral
media.
b. Infarto del territorio
terminal (cabeza del
ncleo caudado).
c. Infarto de territorio
limtrofe profundo (cuerpo
estriado).
d. Infarto de territorios
limtrofes superficiales.
Presin de Perfusin Cerebral y Flujo Sanguneo Cerebral
La presin de perfusin cerebral (PPC) est determinada por la diferencia
entre la presin arterial media (PAM) y la presin intracraneana (PIC):
PPC = PAM PIC.
Cuando est conservado el mecanismo de autorregulacin la PPC puede
oscilar entre 50 y 150 mmHg sin generar variaciones significativas en el flujo
sanguneo cerebral (FSC).
En sujetos normales, el flujo sanguneo cerebral (FSC) se mantiene entre 50 y
65 ml/100g de tejido/minuto, cuando la PCO2 es de 40 mmHg, a pesar de
variaciones de la presin de perfusin cerebral dentro de un rango amplio,
gracias al mecanismo de autorregulacin del FSC.
Curva de presinvolumen.
Al alcanzarse el punto crtico de presin
intracraneana (PIC), pequeos aumentos de
volumen, generan grandes cambios de la PIC,
que impide el mantenimiento del flujo
sanguneo cerebral adecuado.
El aumento de la PIC (Presin
Intracraneal) somete el tallo
enceflico a hipoperfusin e
isquemia, lo cual desencadena
un aumento paralelo de la
actividad del sistema nervioso
autnomo simptico y
parasimptico que trata de
aumentar el volumen latido y la
presin arterial a niveles que
superen la presin ejercida
sobre el tallo enceflico, en aras
de vencer la resistencia vascular
al FSC (Flujo Sanguneo
Cerebral) generada por el
aumento de la PIC.
Relacin entre FSC, PPC, PAM y PIC. Alteracin de la autorregulacin del FSC (Flujo
Sanguneo Cerebral) en pacientes con TEC severo, basado en estimaciones del FSC
a partir de mediciones de la velocidad del flujo sanguneo mediante tcnica
doppler transcraneal.
Czosnyka M, Smielewski P, Piechnik S, et al: Cerebral autoregulation following head injury. J Neurosurg 2001; 95:756-763) (271)
rea de Penumbra
reas del infarto. rea central con lesin estructural
(pannecrosis). La periferia del infarto se divide en
dos reas en penumbra. a) En peligro de
necrosarse por extensin de la zona central, y b)
Con dao funcional que evolucionar hacia la
normalidad.
Umbrales de isquemia
El rea de penumbra. J.J. Snchez-Chvez. REV NEUROL 1999; 28 (8): 810-816
La disminucin del Flujo Sanguneo Cerebral (FSC)
inicial va dando lugar a la reperfusin.
Se ha comunicado la disminucin del FSC en el 100%
de los pacientes dentro de las 9 horas del comienzo
de un cuadro isqumico, en el 83% a las 12 horas, en
el 57% a las 24 horas y en entre el 45 y el 35% de los
pacientes dentro de los 3 o 4 das siguientes.
El rea de penumbra. J.J. Snchez-Chvez. REV NEUROL 1999; 28 (8): 810-816
Factores de riesgo de infarto cerebral
Wolfe C. The impact of stroke. Br Med Bull 2000; 56: 275-86
Deteccin de factores de riesgo vascular y fibrilacin auricular no
conocida en pacientes ingresados en la unidad de ictus.
Hospital San Pedro de Alcntara - Espaa.
Septiembre de 2009 a Diciembre de 2010
Introduccin. Existe una serie de factores de riesgo cerebrovascular modificables, como son la hipertensin
arterial, la diabetes mellitus, dislipidemias y la fibrilacin auricular, cuyo reconocimiento y control es
fundamental para disminuir la aparicin de enfermedades cerebrovasculares. En ocasiones, el ictus puede
ser el sntoma de presentacin de estos factores de riesgo.
Pacientes y mtodos. Estudio observacional prospectivo de los pacientes que ingresan en la unidad de ictus
de nuestro hospital por enfermedad cerebrovascular aguda accidente isqumico transitorio e ictus
isqumico para conocer el porcentaje de pacientes con hipertensin arterial, diabetes mellitus,
dislipidemias y fibrilacin auricular no diagnosticadas previamente.
Resultados. Se seleccion a 186 pacientes, de los que 24 presentaban hipertensin arterial no conocida
(12,9%); 11, diabetes mellitus no conocida (5,9%); 49, hipercolesterolemia no conocida (26,3%); 15,
hipertrigliceridemia no conocida (8,1%), y 22 tenan fibrilacin auricular no conocida (11,8%). En total, 96
pacientes (51,6%) tenan alguno de estos factores de riesgo cerebrovascular. La existencia de un factor de
riesgo no diagnosticado previamente era mayor en el medio rural, en los sujetos que no haban fallecido a los
seis meses y en los ataques isqumicos transitorios respecto a los ictus isqumicos.
Conclusiones. Ms de la mitad de los sujetos que sufren un evento cerebrovascular tienen un factor de riesgo
que no se ha diagnosticado previamente. Se deben realizar campaas para implementar la deteccin de
estos factores, as como incidir en el control de stos para disminuir la aparicin y recidiva de patologa
vascular.
Deteccin de factores de riesgo vascular y fibrilacin auricular no conocida en pacientes ingresados en la unidad de
ictus. Pedro E. Jimnez-Caballero y col. Rev Neurol 2013; 56 (9): 464-470
Distribucin por grupos de edad.
Epidemiologa de la enfermedad vascular cerebral en hospitales de la Ciudad de Mxico. Estudio multicntrico.
Alfredo Cabrera Rayo, y col. Med Int Mex 2008;24(2):98-103.
Hipertrofia Ventricular Izquierda: Factor de riesgo Ictus
La impresionante capacidad
predictiva de la Hipertrofia
Ventricular Izquierda no se limita a
acontecimientos Cardacos
(insuficiencia cardaca, cardiopata
isqumica, arritmias o incluso de
muerte Sbita), sino que tambin se
ampla a los cerebrovasculares.
As, se demuestra que aquellos
pacientes hipertensos que presentan
Hipertrofia Ventricular Izquierda
tienen un riesgo de 3 a 10 veces
mayor de sufrir un ictus que los
hipertensos sin hipertrofia
ventricular.
Fox ER, Alnabhan N, Penman AD, Butler KR, Taylor HA Jr, Skelton TN, et al. Echocardiographic left ventricular mass index
predicts incident stroke in African Americans: Atherosclerosis Risk in Communities (ARIC) Study. Stroke 2007; 38: 2686-91.
En el estudio LIFE (Long-term
Losartan Intervention for
Endpoint), en el que 9.193
pacientes hipertensos con
Hipertrofia Ventricular Izquierda
fueron aleatorizados a recibir
losartn o atenolol, tras un
seguimiento medio de 4,8 aos se
demostr que, a igualdad de
descenso de la tensin arterial, la
mayor regresin de Hipertrofia
Ventricular Izquierda conseguida
con losartn se asociaba a una
menor incidencia de eventos
cardiovasculares.
Losartan (Antagonista de los
receptores at1 de angiotensina II
vasoconstrictor y sinrgico con los
receptores at2 vasodilatador).
Agabiti-Rosei E, Muiesan ML, Salvetti M. Evaluation of subclinical target organ damage for risk assessment and
treatment in the hypertensive patients: left ventricular hypertrophy. J Am Soc Nephrol 2006; 17: S104-8.
En la actualidad, la
cocana se considera un
factor de riesgo
independiente tanto
para eventos isqumicos
(odds ratio = 2,03;
intervalo de confianza al
95% = 1,48-2,79) como
hemorrgicos (odds ratio
= 2,33; intervalo de
confianza al 95% = 1,74-
3,11), con independencia
de la frecuencia o la
duracin de su consumo.
Cocana Factor de riesgo Ictus
Westover AN, McBride S, Haley RW. Stroke in young adults who abuse amphetamines or cocaine: a
population-based study of hospitalized patients. Arch Gen Psychiatry 2007; 64: 495-502.
Cocana y complicaciones Ictus
La cocana dificulta la recaptacin de neurotransmisores simpaticomimticos en las
terminales nerviosas e inhibe la recaptacin de serotonina en las terminales
sinpticas.
Como consecuencia del aumento de los niveles de serotonina y del paso de
sustancias simpaticomimticasa travs de una barrera hematoenceflica daada por
cifras de tensin arterial elevadas de manera sbita, la cocana es capaz de producir
vasoconstriccin intensa, sobre todo en arterias de mediano y gran tamao.
Los fenmenos hemorrgicos se relacionan con crisis hipertensivas, ruptura de
malformaciones aneurismticas o transformacin hemorrgica de lesiones
isqumicas.
Los eventos isqumicos se atribuyen a fenmenos de vasoespasmo,
vasoconstriccin, hiperagregabilidad plaquetaria y trombosis intravascular (por sus
efectos sobre la va del cido araquidnico y la deplecin de protena C y
antitrombina III), fenmenos vasculticos (vasculitis de pequeo vaso no
necrotizante no leucocistoclstica), patologa cardaca (isquemia miocrdica,
arritmias o parada cardaca) y presencia de impurezas en el torrente sanguneo y a
largo plazo, como consecuencia de embolismos arterioarteriales (ya que la cocana
acelera los procesos aterotrombticos).
Diagnstico del ictus por cocana y sus complicaciones . Davinia Larrosa-Campo y col. Rev Neurol 2013; 57 (4):
167-170 167
Caractersticas basales de la poblacin (553 casos) con primer episodio de ictus. Terres
de lEbre, 1 de abril de 2006-31 de marzo de 2008.
Resultados de prevencin cardiovascular primaria y secundaria en pacientes con ictus: riesgo de recurrencia y
supervivencia asociada (estudio Ebrictus). Josep Ll. Clua-Espuny y col. Rev Neurol 2012; 54 (2): 81-92.
Caractersticas basales de la poblacin (553 casos) con primer episodio de ictus. Terres
de lEbre, 1 de abril de 2006-31 de marzo de 2008.
Resultados de prevencin cardiovascular primaria y secundaria en pacientes con ictus: riesgo de recurrencia y
supervivencia asociada (estudio Ebrictus). Josep Ll. Clua-Espuny y col. Rev Neurol 2012; 54 (2): 81-92.
INDICE
I) GENERALIDADES
II) DIAGNOSTICO
III)TRATAMIENTO
IV) CODIGO ICTUS
Sistemtica diagnstica
en el ictus agudo.
Recomendaciones para el tratamiento y prevencin del ictus, 2004. M. Alonso de Leciana-Cases, y col. REV NEUROL
2004; 39 (5): 465-486
II) DIAGNOSTICO
Estudios diagnstico inmediatos: Evaluacin de un paciente con
sospecha de accidente cerebrovascular isqumico agudo
Todo Paciente TAC o RMN Encfalo sin contraste.
Dosaje de glucosa en sangre.
Saturacin de oxgeno.
Electrolitos en sangre/Pruebas de funcin renal.
Hemograma completo que incluya conteo de plaquetas.*
Marcadores de isquemia cardiaca.*
Tiempo de protrombina INR.*
Tiempo de activador parcial de tromboplastina.*
Electrocardiograma*
Pacientes
seleccionados
Tiempo de Trombina y/o Tiempo de Coagulacin con Ecarina si se
sospecha de que el paciente est tomando directo inhibidores de
la trombina o inhibidores directo del factor Xa
Pruebas de funcin heptica
Screen toxicolgico
Dosaje de alcohol en sangre
Test de embarazo
Gases arteriales en sangre ( en sospecha de hipoxia)
Radiografa de trax (en sospecha de enfermedades pulmonares)
Puncin lumbar (Si se sospecha de hemorragia subaracnoidea y la
TAC Encfalo es negativa para sangre)
Electroencefalograma ( Si se sospecha de convulsiones)
*Aunque es deseable conocer
los resultados de estas
pruebas antes dela
administracin intravenosa de
tipo activador del
plasmingeno tisular
recombinante, la terapia
fibrinoltica no debe ser
retrasado a la espera de los
resultados a menos que haya
sospecha clnica de un
sangrado anormal o
trombocitopenia, el paciente
haya recibido heparina o
warfarina, recibido otros
anticoagulantes (inhibidores
directos de la trombina o
inhibidores directos del Factor
Xa).
Guideline for Healthcare Professionals From the American Heart Association/American Guidelines for the Early Management of Patients
With Acute Ischemic Stroke: A Stroke Association. Edward C. Jauch, y col. Stroke. 2013;44:870-947.
Escala NIHSS
(National Institutes
of Health Stroke
Scale) de
Valoracion del Ictus
Isqumico.
Clinical Emergency Medicine. Scott C. Sherman, MD y Col. Editorial McGraw-Hill 2014
Vascular supply of common strokes
Manifestaciones clnicas asociadas a oclusin de la cartida interna
Anatoma bsica cerebral para el cardilogo intervencionista. Jonathan Poveda Fernndez. Rev. Costarr. Cardiol. 2009
Julio-Diciembre, Volumen 11, No. 2.
Manifestaciones clnicas de la Enfermedad Oclusiva Vertebro-Basilar
Anatoma bsica cerebral para el cardilogo intervencionista. Jonathan Poveda Fernndez. Rev. Costarr. Cardiol. 2009
Julio-Diciembre, Volumen 11, No. 2.
Sntomas principales y
sntomas no adecuados
para el diagnstico de
accidente cerebrovascular
Organizacin Mundial de la Salud. Manual de la OMS para la vigilancia paso a paso de accidentes cerebrovasculares.
URL: http://www.paho.org/Spanish/AD/DPC/NC/stepsstroke. pdf. [17.10.2009].
Patologas
simuladoras
de ictus ms
frecuentes
Arboix A. Infarto cerebral. In Mart-Vilalta JL, ed. Enfermedades vasculares cerebrales. 2 ed. Barcelona: Prous
Science; 2004. p. 261-77.
Diagnostico diferencial de situaciones clnicas
que se asemejan a ictus
Guideline for Healthcare Professionals From the American Heart Association/American Guidelines for the Early
Management of Patients With Acute Ischemic Stroke: A Stroke Association. Edward C. Jauch, y col. Stroke.
2013;44:870-947.
Objetivo. Analizar la rentabilidad diagnstica del ecocardiograma transtorcico en pacientes con ictus isqumico
indeterminado tras la aplicacin de criterios clnicos predefinidos de riesgo.
Pacientes y mtodos. Se analizan los ecocardiogramas realizados a pacientes con ictus isqumico agudo
solicitados durante 2009-2011 desde el servicio de neurologa del Hospital Clnico Universitario. Santiago de
Compostela, Espaa . Se estudia la rentabilidad diagnstica y su aportacin al estudio etiolgico.
Se aplican unos criterios de seleccin de paciente de alto riego con necesidad de realizacin de la prueba
durante el ingreso (edad < 60 aos, alteraciones en el ecocardiograma basal, cardiomegalia en la radiografa
de trax basal, antecedentes de cardiopata, sospecha clnica de endocarditis o neoplasia activa) y se analiza su
validez.
Resultados. De 930 pacientes, se realiz ecocardiograma a 201 (21,6%) y se detect una fuente cardioemblica
en el 9,95%. Tras la aplicacin de criterios de seleccin, el nmero de ecocardiogramas pas a 97 (10,4%). De los
97 pacientes con criterios de ecocardiograma, se encontraron hallazgos de cardiopata embolgena en 19
(18,55%), y de los 104 pacientes que no cumplan criterios de seleccin, slo se detect la presencia de trombo
mural mvil en el cayado de la aorta en un paciente con aortoesclerosis conocida.
Los criterios propuestos presentan: sensibilidad, 95%; especificidad, 56,9%; valor predictivo positivo, 19,6%, y
valor predictivo negativo, 99%.
Conclusiones. La aplicacin de nuestros criterios a pacientes con ictus indeterminado identifica con alta
eficiencia la fuente cardioemblica, lo que permite la realizacin del ecocardiograma transtorcico ambulatorio
en el resto de los pacientes.
Es necesaria la realizacin de un ecocardiograma transtorcico a todos los pacientes con ictus isqumico indeterminado
durante el ingreso? Susana Arias-Rivas y col. Rev Neurol 2013; 56 (10): 510-514
Ecocardiograma transtorcico en pacientes con ictus isqumico indeterminado
en Hospital Clnico Universitario. Santiago de Compostela, Espaa 2009 -2011
Estado vascular y pronostico
El conocimiento del estado vascular en el paciente con
ictus isqumico agudo tiene importantes implicaciones
pronsticas: la persistencia de una oclusin arterial en
las horas siguientes a un ictus isqumico constituye un
potente predictor de dependencia o muerte a los tres
meses (*).
Por su parte, la recanalizacin precoz de una oclusin
arterial se asocia a una mayor probabilidad de buena
evolucin funcional (odds ratio, OR = 4,43) y a menor
riesgo de muerte (OR = 0,24) (+).
(*)Allendoerfer J, Goertler M, Von Reutern GM, for the Neurosonology in Acute Ischemic Stroke (NAIS) Study Group.
Prognostic relevance of ultra-early Doppler sonography in acute ischaemic stroke: a prospective multicentre study.Lancet
Neurol 2006; 5: 835-40.
(+) Rha J, Saver JL. The impact of recanalization on ischemic stroke outcome. A meta-analysis. Stroke 2007; 38: 967-73.
Prevalencia de la enfermedad carotdea.
Estudios en poblaciones de 45-65 aos
Estenosis >50 % menor 5 %
Estenosis 25-50 % cerca 30 %
Placas <25 % hasta 30 %
Hennerici M, Aulich A, Sandmann W, Freund HJ. Incidence of symptomatic extracranial arterial disease. Stroke 1981;
12:750-758.
Disminucin absoluta del riesgo con endarterectoma.
(*) North American Symptomatic Carotid Endarterectomy Trial Collaborators. Beneficial effect of carotid endarterectomy in symptomatic
patients with high-grade carotid stenosis. N Engl J Med 1991; 325: 445-453.
(+) European Carotid Surgery Trialists` Collaborative Group. MRC European Carotid Surgery Trial: interim results for symptomatic patients
with severe or with mild carotid stenosis. Lancet 1991;337:1235-1243.
Mtodos para medir la estenosis. NASCET compara la
estenosis contra el dimetro normal distal de la ACI y
ECST lo compara contra el dimetro esperado en el
sitio de la anastomosis.
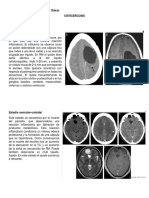
TAC ENCEFALO SIMPLE
Infarto maligno de la Arteria Cerebral Media
TAC ENCEFALO SIMPLE
Infarto Lacunar Secuela ACV
TAC ENCEFALO SIMPLE
Infarto superficial terminal
Arteria cerebral media
Infarto profundo brazo posterior capsula interna
Arteria Coroidea Anterior
Infarto Superficial Limtrofe Art Cerebral
Anterior y Art Cerebral Media
TAC ENCEFALO SIMPLE
Hemorragia parietal izquierda
Hemorragia con invasin ventricular
Resonancia Magntica
Es importante destacar la importancia de las tcnicas de
Resonancia Magntica (RM) con Difusin (DWI) / Perfusin
(PW) en la seleccin de los pacientes para la trombolisis. Con
la RM multimodal podemos obtener importante informacin
sobre la fisiopatologa de la isquemia cerebral aguda.
La combinacin de estudios RM difusin y RM perfusin
permite obtener una informacin muy til para determinar el
tratamiento ms adecuado. La discordancia entre estas dos
reas (mismatch) es una aproximacin a la extensin de la
penumbra isqumica, y se correlaciona con el progresivo
aumento en el volumen del infarto.
El ictus en el siglo XXI. Tratamiento de urgencia Stroke in the XXI Century. Emergency care. J. Gllego, y col. Servicio
de Neurologa Hospital de Navarra. Vol.31, suplemento 1, 2008.
Ejemplo de Mismatch en RM visible de secuencias de difusin y
perfusin.
El ictus en el siglo XXI. Tratamiento de urgencia Stroke in the XXI Century. Emergency care. J. Gllego, y col. Servicio
de Neurologa Hospital de Navarra. Vol.31, suplemento 1, 2008.
Metabolmica
La metabolmica se define como el estudio de los metabolitos, es
decir, molculas de pequeo tamao derivadas del metabolismo
celular. Dicho estudio se puede llevar a cabo a partir de distintas
muestras biolgicas, como fluidos biolgicos orina, sangre, saliva o
liquido cefalorraquideo (LCR), tejidos o incluso la exhalacin.
La importancia de los metabolitos radica en que son el resultado de la
interaccin del genoma y el epigenoma con el entorno del individuo.
Ms all de representar el producto final de la expresin gnica,
conforman parte de los medios reguladores, y son parte esencial de
la integracin entre los distintos sistemas biolgicos (genmico,
transcriptmico y protemicos. Por tanto, la metabolmica aporta una
perspectiva novedosa en cuanto a la comprensin de la
fisiopatologa, en tanto que el conocimiento de los cambios en los
niveles de metabolitos proporciona una estimacin a tiempo real de la
respuesta metablica a la enfermedad.
La metabolmica en el ictus isqumico, nuevos biomarcadores diagnsticos y pronsticos. Gerard Mauri-Capdevila
y col. Rev Neurol 2013; 57 (1): 29-36
Estudio Poblacin
(pacientes con
ictus/controles)
Muestra Alteracin Metabolitos
Ghandforoush-
Sattari et al 2011
60/54 Plasma Elevacin Taurina
Jiang et al 2011 67/62 Suero Elevacin Cistena, S-adenosil-homocistena, glutatin oxidado,
cido hidroxieicosatetraenoico, cido
hidroxioctadecadienoico
Disminucin cido flico, tetrahidrofolato, adenosina, aldosterona,
deoxocatasterona, sacarosa 6-fosfato, betanina
Jung et al 2011 54/47 Plasma Elevacin Lactato, glicolato, piruvato, formiato
Disminucin Valina, metanol, glutamina
28/30 Orina Disminucin Creatinina, glicina, hipurato
Kelly et al 2008 52/27 Plasma Elevacin F2-isoprostanos
Naccarato et al
2010
10/8 Plasma Elevacin Anandamida
Pilz et al 2011 61/3.244 (a) Suero Disminucin Homoarginina
(a)Estudio realizado en una muestra de 3.305 individuos que se sometieron a una angiografa coronaria, 61 de los cuales padecieron ictus fatales.
Estudios de metabolitos relacionados con el ictus isqumico.
La metabolmica en el ictus isqumico, nuevos biomarcadores diagnsticos y pronsticos. Gerard Mauri-Capdevila
y col. Rev Neurol 2013; 57 (1): 29-36
Infarto
aterotrombtico.
Aterosclerosis de
arteria grande
Isquemia
generalmente de
tamao medio o
grande, de topografa
cortical o subcortical
y localizacin
carotdea o
vertebrobasilar, en el
que se cumple alguno
de los dos criterios
siguientes:
Aterosclerosis con estenosis: estenosis mayor o igual al
50% del dimetro luminal u oclusin de la arteria
extracraneal correspondiente o de la arteria intracraneal
de gran calibre (cerebral media, cerebral posterior o tronco
basilar), en ausencia de otra etiologa.
Aterosclerosis sin estenosis: presencia de placas o de
estenosis inferior al 50% en las mismas arterias en
ausencia de otra etiologa y en presencia de al menos dos
de los siguientes factores de riesgo vascular cerebral:
edad mayor de 50 aos, hipertensin arterial, diabetes
mellitus, tabaquismo o hipercolesterolemia.
Infarto
cardioemblico
Isquemia generalmente de tamao medio o grande, de topografa habitualmente
cortical, en el que se evidencia, en ausencia de otra etiologa, alguna de las
siguientes cardiopatas embolgenas: presencia de un trombo o un tumor
intracardaco, estenosis mitral reumtica, prtesis artica o mitral, endocarditis,
fibrilacin auricular, enfermedad del nodo sinusal, aneurisma ventricular izquierdo
o acinesia despus de un infarto agudo de miocardio, infarto agudo de miocardio
(menos de tres meses), o presencia de hipocinesia cardaca global o discinesia.
Clasificacin de los infartos cerebrales en sus diferentes subtipos etiolgicos (adaptada de
NINDS (1990), TOAST (1993) Lausanne Stroke Registry (1997) y del Grupo de Estudio de
Enfermedades Cerebrovasculares de la Sociedad Espaola de Neurologa (1998))
Enfermedad
oclusiva de
pequeo vaso
arterial.
Infarto lacunar
Isquemia de pequeo tamao (menor de 1,5 cm de dimetro) en el territorio de una
arteria perforante cerebral, que habitualmente ocasiona clnicamente un sndrome
lacunar (hemiparesia motora pura, sndrome sensitivo puro, sndrome sensitivomotor,
hemiparesia-ataxia y disartria-mano torpe) en un paciente con antecedente personal de
hipertensin arterial u otros factores de riesgo cerebrovascular, en ausencia de otra
etiologa.
Infarto
cerebral de
causa
inhabitual
Isquemia de tamao variable de localizacin cortical o subcortical, en territorio carotdeo
o vertebrobasilar en un paciente en el que se ha descartado el origen aterotrombtico,
cardioemblico o lacunar. Se suele producir por enfermedades sistmicas
(conectivopata, infeccin, neoplasia, sndrome mieloproliferativo, alteraciones
metablicas, de la coagulacin) o por otras enfermedades como: diseccin arterial,
displasia fibromuscular, aneurisma sacular, malformacin arteriovenosa, trombosis
venosa cerebral, angetis, migraa, etc.
Infarto
cerebral de
origen
indeterminado
Isquemia de tamao medio o grande, de localizacin cortical o
subcortical, en territorio carotdeo o vertebrobasilar, en el que, tras un
exhaustivo estudio diagnstico, se han descartado los subtipos
aterotrombtico, cardioemblico, lacunar y de causa inhabitual, o bien
coexista ms de una posible etiologa. Debemos subdividir el infarto de
origen indeterminado en:
Por estudio
incompleto
Por ms de una
etiologa
Por origen
desconocido
Clasificacin de los infartos cerebrales en sus diferentes subtipos etiolgicos (adaptada de
NINDS (1990), TOAST (1993) Lausanne Stroke Registry (1997) y del Grupo de Estudio de
Enfermedades Cerebrovasculares de la Sociedad Espaola de Neurologa (1998))
Frecuencia de subtipos de ictus.
Segn el Banco de Datos de Ictus de la Sociedad
Espaola de Neurologa (BADISEN).
Ictus. Diagnstico y tratamiento de las enfermedades cerebrovasculares. Xavier Ustrell-Roiga, y col. Rev Esp
Cardiol. 2007;60(7):753-69
INDICE
I) GENERALIDADES
II) DIAGNOSTICO
III)TRATAMIENTO
IV) CODIGO ICTUS
Factores implicados en la recanalizacin
1) Localizacin de la oclusin. Las oclusiones de segmentos arteriales
proximales por ejemplo, la arteria cartida interna (ACI) terminal o la
porcin proximal de la arteria cerebral media (ACM) se recanalizan en una
menor proporcin que oclusiones arteriales ms distales.
2) Carga trombtica (clot burden). A mayor carga trombtica, ms dificultosa
resultar la recanalizacin.
3) Composicin del trombo/subtipo de ictus. Los llamados trombos rojos
de origen cardioemblico, ricos en fibrina y de consistencia ms blanda, se
disuelven ms fcil y rpidamente con la accin de tratamientos trombolticos
que los trombos ms organizados, ricos en plaquetas, propios de los ictus de
origen aterotrombtico.
Conocimiento del estado vascular para la toma de decisiones teraputicas en el ictus isqumico agudo: cul es el
papel de la neurosonologa?. Andrs Garca-Pastor. Rev Neurol 2013; 56 (1): 35-42
III) TRATAMIENTO
Tipo de tratamiento recanalizador
empleado y recanalizacin
La recanalizacin de una oclusin arterial se produce
de forma espontnea (sin tratamiento recanalizador)
en el 24% de casos; la tasa de recanalizacin aumenta
hasta el 46% cuando se emplea tromblisis
intravenosa, llegando al 66% cuando se combina el
activador tisular del plasmingeno (rtPA) intravenoso y
sonotromblisis.
Por su parte, la tromblisis intraarterial aporta una
tasa de recanalizacin del 63%, la combinacin de
tromblisis intravenosa e intraarterial del 67,5%, y la
tromblisis mecnica casi del 84%.
Rha J, Saver JL. The impact of recanalization on ischemic stroke outcome. A meta-analysis. Stroke 2007; 38: 967-73.
Tratamiento tromboltico con rtPA
(Activador Tisular del Plasmingeno).
Criterios de inclusin
Pacientes con ictus isqumico agudo
de menos de tres horas(NINDS
(1995), ECASS I (1995), ECASS II
(1998), SITS-MOST (2007) ) de
evolucin en los que no concurra
alguno de los criterios de exclusin.
Pauta de administracin de rtPA
Se administrarn 0,9 mg/kg; la dosis
mxima es de 90 mg
El 10% de la dosis total se administra en
bolo durante un minuto
El resto de la dosis se administra en
infusin continua durante una hora
Criterios de exclusin
Tratamiento tromboltico con rtPA.
Recomendaciones para el tratamiento y prevencin del ictus, 2004. M. Alonso de Leciana-Cases, y col. REV NEUROL
2004; 39 (5): 465-486
rtPA intravenoso (0,9 mg / kg, dosis mxima de 90 mg) se
recomienda para la administracin en los pacientes que pueden ser
tratados en el perodo de tiempo de 3 a 4,5 horas despus del inicio
del accidente cerebrovascular (Clase I; Nivel de evidencia B).
Los criterios de elegibilidad para el tratamiento en este momento
perodo son similares a los de personas tratadas dentro de las 3
horas, con la siguiente criterios adicionales de exclusin:
pacientes> 80 aos de edad, que tomaban anticoagulantes orales
independientemente del INR, que tienen una base de referencia la
puntuacin NIHSS> 25, con imgenes de lesin isqumica de ms
de un tercio de la territorio de la ACM, o aquellos con un historia
tanto de derrame cerebral y diabetes mellitus.
Guideline for Healthcare Professionals From the American Heart Association/American Guidelines for the Early
Management of Patients With Acute Ischemic Stroke: A Stroke Association. Edward C. Jauch, y col. Stroke.
2013;44:870-947.
Recomendaciones sobre
el manejo general
y tratamientos
concomitantes
Recomendaciones para el tratamiento y prevencin del ictus, 2004. M. Alonso de Leciana-Cases, y col. REV NEUROL
2004; 39 (5): 465-486
Tratamiento de la hemorragia tras la tromblisis.
Recomendaciones para el tratamiento y prevencin del ictus, 2004. M. Alonso de Leciana-Cases, y col. REV NEUROL
2004; 39 (5): 465-486
Transformacin hemorrgica
La transformacin hemorrgica del infarto cerebral es una
complicacin que aparece en aproximadamente el 9% de los
pacientes con infarto cerebral y que tiene una importante
repercusin en el pronstico de los pacientes cuando se produce en
forma de hematoma parenquimatoso (1.5 -3-2%).
Aunque las investigaciones actuales estn orientadas a la bsqueda
de datos de laboratorio que pudiesen ser utilizados como
biomarcadores en la prediccin de transformacin hemorrgica,
en el momento actual slo disponemos de factores clnicos como el
tamao del infarto, el origen cardioemblico, la presencia de
hiperglucemia en admisin y la administracin de tratamiento
tromboltico que podran predecir el desarrollo de esta
complicacin.
Transformacin hemorrgica tras infarto cerebral: fisiopatologa y significado pronstico. BLANCA FUENTES. Servicio de
Neurologa Unidad de Ictus Hospital Universitario La Paz Madrid,2009.
El Registro Piloto de Ictus Agudo de California (CASPR)
inform que la tasa global de tratamiento fibrinoltico dentro
de las 3 horas se podra aumentar del 4,3% al 28,6% si todos
los pacientes llegan temprano despus de la aparicin del
cuadro neurolgico, lo que indica la necesidad de llevar a
cabo campaas que eduquen a los pacientes que buscan
tratamiento cuanto antes.
California Acute Stroke Pilot Registry (CASPR) Investigators. Prioritizing interventions to improve rates of
thrombolysis for ischemic stroke. Neurology. 2005;64:654659.
Riesgo de
recurrencia despus
de sufrir un primer
episodio de ictus
segn la escala
Essen.
Resultados de prevencin cardiovascular primaria y secundaria en pacientes con ictus: riesgo de recurrencia y
supervivencia asociada (estudio Ebrictus). Josep Ll. Clua-Espuny y col. Rev Neurol 2012; 54 (2): 81-92.
EVALUACIN DEL RIESGO DE ICTUS EN PACIENTE CON
FIBRILACIN AURICULAR.
ESCALA CHA2DS2-VASc
Olesen JB, Lip GY, Hansen ML, et al. Validation of risk stratification schemes for predicting stroke and thromboembolism
in patients with atrial fibrillation: nationwide cohort study. BMJ. 2011; 342: d124.
RIESGO DE ICTUS ANUAL
EN PACIENTES CON PUNTUACIN CHA2DS2-VASc
Camm AJ, Kirchhof P, Lip GY, Schotten U, Savelieva I, Ernst S, et al. Guas para el manejo de la fibrilacin auricular: Grupo
para el manejo de la fibrilacin de la Sociedad Europea de Cardiologa. Eur Heart J. 2010;31:2369-2429.
RECOMENDACIONES DE TRATAMIENTO SEGN CHA2DS2-VASc
Reduccin del riesgo de ictus obtenida en los principales ensayos
con estatinas.
Estatinas y enfermedad cerebrovascular: nuevas perspectivas en la prevencin del ictus. L. Castilla-Guerra, y col.
REV NEUROL 2007; 44 (2): 95-100
Mecanismo de accin del clopidogrel y la aspirina.
La aspirina bloquea
la ciclooxigenasa,
impidiendo
la formacin de
tromboxano A2.
El clopidogrel, en
cambio, acta
bloqueando el
receptor de
adenosn
difosfato (ADP),
impidiendo su
accin sobre la
glucoprotena
IIb/IIIa.
Clopidogrel e ictus. Manuel Rodrguez-Yez y col. Rev Neurol 2011; 53 (9): 561-573
Efecto del clopidogrel en relacin con la aspirina en la reduccin del riesgo
combinado de ictus, infarto de miocardio y muerte de causa vascular en el
total de pacientes y en el subgrupo de pacientes con antecedentes de ciruga
cardaca e isquemia (infarto agudo de miocardio o ictus previo).
A randomised, blinded, trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE).
CAPRIE Steering Committee. Lancet 1996; 348: 1329-39.
INDICE
I) GENERALIDADES
II) DIAGNOSTICO
III)TRATAMIENTO
IV) CODIGO ICTUS
Objetivo Cdigo Ictus
1. Disminuir el tiempo entre el inicio del ictus y el acceso a un
diagnstico y tratamiento especializado.
2. Incrementar el nmero de pacientes con infarto cerebral
tratados con trombolisis.
3. Incrementar el nmero de pacientes que accedan a
cuidados en una Unidad de Ictus Agudos.
El ictus en el siglo XXI. Tratamiento de urgencia Stroke in the XXI Century. Emergency care. J. Gllego, y col. Servicio
de Neurologa Hospital de Navarra. Vol.31, suplemento 1, 2008.
IV) CODIGO ICTUS
Historia de Sistemas organizados de atencin al ictus
La Declaracin de Helsingborg 1995 y 2006 resultantes del consenso de un panel de expertos
europeos que estableci las prioridades organizativas en Europa para el decenio siguiente.
En los Estados Unidos el documento de la American Stroke Associations Task Force (trabajo en
equipo) que contiene las recomendaciones para el desarrollo de sistemas organizados de atencin
al ictus 2005.
El Plan de Atencin Sanitaria al Ictus 2006, un documento de consenso elaborado por un comit
ad hoc del Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Espaola de
Neurologa donde se plantean las bases para la provisin de una atencin organizada y equitativa
del paciente con ictus agudo.
A partir del concepto y la experiencia positiva de los Trauma Centers en los EEUU la Brain Attack
Coalition, que rene diferentes sociedades cientficas norteamericanas, defini en el 2000 dos
tipologas hospitalarias en relacin con el manejo del paciente con ictus: el Primary Stroke Center
(PSC) y el Comprehensive Stroke Center (CSC).
En el ao 2005 la Brain Attack Coalition estableci las caractersticas definitorias de los CSC en 4
mbitos: persona con reas de conocimiento especfico, tcnicas diagnsticas y teraputicas
especializadas, infraestructuras y otras reas programticas.
En Catalua, y a partir de una iniciativa del Plan Director de Enfermedad Vascular Cerebral
(PDEVC), en 2008 un grupo multidisciplinario de expertos defini los requerimientos tecnolgicos y
profesionales mnimos con que debe contar un Centro Terciario de Ictus (CTI).
Organizacin de la Atencin Urgente a los pacientes con ictus en Catalua: acreditacin de profesionales y Centros
Terciarios de Ictus. Plan Director Enfermedad Vascular Cerebral Departamento de Salud Generalitat de Catalunya.2012
PRINCIPIOS ESENCIALES HELSINBORG 1995
1. Los intereses y necesidades de los pacientes con Ictus y sus familias deberan ser la principal
preocupacin de todos los profesionales. Deberan promoverse las asociaciones de grupos de
autoayuda y voluntarios.
2. El progreso en el manejo agudo del Ictus slo se podr conseguir si el Ictus es considerado
como una emergencia mdica.
3. Los pacientes con Ictus deberan recibir una evaluacin inmediata en un Hospital.
4. Los tratamientos farmacolgicos y quirrgicos, actuales y futuros, deberan basarse en datos
cientficos demostrados. Otros tratamientos deberan evaluarse cientficamente. Los tratamientos
de validez no demostrada no deberan usarse de forma rutinaria en los pacientes con Ictus.
5. El manejo de los aspectos relacionados con la incapacidad debera planificarse en colaboracin
con los propios pacientes y sus familias, y ser adecuados a las necesidades de stos. La
colaboracin en la investigacin, incluida la prevencin, tratamiento agudo, cuidados de
enfermera y rehabilitacin, y la educacin, deberan promoverse tanto a nivel local, nacional
como internacional.
REUNIN INTERNACIONAL PARA EL CONSENSO EN EL MANEJO DEL ICTUS. Helsingborg,
Suecia, 8-10 de noviembre de 1995
OBJETIVOS PARA EL AO HELSINBORG 2005
1. Todos los estados miembros debern establecer un sistema de organizacin del manejo del
Ictus agudo con el fin de reducir la proporcin de la mortalidad en el primer mes tras el Ictus a
menos de un 20%.
2. En los supervivientes a la fase aguda del Ictus, la incidencia de recurrencia fatal y no fatal de
Ictus durante los dos primeros aos debera reducirse a menos del 20% de casos. La
mortalidad debida a enfermedad vascular debera ser menor del 40%.
3. Ms del 70% de los pacientes supervivientes deberan ser independientes en la realizacin
de las actividades de la vida diaria tres meses despus del inicio del Ictus.
4. Todos los pacientes deberan tener acceso a medidas apropiadas de prevencin secundaria
del Ictus.
5. Todos los pacientes que han presentado un Ictus deberan tener un acceso fcil y precoz a la
valoracin especializada y tratamiento en Unidades de Ictus, si estn disponibles, y durante el
tiempo necesario mientras ello suponga o pueda suponer- un beneficio para el paciente y su
familia.
6. Los cuidados de Rehabilitacin deberan ser dispensados por un equipo multidisciplinar
entrenado especficamente para el manejo del Ictus.
7. Los estados miembros deberan establecer sistemas de Control de Calidad para evaluar el
manejo del Ictus.
REUNIN INTERNACIONAL PARA EL CONSENSO EN EL MANEJO DEL ICTUS. Helsingborg,
Suecia, 8-10 de noviembre de 1995
Cadena de Supervivencia del Ictus
Jauch EC, Cucchiara B, Adeoye O, Meurer W, Brice J, Chan YY, Gentile N, Hazinski MF. Part 11: adult stroke: 2010 American
Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care [published correction
appears in Circulation. 2011;124:e404]. Circulation. 2010;122(suppl 3):S818S828.
Escala Prehospitalaria de Cincinnati
La Escala de Cincinnati valora tres signos de sospecha y es un sistema muy
fiable, pues conque slo uno de ellos sea positivo, existe un 72% de
posibilidades de que esa persona est sufriendo un ictus. Si los tres
parmetros son positivos esta probabilidad se eleva al 88%.
Cincinnati Prehospital Stroke Scale: reproducibility and validity. Ann Emerg Med. 1999 Apr; 33(4):373-8.
EVALUACIN Y MANEJO PREHOSPITALARIO DE PACIENTES
POTENCIALMENTE CON ICTUS
RECOMENDACIONES NO RECOMENDACIONES
Evaluacin y manejo del ABC (va area, respiracin y
circulacin)
No iniciar las intervenciones para el
control de la hipertensin, excepto por
indicacin de orden mdica.
Iniciar monitorizacin cardaca No administrar exceso de fluidos IV
Proporcionar oxgeno suplementario para mantener la
saturacin de O2> 94%
No administrar fluidos que contiene
dextrosa en pacientes no hipoglucmicos.
Establecimiento de acceso IV para protocolo local. No administrar medicamentos por va oral
(mantener NPO)
Dosaje de glucosa en sangre y su consecuente manejo No retrasar el transporte por
intervenciones prehospitalarias
Determinar el tiempo de aparicin de los sntomas o el
ultimo reconocimiento normal, y obtener informacin de
contacto familiar preferiblemente un telfono celular.
Triage y rpido transporte del paciente al hospital de ictus
cercano ms apropiado.
Notificacin hospitalaria de arribo de paciente con ictus
pendiente.
Guideline for Healthcare Professionals From the American Heart Association/American Guidelines for the Early
Management of Patients With Acute Ischemic Stroke: A Stroke Association. Edward C. Jauch, y col. Stroke.
2013;44:870-947.
Servicio de Neurologa.
Hospital Universitario
Ramn y Cajal.
Madrid, Espaa.
Se registraron 80 llamadas (42 hospital de referencia y
38 otros hospitales) durante el perodo de estudio (18
semanas); mediana de llamadas/semana: 4 (rango: 1-
9). El neurlogo vascular se desplaz al hospital en 55
ocasiones, en el resto de llamadas se solucion el caso
por telfono. La mediana de tiempo empleada en cada
consulta en las que el neurlogo vascular se desplaz al
hospital fue de 3,2 horas (rango: 0,5-6). En total, se
valor a 73 pacientes con ictus isqumico.
En 49 de ellos, se activ al resto del equipo de
neurointervencionismo y se practic una arteriografa
diagnstica. En 44 pacientes, se realiz una
trombectoma mecnica (20 de ellos haban recibido
previamente tromblisis intravenosa). En los otros
cinco, se comprob que haba habido recanalizacin del
vaso.
Adems, los neurlogos vasculares evaluaron a 30
pacientes complejos en los que el neurlogo general
tena dudas acerca de la indicacin de tromblisis
intravenosa (ictus del despertar, indicaciones fuera de
ficha tcnica) y, finalmente, trataron a 25 pacientes. En
un 60,3% de los pacientes valorados con infarto cerebral
agudo, se indic trombectoma y en un 34,2%,
tromblisis intravenosa.
El Plan de Asistencia Sanitaria al
Ictus II 2010
- Tres niveles hospitalarios
en funcin de su complejidad:
hospital con equipo de ictus,
hospital con unidad de ictus y
hospital de referencia de ictus.
- Hospital de referencia en Ictus:
Presencia de
neurointervencionismo 24
horas/7 das (24h/7d) a la
semana y un neurlogo con
experiencia en ictus o neurlogo
vascular 24h/7d accesible.
Es til una guardia especfica de ictus? Alicia de Felipe y col. Rev Neurol 2014; 59 (4)
Evolucin del nmero de tratamientos de reperfusin realizados en
Catalua en el periodo 2005-2010.
Organizacin de la Atencin Urgente a los pacientes con ictus en Catalua: acreditacin de profesionales y Centros
Terciarios de Ictus. Plan Director Enfermedad Vascular Cerebral Departamento de Salud Generalitat de Catalunya.2012
Porcentaje semestral (s) de pacientes diagnosticados de ictus en urgencias,
as como porcentaje de stos a los que se les realiza tratamiento fibrinoltico.
Posibilidades de tratamiento fibrinoltico en las primeras tres horas del ictus: existe un techo?. O. Mir y col.
REV NEUROL 2007; 45 (5).
Unidad de Ictus: Requisitos u Organizacin
El ictus en el siglo XXI. Tratamiento de urgencia Stroke in the XXI Century. Emergency care. J. Gllego, y col. Servicio
de Neurologa Hospital de Navarra. Vol.31, suplemento 1, 2008.
Caractersticas
de los Centros
de Referencia
Ictus
El ictus en el siglo XXI. Tratamiento de urgencia Stroke in the XXI Century. Emergency care. J. Gllego, y col. Servicio
de Neurologa Hospital de Navarra. Vol.31, suplemento 1, 2008.
Criterios para el reconocimiento del neurlogo vascular
1. Dedicacin exclusiva o preferente a las enfermedades cerebrovasculares.
2. Formacin en un centro que tenga Unidad de Ictus Agudos durante un mnimo de dos aos (atencin
a > 600 pacientes).
3. Formacin en tromblisis sistmica (> 20 tratamientos).
4. Formacin especfica en:
Doppler-dplex (> 200 exploraciones o disponer de la acreditacin de la SEN en neurosonologa).
Interpretacin de TC (> 600 exploraciones).
Interpretacin de TC perfusin y/o RM multimodal (> 50 exploraciones).
5. Formacin en las indicaciones de tratamientos endovasculares y neurociruga vascular:
Redaccin de protocolos.
6. Formacin en prevencin secundaria (incluye indicaciones de TEA y CEA).
7. Investigacin clnica: Participacin como investigador en uno o ms proyectos de investigacin o
ensayos clnicos (ACA)y en tres o ms publicaciones (peer-reviewed journals).
8. Participar en actividades de formacin.
Organizacin de la Atencin Urgente a los pacientes con ictus en Catalua: acreditacin de profesionales y Centros
Terciarios de Ictus. Plan Director Enfermedad Vascular Cerebral Departamento de Salud Generalitat de Catalunya.2012
Criterios para el reconocimiento del neurointervencionista.
Organizacin de la Atencin Urgente a los pacientes con ictus en Catalua: acreditacin de profesionales y Centros
Terciarios de Ictus. Plan Director Enfermedad Vascular Cerebral Departamento de Salud Generalitat de Catalunya.2012
Clasificacin de los
niveles de evidencia
Sackett DL, Wennberg JE. Choosing the best research design for each question. BMJ 1997; 315(7123): 1636.
David Lawrence Sackett
(17 de noviembre de 1934- )
cristiancarpioacademia@hotmail.com 9 8881 3695
carpioneurologia@gmail.com 9 9304 8561
Dibujo de Santiago Ramn y Cajal de las
neuronas del cerebelo de una paloma (A)
Clula de Purkinje, un ejemplo de neurona
bipolar (B) clula granular que es multipolar
1899: Instituto Santiago Ramn y Cajal, Madrid.
You might also like
- Clase 1 ANKACVDocument51 pagesClase 1 ANKACVAdrian CamposNo ratings yet
- Determinación de La Perfusión CerebralDocument7 pagesDeterminación de La Perfusión CerebralJussef M. ValverdeNo ratings yet
- StrokeDocument110 pagesStrokeRodolfo Reséndiz100% (1)
- Caso Clinico Neurosifilis DCLDocument26 pagesCaso Clinico Neurosifilis DCLYESICA YESSENIA QUISPE OCHOANo ratings yet
- Nvv19pntqmiqq9atijhi Signature Poli 170724230403Document94 pagesNvv19pntqmiqq9atijhi Signature Poli 170724230403Diego Rosas CovarrubiasNo ratings yet
- Sillabus 2014 Fisiopatología PDFDocument20 pagesSillabus 2014 Fisiopatología PDFjesse1523No ratings yet
- Salud Mental en Atención PrimariaDocument25 pagesSalud Mental en Atención PrimariaHamilton S. TorresNo ratings yet
- Bioética en GeriatríaDocument5 pagesBioética en GeriatríaBetoMinchalaNo ratings yet
- Caso Clínico DermatologicoDocument12 pagesCaso Clínico DermatologicoDiana GarciaNo ratings yet
- Trauma CraneoencefalicoDocument23 pagesTrauma CraneoencefalicoJose Oscar Mantilla RivasNo ratings yet
- El Humanismo en MedicinaDocument4 pagesEl Humanismo en MedicinaMarvin ThomasNo ratings yet
- Alteraciones Del Nivel de ConcienciaDocument7 pagesAlteraciones Del Nivel de ConcienciaWilmer JimenezNo ratings yet
- Flujo Sanguineo CerebralDocument8 pagesFlujo Sanguineo CerebralSergio Flores GonzalezNo ratings yet
- 1 Monitoreo Neurologico Fucs 2020pdf PDFDocument84 pages1 Monitoreo Neurologico Fucs 2020pdf PDFNELSON ZAPATANo ratings yet
- Consentimiento InformadoDocument6 pagesConsentimiento InformadolanegraNo ratings yet
- Guía ACV Hemorrágico PDFDocument53 pagesGuía ACV Hemorrágico PDFGerardo ObrequeNo ratings yet
- NeurosíFilisDocument2 pagesNeurosíFilisLuisViteNo ratings yet
- Sepsis PDFDocument51 pagesSepsis PDFSergio MessaoudiNo ratings yet
- Constipacion FisiopatologiaDocument36 pagesConstipacion FisiopatologiaRoberto A. BermudezNo ratings yet
- Hiperglicemia de EstresDocument38 pagesHiperglicemia de EstresNicol Solange San MartinNo ratings yet
- Hiperglicemia de Estres en Hospital Daniel Alcides CarrionDocument55 pagesHiperglicemia de Estres en Hospital Daniel Alcides CarrionWalter Manuel Yañez CamachoNo ratings yet
- Insuficiencia Cardiaca AgudaDocument42 pagesInsuficiencia Cardiaca AgudaFrancisco david Flores jimenezNo ratings yet
- 1) Abordaje Del Paciente en ComaDocument27 pages1) Abordaje Del Paciente en ComaRuby YandúnNo ratings yet
- Recomendaciones de Manejo Hiperglucemia en Pacientes HospitalizadosDocument7 pagesRecomendaciones de Manejo Hiperglucemia en Pacientes HospitalizadosLaurenArperNo ratings yet
- NeurocisticercosisDocument90 pagesNeurocisticercosisSofia ProañoNo ratings yet
- CardiacaDocument14 pagesCardiacaJeraldiin BeltranNo ratings yet
- Neumopatías Intersticiales DifusasDocument48 pagesNeumopatías Intersticiales Difusas25pandaNo ratings yet
- CAPÍTULO 59 - Anatomía y Fisiología de PáncreasDocument12 pagesCAPÍTULO 59 - Anatomía y Fisiología de PáncreasBelen BonillaNo ratings yet
- Temario PropedéuticaDocument34 pagesTemario PropedéuticaBrandon Galicia100% (1)
- DOPAMINA y SUS VÍASDocument13 pagesDOPAMINA y SUS VÍASAngel HurtadoNo ratings yet
- Caso Clinico Mal de ChagasDocument4 pagesCaso Clinico Mal de ChagasIrlanda Aguero50% (2)
- Miopatia Congenita REPORTE de CASODocument3 pagesMiopatia Congenita REPORTE de CASOSergio ZambranoNo ratings yet
- Tema31. Neumonia Intersticial e IdiopaticaDocument25 pagesTema31. Neumonia Intersticial e IdiopaticaIrai Martínez100% (1)
- MENINGITISDocument25 pagesMENINGITISMARIEL ALEJANDRA CUPE ALEJONo ratings yet
- Semiologia RespiratoriaDocument27 pagesSemiologia RespiratoriaIvanna Stefanía100% (1)
- Crisis HipertensivasDocument522 pagesCrisis HipertensivasFelipe Alejandro Rincón MéndezNo ratings yet
- Hipertensión Intracraneal - Leonardo CruchagaDocument23 pagesHipertensión Intracraneal - Leonardo CruchagaMa Del Pilar FerraNo ratings yet
- NeurocisticercosisDocument2 pagesNeurocisticercosisMaira Vargas OdicioNo ratings yet
- Exarmed FlashcardsDocument30 pagesExarmed FlashcardsRodrigo FonsecaNo ratings yet
- Tumor de HipofisisDocument32 pagesTumor de HipofisisElia JulianaNo ratings yet
- Guia Esc 2020 Fibrilacion Auricular TraducidaDocument97 pagesGuia Esc 2020 Fibrilacion Auricular TraducidaIrving H Torres LopezNo ratings yet
- DX Guillain Barre EssaludDocument41 pagesDX Guillain Barre EssaludLuis Eduardo Salinas FebresNo ratings yet
- Neurofisiologia Del Dolor 2014Document31 pagesNeurofisiologia Del Dolor 2014Guido Orlando100% (1)
- Las Definiciones Del Tercer Consenso Internacional para La Sepsis y El Shock SépticoDocument22 pagesLas Definiciones Del Tercer Consenso Internacional para La Sepsis y El Shock SépticoEvelyn Velasquez GamarraNo ratings yet
- Manejo Inicial Shock SépticoDocument48 pagesManejo Inicial Shock SépticoFrancisco Javier Gonzalez NomeNo ratings yet
- Hemorragia SubaracnoideaDocument63 pagesHemorragia SubaracnoideaFara BetancesNo ratings yet
- Documents - MX - Aspecto Intelectual y Emotivo Del IndividuoDocument8 pagesDocuments - MX - Aspecto Intelectual y Emotivo Del Individuojose antonioNo ratings yet
- Barrera HematoencefálicaDocument32 pagesBarrera HematoencefálicaJANNETH PRISCILA JACHO TORRESNo ratings yet
- Tumores de MediastinoDocument50 pagesTumores de MediastinoAreli Soto100% (1)
- Locura Maniaco Depresiva PDFDocument2 pagesLocura Maniaco Depresiva PDFAndres BariNo ratings yet
- Enfermedades Intersticiales Difusas Del PulmónDocument45 pagesEnfermedades Intersticiales Difusas Del PulmónStephy VeraNo ratings yet
- PROYECTODocument43 pagesPROYECTOBryanNo ratings yet
- Emergencias Psiquiatricas 1973 - Óscar ValdiviaDocument12 pagesEmergencias Psiquiatricas 1973 - Óscar Valdivializardocd100% (1)
- Fisiopatologia Del Accidente CerebrovascularDocument50 pagesFisiopatologia Del Accidente CerebrovascularMICHEL FREDY PONCE SALDIVAR100% (2)
- SX Oclusión de La Arteria Cerebral Anterior. by Dr. Caleb Rodea Peñaloza UNAMDocument26 pagesSX Oclusión de La Arteria Cerebral Anterior. by Dr. Caleb Rodea Peñaloza UNAMCaleb RodeaNo ratings yet
- Recognition and Initial Management of Acute Ischemic Stroke - En.esDocument21 pagesRecognition and Initial Management of Acute Ischemic Stroke - En.esRicardo ChavezNo ratings yet
- Enfermedad Vascular Cerebral en Un Hospital de Tercer Nivel: Estudio DescriptivoDocument6 pagesEnfermedad Vascular Cerebral en Un Hospital de Tercer Nivel: Estudio DescriptivoVictor Euclides Briones MoralesNo ratings yet
- Accidente CerebrovascularDocument29 pagesAccidente CerebrovascularMatt Mathy Chang PariapazaNo ratings yet
- EVC - Evento Vascular CerebralDocument34 pagesEVC - Evento Vascular Cerebralasis50% (2)
- Enfermedad Vascular Cerebral: Abril - 2023Document45 pagesEnfermedad Vascular Cerebral: Abril - 2023María RodriguezNo ratings yet
- Síndrome de Guillain Barre Por Dr. Cristian Carpio BazanDocument47 pagesSíndrome de Guillain Barre Por Dr. Cristian Carpio BazanCristian CarpioNo ratings yet
- Miastenia Gravis 2018 X Dr. Cristian Carpio BazánDocument51 pagesMiastenia Gravis 2018 X Dr. Cristian Carpio BazánCristian CarpioNo ratings yet
- Fisiopatologia de La EpilepsiaDocument69 pagesFisiopatologia de La EpilepsiaCristian Carpio100% (1)
- Polirradiculoneuritis Aguda 2018 X Dr. Cristian Carpio BazánDocument43 pagesPolirradiculoneuritis Aguda 2018 X Dr. Cristian Carpio BazánCristian Carpio100% (1)
- EpilepsiaDocument52 pagesEpilepsiaCristian CarpioNo ratings yet
- Taller de NeurocienciaDocument82 pagesTaller de NeurocienciaCristian CarpioNo ratings yet
- Nueva Clasificación de EpilepsiaDocument27 pagesNueva Clasificación de EpilepsiaCristian Carpio100% (1)
- Miastenia Gravis: Sexualidad - EmbarazoDocument38 pagesMiastenia Gravis: Sexualidad - EmbarazoCristian CarpioNo ratings yet
- Poliradiculoneuritis Aguda (Síndrome de Guillain Barré)Document39 pagesPoliradiculoneuritis Aguda (Síndrome de Guillain Barré)Cristian CarpioNo ratings yet
- Empresa BackusDocument1 pageEmpresa BackusBRIANA LORELY MEJIAS OLIVANo ratings yet
- Universidad Nacional Autónoma de México: Facultad de IngenieríaDocument11 pagesUniversidad Nacional Autónoma de México: Facultad de IngenieríaAbraham valderrabano vegaNo ratings yet
- Describir Los Alcances y Limitaciones de La Propagación.Document23 pagesDescribir Los Alcances y Limitaciones de La Propagación.Heriberto Ibarra GarciaNo ratings yet
- Anexo 38 Especificaciones Tecnicas 28 Cortacorriente Tipo IDocument4 pagesAnexo 38 Especificaciones Tecnicas 28 Cortacorriente Tipo IRojas Gómez AngelicaNo ratings yet
- Análisis Del Pintor John Everett MillaisDocument3 pagesAnálisis Del Pintor John Everett MillaisLissbeth100% (1)
- Alma BotanicaDocument17 pagesAlma BotanicaBetianaNo ratings yet
- Fase 5 - Matemáticas y Culturas en ColombiaDocument11 pagesFase 5 - Matemáticas y Culturas en ColombiaJuanEstebanMoraNo ratings yet
- Informe Amplificador Clase ADocument10 pagesInforme Amplificador Clase ADaniel OsoNo ratings yet
- Brenda (11 y 12)Document7 pagesBrenda (11 y 12)Daniel AlonsoNo ratings yet
- Cuadro Kraepelin 6ta y 8va Críticas de Los Franceses y BleulerDocument6 pagesCuadro Kraepelin 6ta y 8va Críticas de Los Franceses y BleulerDaiana Ayelén100% (1)
- Gralanat RardDocument162 pagesGralanat RardTacna AricaNo ratings yet
- Trabajo Practico de Cinematica Fisica 3er TrimestreDocument5 pagesTrabajo Practico de Cinematica Fisica 3er TrimestreAnonymous ByHuesNo ratings yet
- Formatos Carta Exclusividad y Compromiso Edd2013Document2 pagesFormatos Carta Exclusividad y Compromiso Edd2013Francisco Armando Payan Guerrero0% (1)
- Problemario Resumen Estadístico - 2im49Document14 pagesProblemario Resumen Estadístico - 2im49Sara LaurenesNo ratings yet
- Define El Enfoque de Tu NegocioDocument6 pagesDefine El Enfoque de Tu NegocioJavier BocanumenthNo ratings yet
- GCC-F-55 - FormatoDeclaracionjuramentadadelanoexistenciadeconflictodeinteresversion - P2592 Grupo 2Document2 pagesGCC-F-55 - FormatoDeclaracionjuramentadadelanoexistenciadeconflictodeinteresversion - P2592 Grupo 2Claudia LopezNo ratings yet
- Prostatitis Aguda y CronicaDocument17 pagesProstatitis Aguda y CronicaTati M SuxeNo ratings yet
- Crianza de TruchasDocument12 pagesCrianza de TruchasQuispe Fran JoseNo ratings yet
- Solucionario UNI 3 MarDocument13 pagesSolucionario UNI 3 MarMarleny Gonzales ballenaNo ratings yet
- Simulacro 1er ParcialDocument6 pagesSimulacro 1er ParcialReinaldo NieblesNo ratings yet
- A81kj01 Removedor IndustrialDocument2 pagesA81kj01 Removedor IndustrialAlberto OchoaNo ratings yet
- Tratamiento de LixiviadosDocument15 pagesTratamiento de LixiviadosVictor Rojas PiedrahitaNo ratings yet
- Plan de Clase TransiciónDocument3 pagesPlan de Clase TransiciónFlor Maria Mendoza100% (2)
- Postulantes Inscritos 2013Document8 pagesPostulantes Inscritos 2013Daniela GonzalesNo ratings yet
- FondosaudacesDocument2 pagesFondosaudacesCarlos Andres Aviles ValdiviaNo ratings yet
- S10.s1. Caso Práctico en Clase.Document6 pagesS10.s1. Caso Práctico en Clase.Nathaly LooezNo ratings yet
- Guía de Aprendizaje 06 Tdimst-3 Comunicaciones DigitalesDocument8 pagesGuía de Aprendizaje 06 Tdimst-3 Comunicaciones DigitalesjohanestevenNo ratings yet
- Buscadores de TesisDocument3 pagesBuscadores de TesisOscar CoaguilaNo ratings yet
- Quimica Practica 5Document26 pagesQuimica Practica 5Flor De MariaNo ratings yet
- 2010 Informe Tecnico Seguridad Del PacienteDocument12 pages2010 Informe Tecnico Seguridad Del PacienteAntonio TincopaNo ratings yet