Professional Documents
Culture Documents
Resus - HDN ABO
Uploaded by
mustikaOriginal Description:
Original Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Resus - HDN ABO
Uploaded by
mustikaCopyright:
Available Formats
LAPORAN REFLEKSI KASUS
STASE ILMU KESEHATAN ANAK
IMKOMPATIBILITAS ABO
MUSTIKA NOOR RAMADHANI/20120310057
I. PENGALAMAN
Seorang pasien BBL berusia 1 hari aterm, lahir spontan di RSUD KRT Setjonegoro, ibu pasien
mengeluh bayinya berwarna kuning, mual -, muntah -, demam -, BAK +, BAB +, menetek +,
golongan darah A. Pasien merupakan anak pertama dari Ibu bergolongan darah O.
BL 2755gr , PB 48cm, LK 34, LD 33, APGAR 7/9.
II. MASALAH YANG DIKAJI
1. Bagaimana patofisiologi Hemolytic Disease of Newborn (HDN) ABO / Imkompatibilitas
ABO ?
2. Bagaimana penegakan diagnosa pada Hemolytic Disease of Newborn (HDN) ABO /
Imkompatibilitas ABO ?
3. Bagaimana tatalaksana Hemolytic Disease of Newborn (HDN) ABO/ Imkompatibilitas
ABO ?
III. ANALISIS KRITIS
1. Bagaimana patofisiologi Hemolytic Disease of Newborn (HDN) ABO / Imkompatibilitas
ABO ?
Penyakit Hemolitik Pada Inkompatibilitas ABO (ABO-HDN)
Inkompatibilitas ABO adalah salah satu penyebab penyakit hemolitik pada
bayi baru lahir yang merupakan faktor resiko tersering kejadian hiperbilirubinemia
(Dharmayani, 2009).
Manifestasi Klinis
Manifestasi klinis dari inkompatibilitas sebagian besar kasusnya ringan,
diantaranya yaitu:
a. Ikterus sebagai satu-satunya manifestasi klinis dari Inkompatibilitas ABO.
b. Bayi biasanya tidak terkena secara menyeluruh pada saar lahir
c. Tidak ada pucat, dan hidrops fetalis sangat jarang.
d. Hati dan limpa tidak sangat membesar, jika ditemukan.
Ikterus biasanya muncul dalam 24 jam pertama. Kadang-kadang penyakit ini
menjadi berat serta tanda-tanda kernikterus berkembang dengan cepat. (Behrman,
1999)
Patofisologi yang dapat menjelaskan timbulnya reaksi hemolitik pada
inkompatibilas ABO akibat kesalahan transfusi adalah akibat antibodi dalam plasma
pasien akan melisiskan sel darah merah yang inkompatibel. Meskipun volume darah
inkompatibel hanya sedikit (10-50 ml) namun sudah dapat menyebabkan reaksi
berat. Semakin banyak volume darah yang inkompatibel maka akan semakin
meningkatkan risiko. Sedangkan patofisologi yang dapat menjelaskan timbulnya
penyakit inkompabilitas Rh dan ABO adalah terjadi ketika sistem imun ibu
menghasilkan antibodi yang melawan sel darah merah janin yang dikandungnya.
Pada saat ibu hamil, eritrosit janin dalam beberapa insiden dapat masuk kedalam
sirkulasi darah ibu yang dinamakan fetomaternal microtransfusion.
Bila ibu tidak memiliki antigen seperti yang terdapat pada eritrosit janin,
maka ibu akan distimulasi untuk membentuk imun antibodi. Imun anti bodi tipe IgG
tersebut dapat melewati plasenta dan kemudian masuk kedalam peredaran darah
janin sehingga sel-sel eritrosit janin akan diselimuti (coated) dengan antibodi
tersebut dan akhirnya terjadi aglutinasi dan hemolisis, yang kemudian akan
menyebabkan anemia (reaksi hipersensitivitas tipe II). Hal ini akan dikompensasi oleh
tubuh bayi dengan cara memproduksi dan melepaskan sel-sel darah merah yang
imatur yang berinti banyak, disebut dengan eritroblas (yang berasal dari sumsum
tulang) secara berlebihan. Produksi eritroblas yang berlebihan dapat menyebabkan
pembesaran hati dan limpa yang selanjutnya dapat menyebabkan rusaknya hepar
dan ruptur limpa. Produksi eritroblas ini melibatkan berbagai komponen sel-sel
darah, seperti platelet dan faktor penting lainnya untuk pembekuan darah. Pada saat
berkurangnya faktor pembekuan dapat menyebabkan terjadinya perdarahan yang
banyak dan dapat memperberat komplikasi. Lebih dari 400 antigen terdapat pada
permukaan eritrosit, tetapi secara klinis hanya sedikit yang penting sebagai penyebab
penyakit hemolitik.
Kurangnya antigen eritrosit dalam tubuh berpotensi menghasilkan antibodi
jika terpapar dengan antigen tersebut. Antibodi tersebut berbahaya terhadap diri
sendiri pada saat transfusi atau berbahaya bagi janin. Hemolisis yang berat biasanya
terjadi oleh adanya sensitisasi maternal sebelumnya, misalnya karena abortus, ruptur
kehamilan di luar kandungan, amniosentesis, transfusi darah Rhesus positif atau
pada kehamilan kedua dan berikutnya. Penghancuran sel-sel darah merah dapat
melepaskan pigmen darah merah (hemoglobin), yang mana bahan tersebut dikenal
dengan bilirubin. Bilirubin secara normal dibentuk dari sel-sel darah merah yang
telah mati, tetapi tubuh dapat mengatasi kekurangan kadar bilirubin dalam sirkulasi
darah pada suatu waktu. Eritroblastosis fetalis menyebabkan terjadinya penumpukan
bilirubin pada bayi. Bayi dapat berkembang menjadi kernikterus. Gejala lain yang
mungkin hadir adalah peningkatan kadar insulin dan penurunan kadar gula darah,
dimana keadaan ini disebut sebagai hydrops fetalis. Hydrops fetalis ditujukkan oleh
adanya penumpukan cairan pada tubuh, yang memberikan gambaran membengkak
(swollen). Penumpukan cairan ini menghambat pernafasan normal, karena paru tidak
dapat mengembang maksimal dan mungkin mengandung cairan. Jika keadaan ini
berlanjut untuk jangka waktu tertentu akan mengganggu pertumbuhan paru.
Hydrops fetalis dan anemia dapat menimbulkan masalah jantung (Leveno, et al.,
2004)(Benson & Pernoll, 2009) (Bherman, et al., 2000).
2. Bagaimana penegakan diagnosa pada Hemolytic Disease of Newborn (HDN) ABO /
Imkompatibilitas ABO ?
Pemeriksaan Diagnostik
ABO incompatibility atau inkompatibilitas ABO didiganosis dengan:
a. Tes darah tali pusat untuk mengetahui ketidakcocokan
b. Hitung darah lengkap untuk mengetahui atau menunjukan adanya sel-sel
darah yang rusak dan hemolisis.
c. Pemeriksaan tingkat kadar bilirubin (tingkat bilirubin tinggi)
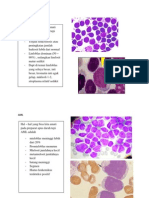
Diagnosis dugaan didasarkan pada adanya inkompatibilitas ABO, uji Coombs
direk positif lemah sampai sedang, dan adanya sferosit pada pulasan darah, yang
kadang-kadang memberi kesan adanya sferositosis herediter. Hiperbilirubinemia
sering merupakan satu-satunya kelainan laboratorium. Kadar hemoglobin biaasanya
normal tetapi dapat serendah 10-12 g/dL (100-120 g/L). retikulosit dapat naik
sampai 10-15 %, dengan polikromasia yang luas dan kenaikan jumlah sel darah
merah berinti. Pada 10-15% bayi yang terkena, kadar serum bilirubin tak
terkonjugasinya dapat mencapai 20 mg/dL atau lebih jika tidak dilakukan fototerapi.
(Behrman, 1999)
3. Bagaimana tatalaksana Hemolytic Disease of Newborn (HDN) ABO/ Imkompatibilitas
ABO ?
Tidak ada penatalaksanaan khusus pada bayi dengan ikterus karena
inkompatibilitas ABO selain penatalaksanaan hiperbilirubinemia secara umum. Katz
dan kawan-kawan (1982) menemukan bahwa 62% bayi yang mengalami hemolitik
memerlukan pengobatan dan yang paling sering diperlukan adalah fototerapi.
Fototerapi biasanya dapat mengatasi ikterik pada bayi yang terkait dengan
inkompatilitas ABO. Kalau tidak, pengobatan diarahkan pada korelasi tingkat anemia
atau hiperbilirubinemia yang membahayakan dengan jalan transfuse tukar memakai
darah. Transfuse tukar memakai darah yang golongannya sama seperti golongan
darah ibu (tipr Rh harus diuji silang dengan darah bayi). Indikasi untuk prosedur ini
sama dengan indikasi yang diuraikan sebelumnya pada penyakit hemolitik karena
inkompatibilitaas Rh. (Behrman, 1999).
Menurut American Academy of Pediatric indikasi transfuse tukar yaitu apabila
bayi menunjukkan tanda-tanda ensefalopati bilirubin akut atau apabila kadar
bilirubin total lebih dari sama dengan 25 mg/dL pada bayi usia gestasi 35 minggu
atau lebih. Transfuse tukar sekarang jarang digunakan karena efektifnya fototerapi
dan juga dengan pertimbangan terhadap resiko komplikasi yang banyak ditimbulkan
dari transfuse tukar tersebut.
DAFTAR PUSTAKA
Behrman, Richard E. 1999. Ilmu kesehatan Anak Nelson. Vol 1 ed. 15. Jakarta: EGC
Behrman, R.E., Kliegman, R., and Arvin, A.M., 2000. Ilmu Kesehatan Anak Nelson, terj.
A. Samik Wahab. Ed.15; Vol.2. Jakarta: EGC.
Leveno,KJ, et al. 2009. Kelahiran Preterm. Dalam: Komara, Egi Yudha dan Nike Budhi Subekti
(editor). Obstetri Williams. Jakarta: EGC.
Leveno, Kenneth J. Obstetri Williams : Panduan Ringkas. Ed. 21. Jakarta : EGC
Stovall, Thomas G. Obstetrics and Gynecology Associates: ABO incompatibility
(http://walnuthillobgyn.com/abo-incompatibility/)
Straight, Barbara R. 2004. Panduan Belajar: Keperawatan Ibu-bayi Baru Lahir. Jakarta: EGC
Yamamoto F. 2004. Review: ABO blood group systemABH oligosaccharide, antigens, anti-A
and anti-B, A and B glycosyltransferases, and ABO genes. Journal of Blood Group Serology
and Education. Vol.20. No.1.
You might also like
- SADT (Sediaan Hapus Darah Tepi)Document63 pagesSADT (Sediaan Hapus Darah Tepi)Kenny Jap0% (1)
- Alloantibodyscreeningontransfusiondependentthalassemiapatientsindrhasansadikingeneralhospitalbandung PDFDocument8 pagesAlloantibodyscreeningontransfusiondependentthalassemiapatientsindrhasansadikingeneralhospitalbandung PDFEni RuwiyantiNo ratings yet
- Discrepancy AboDocument7 pagesDiscrepancy AboLisa Dwi FadhilaNo ratings yet
- HIFEMADocument40 pagesHIFEMAmustikaNo ratings yet
- AIHADocument12 pagesAIHAAlif FaizalNo ratings yet
- 3 Fungsi Dan Tugas Utd & BdrsDocument19 pages3 Fungsi Dan Tugas Utd & BdrsGid Lucion DevilukeNo ratings yet
- ANEMIA HEMOLITIKDocument104 pagesANEMIA HEMOLITIKLulu MafrudhotulNo ratings yet
- OPTIMALKAN APTT DAN PTDocument11 pagesOPTIMALKAN APTT DAN PTalvinoNo ratings yet
- RhesusDocument9 pagesRhesusArif MulyantoNo ratings yet
- Penuntun Praktikum. Analisa Gas Darah-1Document11 pagesPenuntun Praktikum. Analisa Gas Darah-1nuraini mansurNo ratings yet
- HEMATOKRITDocument2 pagesHEMATOKRITMuhamad Ibnu SinaNo ratings yet
- WRC40Document3 pagesWRC40Ariviandri WismanandaNo ratings yet
- LED-ESRDocument9 pagesLED-ESRMelati SukmaNo ratings yet
- EritrositDocument12 pagesEritrositIka Sukma100% (1)
- Widal Atau Uji WidalDocument7 pagesWidal Atau Uji WidalÃffān's Pütrã Lóßõ SïpûtrãtúnggälNo ratings yet
- Laporan Hiv SD Bioline HivDocument3 pagesLaporan Hiv SD Bioline HivShauti Amanna SilmiNo ratings yet
- Update On Massive Transfusion-BJA 2013Document71 pagesUpdate On Massive Transfusion-BJA 2013Yuritsa LeonardNo ratings yet
- Tugas Baca AIHADocument22 pagesTugas Baca AIHAMuhammad BilalNo ratings yet
- CSS Penegakan Diagnosis Dan Tatalaksana HIVDocument27 pagesCSS Penegakan Diagnosis Dan Tatalaksana HIVfino nauvalinoNo ratings yet
- APHERESIS TEKNIKDocument18 pagesAPHERESIS TEKNIKCitra Zahra AnggitaNo ratings yet
- Kenali Rhesus DarahmuDocument15 pagesKenali Rhesus DarahmunovitalumintusariNo ratings yet
- DASAR TEORI DiskrepansiDocument5 pagesDASAR TEORI DiskrepansiSusi Wiandari KdNo ratings yet
- Asites PDFDocument4 pagesAsites PDFGrace AkwanNo ratings yet
- Kelompok 1 - Katalase, Koagulase, DNase, Dan HemolisaDocument17 pagesKelompok 1 - Katalase, Koagulase, DNase, Dan HemolisayasyaviaNo ratings yet
- Leukemia Mielositik KronikDocument15 pagesLeukemia Mielositik KronikAhmad AbyNo ratings yet
- TEG HEMOSTASISDocument10 pagesTEG HEMOSTASISIsra Minarti Saud0% (1)
- Thalasemia Pada AnakDocument13 pagesThalasemia Pada AnakAmanda_PabisaNo ratings yet
- Alloantibodi - PT 11Document24 pagesAlloantibodi - PT 11Rey MisNo ratings yet
- Estimasi Residual Risk Infeksi DarahDocument31 pagesEstimasi Residual Risk Infeksi DarahLightqueenNo ratings yet
- REAKSI TRANSFUSI DARAHDocument28 pagesREAKSI TRANSFUSI DARAHfaisalNo ratings yet
- Tutor HematologiDocument13 pagesTutor HematologiVerliyanti BastariNo ratings yet
- Skrining Dan Identifikasi AntibodiDocument20 pagesSkrining Dan Identifikasi AntibodiYusnanaNo ratings yet
- Evaluasi Sediaan Hapus Darah Tepi dan Sumsum Tulang Leukemia Mielositik Akut dan KronikDocument34 pagesEvaluasi Sediaan Hapus Darah Tepi dan Sumsum Tulang Leukemia Mielositik Akut dan KronikangsetNo ratings yet
- Primary Biliary CirrhosisDocument4 pagesPrimary Biliary CirrhosisJatu SarasantiNo ratings yet
- TEORI DASAR TES DARAH DAN KOMPATIBILITASDocument2 pagesTEORI DASAR TES DARAH DAN KOMPATIBILITASTania SentanaNo ratings yet
- ALL dan AML Diagnosis Berdasarkan Preparat DarahDocument1 pageALL dan AML Diagnosis Berdasarkan Preparat DarahIsnila F. KelilauwNo ratings yet
- OSMOTIC FRAGILITYDocument18 pagesOSMOTIC FRAGILITYAi KurniawatiNo ratings yet
- Makalah AIHADocument16 pagesMakalah AIHAFeninopiaNo ratings yet
- LAPORAN PRAKTIKDocument4 pagesLAPORAN PRAKTIKoktaviana putriNo ratings yet
- Alpha FetoproteinDocument5 pagesAlpha FetoproteinUswatun HasanahNo ratings yet
- DETEKSI ANTIBODI SIPILISDocument11 pagesDETEKSI ANTIBODI SIPILISRisca Dana Paramitha100% (1)
- Sudan Black BDocument12 pagesSudan Black BAndi UkengNo ratings yet
- Blood Urea Nitrogen Atau Ureum Adalah Produk Limbah Hasil Metabolisme Protein Yang Bersifat Racun Bagi TubuhDocument6 pagesBlood Urea Nitrogen Atau Ureum Adalah Produk Limbah Hasil Metabolisme Protein Yang Bersifat Racun Bagi TubuhDwi JayantiNo ratings yet
- Thalasemia & HepatosplenomegaliDocument38 pagesThalasemia & HepatosplenomegaliLolo SinagaNo ratings yet
- Referat Tranfusi DarahDocument29 pagesReferat Tranfusi DarahDhie Wibowo100% (1)
- Modul Imun 2 VDRL Dan TphaDocument16 pagesModul Imun 2 VDRL Dan TphaAprilia Pri MahestiNo ratings yet
- HEMATOLOGIDocument39 pagesHEMATOLOGIHaryadi ArmyadiNo ratings yet
- Imun VDRLDocument18 pagesImun VDRLanon_12111995No ratings yet
- SEDIAAN DARAHDocument96 pagesSEDIAAN DARAHSherly MonicaNo ratings yet
- Bilirubin TotalDocument10 pagesBilirubin Totalyosafat mustikoartoNo ratings yet
- Pemeriksaan Rumple Leed TesDocument8 pagesPemeriksaan Rumple Leed TesIfaranitaA.QonitaNo ratings yet
- BAB II TINJAUAN KEPUSTAKAANDocument13 pagesBAB II TINJAUAN KEPUSTAKAANAyu PermatasariNo ratings yet
- Nilai Normal Pemeriksaan Darah RutinDocument7 pagesNilai Normal Pemeriksaan Darah RutinDede SofyanNo ratings yet
- PembahasanDocument18 pagesPembahasannidhya05No ratings yet
- Kepekaaan Antibiotik Interpretasi&antibiogramDocument43 pagesKepekaaan Antibiotik Interpretasi&antibiogramEvelin MannoradjaNo ratings yet
- 5 Pemeriksaan GONORE - IDocument24 pages5 Pemeriksaan GONORE - Ifendy anugrahNo ratings yet
- 2.1 Definisi Inkompatibilitas ABODocument4 pages2.1 Definisi Inkompatibilitas ABOAtiah FauziyahNo ratings yet
- Ikterus Neonatorum Et Causa Inkompatibilitas ABODocument13 pagesIkterus Neonatorum Et Causa Inkompatibilitas ABOangelinefriskaNo ratings yet
- REVISI LP inkompatibilitas-ABO (NIDA)Document18 pagesREVISI LP inkompatibilitas-ABO (NIDA)NidaNo ratings yet
- LP Hemolytic Disease of NewbornDocument12 pagesLP Hemolytic Disease of Newbornhamida_ns06100% (4)
- HDN PemeriksaanDocument16 pagesHDN PemeriksaanAstriNo ratings yet
- Panduan Pelayanan Geriatri: Rumah Sakit Bhayangkara TK - Iii Nganjuk 2022Document12 pagesPanduan Pelayanan Geriatri: Rumah Sakit Bhayangkara TK - Iii Nganjuk 2022mustikaNo ratings yet
- Presentation BPPVDocument28 pagesPresentation BPPVmustikaNo ratings yet
- Presentation AnestesiDocument20 pagesPresentation AnestesiemmaNo ratings yet
- Presus Pruritus Pada CKD - Mustika Noor RamadhaniDocument10 pagesPresus Pruritus Pada CKD - Mustika Noor RamadhanimustikaNo ratings yet
- PAYUDARADocument27 pagesPAYUDARAmustikaNo ratings yet
- Presus Pruritus Pada CKD - Mustika Noor RamadhaniDocument10 pagesPresus Pruritus Pada CKD - Mustika Noor RamadhanimustikaNo ratings yet
- Presus MegacolonDocument21 pagesPresus MegacolonNurul FitriyahNo ratings yet
- AutisDocument28 pagesAutismustikaNo ratings yet
- BST 1 (Ulkus Varikosum) REVISIDocument19 pagesBST 1 (Ulkus Varikosum) REVISIemmaNo ratings yet
- Sindrom KompartemenDocument12 pagesSindrom KompartemenmustikaNo ratings yet
- Referat Snake BiteDocument39 pagesReferat Snake BitemustikaNo ratings yet
- Gizi BurukDocument38 pagesGizi BurukmustikaNo ratings yet
- AssalamulaikumDocument2 pagesAssalamulaikummustikaNo ratings yet
- Presus Pruritus Pada CKD - Mustika Noor RamadhaniDocument16 pagesPresus Pruritus Pada CKD - Mustika Noor RamadhanimustikaNo ratings yet
- Katara KDocument37 pagesKatara KmustikaNo ratings yet
- HIFEMADocument31 pagesHIFEMAmustikaNo ratings yet
- Pentingnya Menjaga KesehatanDocument3 pagesPentingnya Menjaga KesehatanmustikaNo ratings yet
- Presus Mata HordeolumDocument26 pagesPresus Mata HordeolumEzra AyrtonNo ratings yet
- CoverDocument4 pagesCovermustikaNo ratings yet
- GAMBARAN KELUARGADocument43 pagesGAMBARAN KELUARGAmustikaNo ratings yet
- DisfagiaDocument21 pagesDisfagiamustikaNo ratings yet
- Bab IDocument9 pagesBab ImustikaNo ratings yet
- GAMBARAN KELUARGADocument43 pagesGAMBARAN KELUARGAmustikaNo ratings yet
- ASI EKSKLUSIFDocument25 pagesASI EKSKLUSIFmustikaNo ratings yet
- Resus - Malaria Pada AnakDocument31 pagesResus - Malaria Pada AnakmustikaNo ratings yet
- ASI EKSKLUSIFDocument25 pagesASI EKSKLUSIFmustikaNo ratings yet
- ASI EKSKLUSIFDocument25 pagesASI EKSKLUSIFmustikaNo ratings yet
- Hiperparatiroidisme Dan HipoparatiroidismeDocument28 pagesHiperparatiroidisme Dan HipoparatiroidismeceeimoetNo ratings yet
- Imunisasi PolioDocument6 pagesImunisasi PoliomustikaNo ratings yet