Professional Documents
Culture Documents
10 1097@AOG 0000000000003891 en Es
10 1097@AOG 0000000000003891 en Es
Uploaded by
Valeria Olivarez MarquinaOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
10 1097@AOG 0000000000003891 en Es
10 1097@AOG 0000000000003891 en Es
Uploaded by
Valeria Olivarez MarquinaCopyright:
Available Formats
Traducido del inglés al español - www.onlinedoctranslator.
com
ACTUALIZACIÓN PROVISIONAL
BOLETÍN DE PRÁCTICAS DE ACOG
Pautas de manejo clínico para obstetras y ginecólogos
norteOCRE OSCURO222 (Reemplaza al Boletín de Práctica N° 202, diciembre 2018)
Boletines del Comité de Práctica—Obstetricia.Este Boletín de Práctica fue desarrollado por el Comité de Boletines de Práctica—
Obstetricia del Colegio Estadounidense de Obstetras y Ginecólogos en colaboración con Jimmy Espinoza, MD, MSc; Alex Vidaeff, MD,
MPH; Christian M. Pettker, MD; y Hyagriv Simhan, MD.
ACTUALIZACIÓN PROVISIONAL: El contenido de este Boletín de práctica se actualizó como se destaca (o se eliminó según sea necesario) para incluir
Descargado de http://journals.lww.com/greenjournal por BhDMf5ePHKbH4TTImqenVBZZxeh5YHRLRhGmGH0gI2fOgDe1p6r68QVjMYJEnHI3 el 22/05/2020
correcciones editoriales limitadas y enfocadas a los recuentos de plaquetas, los criterios de diagnóstico para la preeclampsia (Cuadro 2) y la preeclampsia.
eclampsia con rasgos severos (Cuadro 3).
Hipertensión gestacional y
preeclampsia
Los trastornos hipertensivos del embarazo constituyen una de las principales causas de mortalidad materna y perinatal a
nivel mundial. Se ha estimado que la preeclampsia complica entre el 2% y el 8% de los embarazos en todo el mundo (1). En
América Latina y el Caribe, los trastornos hipertensivos son responsables de casi el 26% de las muertes maternas, mientras
que en África y Asia contribuyen al 9% de las muertes. Aunque la mortalidad materna es mucho más baja en los países de
ingresos altos que en los países en desarrollo, el 16% de las muertes maternas pueden atribuirse a trastornos hipertensivos
(1, 2). En los Estados Unidos, la tasa de preeclampsia aumentó un 25 % entre 1987 y 2004 (3). Además, en comparación con las
mujeres que dieron a luz en 1980, las que dieron a luz en 2003 tenían un riesgo 6,7 veces mayor de preeclampsia grave (4).
Esta complicación es costosa: un estudio informó que en 2012 en los Estados Unidos, el costo estimado de la preeclampsia
dentro de los primeros 12 meses posteriores al parto fue de $2180 millones ($1030 millones para las mujeres y $1150
millones para los bebés), que fue desproporcionadamente asumido por los nacimientos prematuros (5). Este Boletín de
práctica proporcionará pautas para el diagnóstico y manejo de la hipertensión gestacional y la preeclampsia.
Fondo Definiciones y criterios diagnósticos de los
trastornos hipertensivos del embarazo
Factores de riesgo
Preeclampsia (con y sin
Una variedad de factores de riesgo se han asociado con características graves)
una mayor probabilidad de preeclampsia (Cuadro 1) (6–
12). No obstante, es importante recordar que la mayoría La preeclampsia es un trastorno del embarazo asociado con hipertensión
de los casos de preeclampsia ocurren en mujeres de inicio reciente, que ocurre con mayor frecuencia después de las 20
nulíparas sanas sin factores de riesgo evidentes. Aunque semanas de gestación y con frecuencia cerca del término. Aunque a
el papel preciso de las interacciones genético- menudo se acompaña de proteinuria de nueva aparición, la hipertensión y
ambientales en el riesgo y la incidencia de preeclampsia otros signos o síntomas de preeclampsia pueden presentarse en algunas
no está claro, los datos emergentes sugieren que la mujeres en ausencia de proteinuria (17). En ocasiones, la confianza en los
tendencia a desarrollar preeclampsia puede tener algún síntomas maternos puede ser problemática en la práctica clínica.
componente genético (13–16). Cuadrante superior derecho o epigastrio
VOLUMEN 135, núm. 6, JUNIO 2020 OBSTETRICIA Y GINECOLOGÍAe237
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
responde al paracetamol y no se explica por diagnósticos
alternativos o alteraciones visuales (Cuadro 2).hipertensión
Recuadro 1. Factores de riesgo de preeclampsia
gestacionalse define como una presión arterial sistólica de 140
nuliparidad mm Hg o más o una presión arterial diastólica de 90 mm Hg o
gestaciones multifetales más, o ambas, en dos ocasiones con al menos 4 horas de
Preeclampsia en un embarazo anterior diferencia después de 20 semanas de gestación en una mujer
Hipertensión crónica con una presión arterial previamente normal (21). Las mujeres
Diabetes pregestacional con hipertensión gestacional con rango severo de presión
arterial (una presión arterial sistólica de 160 mm Hg o superior,
Diabetes gestacional
o una presión arterial diastólica de 110 mm Hg o superior)
trombofilia
deben recibir un diagnóstico de preeclampsia con características
Lupus eritematoso sistémico Índice de masa corporal
graves. Estos rangos severos de presión arterial o cualquiera de
antes del embarazo superior a 30 Síndrome de
las características severas enumeradas en el Cuadro 3 aumentan
anticuerpos antifosfolípidos
el riesgo de morbilidad y mortalidad (22).
Edad materna de 35 años o más
Enfermedad renal
Tecnología de reproducción asistida
Apnea obstructiva del sueño Recuadro 2. Criterios de diagnóstico para
preeclampsia
Presión arterial
se cree que el dolor se debe a necrosis periportal y C Presión arterial sistólica de 140 mm Hg o más o presión
parenquimatosa focal, edema de células hepáticas, distensión de arterial diastólica de 90 mm Hg o más en dos ocasiones
con al menos 4 horas de diferencia después de 20
la cápsula de Glisson o una combinación de ambos. Sin
semanas de gestación en una mujer con presión
embargo, no siempre existe una buena correlación entre la arterial previamente normal
histopatología hepática y las anomalías de laboratorio (18). De
C Presión arterial sistólica de 160 mm Hg o más o
manera similar, los estudios han encontrado que usar el dolor
presión arterial diastólica de 110 mm Hg o más. (La
de cabeza como criterio de diagnóstico para la preeclampsia con hipertensión grave se puede confirmar en un
características graves no es confiable ni específico. Por lo tanto, intervalo corto (minutos) para facilitar la terapia
se requiere un enfoque diagnóstico astuto y perspicaz cuando antihipertensiva oportuna).
faltan otros signos y síntomas que lo corroboren, indicativos de y
preeclampsia grave (19, 20). Cabe destacar que, en el contexto
de una presentación clínica similar a la preeclampsia, pero a proteinuria
edades gestacionales menores de 20 semanas, se deben
C 300 mg o más por recolección de orina de 24 horas (o esta
considerar diagnósticos alternativos, que incluyen, entre otros,
cantidad extrapolada de una recolección cronometrada) o
púrpura trombocitopénica trombótica, síndrome urémico
hemolítico, embarazo molar, C Proporción proteína/creatinina de 0,3 mg/dL o más o
Aunque la hipertensión y la proteinuria se consideran C lectura de la tira reactiva de 2+ (se usa solo si no hay otros
métodos cuantitativos disponibles)
los criterios clásicos para diagnosticar la preeclampsia,
también son importantes otros criterios. En este contexto, se O en ausencia de proteinuria, hipertensión de inicio reciente
recomienda que a las mujeres con hipertensión gestacional con el inicio reciente de cualquiera de los siguientes:
en ausencia de proteinuria se les diagnostique preeclampsia C Trombocitopenia: recuento de plaquetas inferior a
si presentan alguna de las siguientes características graves: 100.0003109/L
trombocitopenia (recuento de plaquetas inferior a 100 C Insuficiencia renal: concentración sérica de creatinina
concentraciones superiores a 1,1 mg/dl o una
, 000 3109/L); alteración de la función hepática como indicación
duplicación de la concentración de creatinina sérica en
causada por concentraciones sanguíneas anormalmente elevadas de
ausencia de otra enfermedad renal
enzimas hepáticas (hasta el doble del límite superior de la C Deterioro de la función hepática: concentración elevada de sangre
concentración normal); dolor severo persistente en el cuadrante traciones de transaminasas hepáticas al doble de la
superior derecho o epigástrico y no explicado por diagnósticos concentración normal
alternativos; insuficiencia renal (concentración de creatinina sérica
C Edema pulmonar
C Cefalea de inicio reciente que no responde a la
superior a 1,1 mg/dl o una duplicación de la concentración de
medicación y no se explica por diagnósticos
creatinina sérica en ausencia de otra enfermedad renal); edema alternativos o síntomas visuales
pulmonar; o cefalea de nueva aparición irreparable
e238Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
es posible que deba confirmarse en un intervalo más corto
(minutos) de 4 horas para facilitar la terapia antihipertensiva
Recuadro 3. Preeclampsia con Severo
oportuna (27). La hipertensión gestacional ocurre cuando la
Características
hipertensión sin proteinuria o características graves se
C Presión arterial sistólica de 160 mm Hg o más, o desarrolla después de las 20 semanas de gestación y los niveles
presión arterial diastólica de 110 mm Hg o más en dos
de presión arterial vuelven a la normalidad en el período
ocasiones con al menos 4 horas de diferencia (a menos
posparto (21). Parece que este diagnóstico es más un ejercicio
que la terapia antihipertensiva se inicie antes de este
tiempo) de nomenclatura que uno pragmático porque el manejo de la
C Trombocitopenia (recuento de plaquetas inferior a hipertensión gestacional y el de la preeclampsia sin
100.0003109/L características graves es similar en muchos aspectos, y ambos
C Deterioro de la función hepática que no se explica por requieren una mayor vigilancia. Los resultados en mujeres con
diagnósticos alternativos y según lo indicado por hipertensión gestacional suelen ser buenos, pero la noción de
concentraciones sanguíneas anormalmente elevadas de que la hipertensión gestacional es intrínsecamente menos
enzimas hepáticas (a más del doble del límite superior de
preocupante que la preeclampsia es incorrecta. La hipertensión
concentraciones normales), o por dolor severo persistente
en el cuadrante superior derecho o dolor epigástrico que gestacional se asocia con resultados adversos del embarazo (17)
no responde a los medicamentos y puede no representar una entidad separada de la
CInsuficiencia renal (concentración de creatinina sérica) preeclampsia (28). Hasta el 50 % de las mujeres con hipertensión
concentración superior a 1,1 mg/dl o una duplicación de la gestacional eventualmente desarrollará proteinuria u otra
concentración de creatinina sérica en ausencia de otra disfunción de órgano terminal compatible con el diagnóstico de
enfermedad renal)
preeclampsia, y esta progresión es más probable cuando la
C Edema pulmonar hipertensión se diagnostica antes de las 32 semanas de
C Cefalea de inicio reciente que no responde a la medicación gestación (29, 30). Aunque los investigadores informaron una
y no se explica por diagnósticos alternativos
tasa de mortalidad perinatal más alta en mujeres con
C Alteraciones visuales
hipertensión no proteinúrica en comparación con preeclampsia
proteinúrica (31), en una cohorte de 1348 pacientes hipertensas
embarazadas, las mujeres con proteinuria progresaron con
mayor frecuencia a hipertensión severa y tuvieron tasas más
proteinuriadurante el embarazo se define como 300 mg/dl de
proteína o más en una recolección de orina de 24 horas (21, 23) o una
altas de parto prematuro y perinatal. mortalidad; sin embargo,
proporción de proteína a creatinina de 0,30 o más (24). Cuando no se
las mujeres sin proteinuria tenían una mayor frecuencia de
dispone de métodos cuantitativos o se requieren decisiones rápidas, se
trombocitopenia o disfunción hepática (17). Las mujeres con
puede sustituir por una lectura de proteína en orina con tira reactiva. Sin
hipertensión gestacional que presentan presiones arteriales
embargo, el análisis de orina con tira reactiva tiene altos resultados falsos severas deben ser manejadas con el mismo enfoque que las
positivos y falsos negativos. Un resultado de la prueba de proteinuria 1+ mujeres con preeclampsia severa. La hipertensión gestacional y
es falso positivo en el 71 % de los casos en comparación con el límite de la preeclampsia también pueden ser indistinguibles en términos
300 mg en la recolección de orina de 24 horas, e incluso los resultados de de riesgos cardiovasculares a largo plazo, incluida la
la prueba de proteinuria 3+ pueden ser falsos positivos en el 7 % de los hipertensión crónica (32).
casos. Usando el mismo estándar de recolección de orina de 24 horas, la
tasa de falsos negativos para el análisis de orina con tira reactiva es del 9% Síndrome de hemólisis, enzimas hepáticas
(25). Si el análisis de orina es el único medio disponible para evaluar la elevadas y recuento bajo de plaquetas
proteinuria, entonces la precisión general es mejor utilizando 2+ como La presentación clínica del síndrome de hemólisis, enzimas
valor discriminante (25, 26). hepáticas elevadas y bajo recuento de plaquetas (HELLP) es
una de las formas más graves de preeclampsia porque se ha
Hipertensión gestacional asociado con mayores tasas de morbilidad y mortalidad
hipertensión gestacionalse define como una presión arterial materna (33). Aunque se han propuesto diferentes puntos
sistólica de 140 mm Hg o más o una presión arterial diastólica de de referencia de diagnóstico (34), muchos médicos utilizan
90 mm Hg o más, o ambas, en dos ocasiones con al menos 4 los siguientes criterios (35) para hacer el diagnóstico: lactato
horas de diferencia después de 20 semanas de gestación, en deshidrogenasa (LDH) elevada a 600 UI/L o más, aspartato
una mujer con una presión arterial previamente normal (21). La aminotransferasa (AST) y alanina aminotransferasa (ALT)
hipertensión gestacional se considera grave cuando el nivel elevado más del doble del límite superior de lo normal, y las
sistólico alcanza los 160 mm Hg o el nivel diastólico alcanza los plaquetas cuentan menos de 100
110 mm Hg, o ambos. En ocasiones, sobre todo ante una , 000 3109/l Aunque el síndrome HELLP
hipertensión severa, el diagnóstico es principalmente una condición del tercer trimestre, en el 30% de los casos es
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae239
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
expresa por primera vez o progresa después del parto. brazo de placebo de ambos estudios. También es de
Además, el síndrome HELLP puede tener un inicio insidioso y destacar que hay una proporción significativa de pacientes
atípico, con hasta un 15% de los pacientes sin hipertensión o que tuvieron eclampsia de inicio abrupto sin signos o
proteinuria (36). En el síndrome HELLP, los principales síntomas de advertencia (40). En un análisis nacional de
síntomas de presentación son dolor en el hipocondrio casos de eclampsia en el Reino Unido, se observó que en el
derecho y malestar generalizado hasta en el 90% de los 38 % de los casos de eclampsia la convulsión ocurrió sin
casos y náuseas y vómitos en el 50% de los casos (35, 37). documentación previa de hipertensión o proteinuria en el
ámbito hospitalario (46). Por lo tanto, la noción de que la
Eclampsia preeclampsia tiene una progresión lineal natural desde la
La eclampsia es la manifestación convulsiva de los trastornos preeclampsia sin características graves a la preeclampsia
hipertensivos del embarazo y se encuentra entre las manifestaciones con características graves y, finalmente, a las convulsiones
más graves de la enfermedad. La eclampsia se define como eclámpsicas es inexacta.
convulsiones tónico-clónicas, focales o multifocales de nueva Las manifestaciones del sistema nervioso que se encuentran con frecuencia en la preeclampsia son
aparición en ausencia de otras condiciones causales como epilepsia, dolor de cabeza, visión borrosa, escotomas e hiperreflexia. Aunque es poco común, la ceguera temporal
isquemia e infarto arterial cerebral, hemorragia intracraneal o uso de (que dura desde unas pocas horas hasta una semana) también puede acompañar a la preeclampsia con
drogas. Algunos de estos diagnósticos alternativos pueden ser más características graves y eclampsia (47). El síndrome de encefalopatía posterior reversible (PRES) es una
probables en casos en los que se presentan convulsiones de nueva constelación de una variedad de signos y síntomas neurológicos clínicos, como pérdida o déficit de visión,
aparición después de 48 a 72 horas después del parto (38) o cuando convulsiones, dolor de cabeza y alteración del sensorio o confusión (48). Aunque la sospecha de PRES
se producen convulsiones durante la administración de sulfato de aumenta en el contexto de estas características clínicas, el diagnóstico de PRES se realiza por la presencia
magnesio. de edema vasogénico e hiperintensidades en las caras posteriores del cerebro en las imágenes de
La eclampsia es una causa importante de muerte materna, resonancia magnética. Las mujeres corren un riesgo particular de PRES en situaciones de eclampsia y
particularmente en entornos de bajos recursos. Las convulsiones preeclampsia con dolor de cabeza, alteración de la conciencia o anomalías visuales (49). Otra condición que
pueden provocar hipoxia materna grave, traumatismo y puede confundirse con eclampsia o preeclampsia es el síndrome de vasoconstricción cerebral reversible
neumonía por aspiración. Aunque el daño neurológico residual (50). El síndrome de vasoconstricción cerebral reversible se caracteriza por un estrechamiento multifocal
es raro, algunas mujeres pueden tener consecuencias a corto y reversible de las arterias del cerebro con signos y síntomas que típicamente incluyen cefalea en trueno y,
largo plazo, como deterioro de la memoria y la función cognitiva, con menor frecuencia, déficits neurológicos focales relacionados con edema cerebral, accidente
especialmente después de convulsiones recurrentes o cerebrovascular o convulsiones. El tratamiento de mujeres con PRES y síndrome de vasoconstricción
hipertensión grave no corregida que conduce a edema cerebral reversible puede incluir control médico de la hipertensión, medicación antiepiléptica y seguimiento
citotóxico o infarto (39). La pérdida permanente de sustancia neurológico a largo plazo. El síndrome de vasoconstricción cerebral reversible se caracteriza por un
blanca se ha documentado en imágenes de resonancia estrechamiento multifocal reversible de las arterias del cerebro con signos y síntomas que típicamente
magnética (IRM) después de la eclampsia en hasta una cuarta incluyen cefalea en trueno y, con menor frecuencia, déficits neurológicos focales relacionados con edema
parte de las mujeres; sin embargo, esto no se traduce en déficits cerebral, accidente cerebrovascular o convulsiones. El tratamiento de mujeres con PRES y síndrome de
neurológicos significativos (39). vasoconstricción cerebral reversible puede incluir control médico de la hipertensión, medicación
La eclampsia a menudo (78 a 83% de los casos) está antiepiléptica y seguimiento neurológico a largo plazo. El síndrome de vasoconstricción cerebral reversible
precedida por signos premonitorios de irritación cerebral, como se caracteriza por un estrechamiento multifocal reversible de las arterias del cerebro con signos y síntomas
cefaleas occipitales o frontales intensas y persistentes, visión que típicamente incluyen cefalea en trueno y, con menos frecuencia, déficits neurológicos focales
borrosa, fotofobia y alteración del estado mental. Sin embargo, relacionados con edema cerebral, accidente cerebrovascular o convulsiones. El tratamiento de mujeres con
la eclampsia puede ocurrir en ausencia de signos o síntomas de PRES y síndrome de vasoconstricción cerebral reversible puede incluir control médico de la hipertensión,
advertencia (40, 41). La eclampsia puede ocurrir antes, durante o medicación antiepiléptica y seguimiento neurológico a largo plazo.
después del parto. Cabe destacar que una proporción
significativa de mujeres (20-38%) no muestran los signos clásicos
de preeclampsia (hipertensión o proteinuria) antes del episodio Fisiopatología
convulsivo (42). Se cree que los dolores de cabeza reflejan el Se han propuesto varios mecanismos de enfermedad en la
desarrollo de presión de perfusión cerebral elevada, edema preeclampsia (1, 51, 52), incluidos los siguientes: isquemia
cerebral y encefalopatía hipertensiva (43). uteroplacentaria crónica (53), mala adaptación inmunitaria (53),
El término preeclampsia implica que la historia natural toxicidad de lipoproteínas de muy baja densidad (53), impronta
de las pacientes con hipertensión persistente y proteinuria genética (53), aumento apoptosis o necrosis del trofoblasto (54,
significativa durante el embarazo es tener convulsiones 55), y una respuesta inflamatoria materna exagerada a los
tónico-clónicas si no se instaura profilaxis. Sin embargo, los trofoblastos deportados (56, 57). Observaciones más recientes
resultados de dos ensayos aleatorios controlados con sugieren un posible papel de los desequilibrios de los factores
placebo indican que las convulsiones ocurrieron solo en una angiogénicos en la patogenia de la preeclampsia (58). Es posible
pequeña proporción de pacientes con preeclampsia (1,9 %) que una combinación de algunos de estos supuestos
(44) o preeclampsia grave (3,2 %) (45) asignadas al mecanismos pueda ser responsable
e240Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
para desencadenar el espectro clínico de la preeclampsia. Por Cambios hepáticos
ejemplo, existe evidencia clínica (59, 60) y experimental (61, 62) La función hepática puede verse significativamente alterada en
que sugiere que la isquemia uteroplacentaria conduce a un mujeres con preeclampsia con características graves. La alanina
aumento de las concentraciones circulantes de factores aminotransferasa y la AST pueden estar elevadas. La aspartato
antiangiogénicos y desequilibrios angiogénicos (63). aminotransferasa es la transaminasa dominante liberada en la
circulación periférica en la disfunción hepática debida a preeclampsia
Cambios vasculares
y está relacionada con la necrosis periportal. El hecho de que la AST
Además de la hipertensión, las mujeres con preeclampsia o aumente en mayor medida que la ALT, al menos inicialmente, puede
eclampsia por lo general carecen de la hipervolemia ayudar a distinguir la preeclampsia de otras posibles causas de
asociada con el embarazo normal; así, la hemoconcentración
enfermedad hepática parenquimatosa en las que la ALT suele ser
es un hallazgo frecuente (64). Además, la interacción de
mayor que la AST. Los niveles séricos elevados de LDH en la
varios agentes vasoactivos, como la prostaciclina
preeclampsia son causados por disfunción hepática (LDH derivada
(vasodilatador), el tromboxano A2(potente vasoconstrictor),
de tejidos isquémicos o necróticos, o ambos) y hemólisis (LDH de la
el óxido nítrico (potente vasodilatador) y las endotelinas
destrucción de glóbulos rojos). El aumento de la bilirrubina
(potente vasoconstrictor) dan como resultado otro cambio
secundario a una hemólisis significativa puede desarrollarse solo en
significativo descrito en la preeclampsia: el vasoespasmo
las últimas etapas de la enfermedad. Similarmente, las alteraciones
intenso. Es probable que los intentos de corregir la
en la función sintética hepática, reflejadas por anomalías del tiempo
contracción del espacio intravascular en la preeclampsia con
de protrombina, el tiempo de protrombina parcial y el fibrinógeno,
fluidoterapia vigorosa sean ineficaces y podrían ser
por lo general se desarrollan en la preeclampsia avanzada. La
peligrosos debido a la frecuente fuga capilar y la
evaluación de estos parámetros de coagulación probablemente solo
disminución de la presión oncótica coloidal que a menudo se
sea útil cuando el recuento de plaquetas está por debajo de 150.0003
asocia con la preeclampsia. La fluidoterapia agresiva puede
109/L, hay disfunción hepática significativa o se sospecha
provocar una elevación de la presión de enclavamiento
desprendimiento de placenta (70).
capilar pulmonar y un aumento del riesgo de edema
pulmonar. Un estudio que usó monitoreo hemodinámico
invasivo en mujeres con preeclampsia encontró que antes
de la terapia de líquidos por vía intravenosa, las mujeres con
Cambios renales
preeclampsia tenían una función ventricular hiperdinámica Los cambios renales histopatológicos clásicamente descritos en
con presión de enclavamiento capilar pulmonar baja (65). Sin la preeclampsia como endoteliosis glomerular consisten en
embargo, después de una fluidoterapia agresiva, células endoteliales vacuoladas e hinchadas con fibrillas, células
mesangiales hinchadas, depósitos subendoteliales de proteína
Cambios hematológicos reabsorbida del filtrado glomerular y cilindros tubulares (71, 72).
También pueden ocurrir varios cambios hematológicos en La proteinuria en la preeclampsia no es selectiva, como
mujeres con preeclampsia, especialmente en preeclampsia con resultado del aumento de la permeabilidad tubular a la mayoría
características graves. Pueden ocurrir trombocitopenia y de las proteínas de gran peso molecular (albúmina, globulina,
hemólisis y pueden alcanzar niveles graves como parte del transferrina y hemoglobina). El calcio urinario disminuye debido
síndrome HELLP. La trombocitopenia es el resultado de una a una mayor reabsorción tubular de calcio.
mayor activación, agregación y consumo de plaquetas (66) y es En mujeres con preeclampsia, la contracción del espacio
un marcador de la gravedad de la enfermedad. Un recuento de intravascular secundaria al vasoespasmo conduce a un
plaquetas ,inferior
000 310a9/L
150se encuentra en aproximadamente el 20% de empeoramiento de la retención renal de sodio y agua (73). El
pacientes con preeclampsia, variando desde el 7% en casos aumento normal en el flujo sanguíneo renal y la tasa de
sin manifestaciones severas hasta el 50% en casos con filtración glomerular y la disminución esperada en la creatinina
manifestaciones severas (67). Sin embargo, los recuentos de sérica pueden no ocurrir en mujeres con preeclampsia,
plaquetas reducidos no se encuentran en todos los casos de especialmente si la enfermedad es grave. La preeclampsia con
preeclampsia o eclampsia (68). La interpretación de los características graves puede incluir deterioro renal agudo como
niveles de hematocrito en la preeclampsia debe tener en parte del espectro clínico. La oliguria en la preeclampsia severa
cuenta que puede ocurrir hemólisis y hemoconcentración es consecuencia del vasoespasmo intrarrenal con una reducción
(69). En algunos casos, el hematocrito puede no parecer aproximada del 25% en la tasa de filtración glomerular. En estas
disminuido a pesar de la hemólisis debido a la pacientes, la oliguria transitoria (menos de 100 ml en 4 horas) es
hemoconcentración inicial. La lactato deshidrogenasa está una observación común durante el trabajo de parto o las
presente en los eritrocitos en alta concentración. Las primeras 24 horas del puerperio. Las concentraciones
concentraciones séricas altas de LDH (más de 600 UI/L) plasmáticas de ácido úrico normalmente aumentan al final del
pueden ser un signo de hemólisis (34, 35). embarazo,
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae241
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
producción, o ambas, disminución de la unión a la albúmina y Los insultos pueden ser diferentes entre la preeclampsia de
disminución del aclaramiento de ácido úrico. La concentración sérica inicio temprano y tardío. Aun así, hay pruebas limitadas de que
de ácido úrico aumenta en mayor medida en la preeclampsia (74). La una predicción precisa de la preeclampsia de inicio temprano
explicación más comúnmente aceptada para la hiperuricemia en la puede ser seguida por intervenciones que mejoren el resultado
preeclampsia, además del aumento de la producción, es el aumento materno o fetal.
de la reabsorción y la disminución de la excreción de ácido úrico en Independientemente del índice o las combinaciones de índices
los túbulos renales proximales. utilizados, los estudios Doppler de la arteria uterina por sí solos
tienen un valor predictivo bajo para el desarrollo de preeclampsia de
Consecuencias Fetales inicio temprano y un valor aún más bajo para la preeclampsia de
Como resultado de la alteración del flujo sanguíneo inicio tardío (88). Un trabajo extenso ha identificado algunos factores
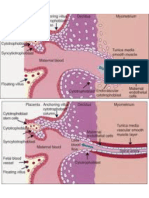
uteroplacentario secundaria a la falla de la transformación angiogénicos (tirosina cinasa-[sFlt-1] similar a fms soluble, factor de
fisiológica de las arterias espirales o lesiones vasculares crecimiento placentario [PlGF] y endoglina soluble) en el segundo
placentarias, o ambas, también se pueden observar trimestre como herramientas probables para la predicción de la
manifestaciones de preeclampsia en la unidad preeclampsia de aparición temprana. Sin embargo, ninguna prueba
fetoplacentaria (63). Las anomalías en el lecho placentario y única predice de manera confiable la preeclampsia y se requiere una
la subsiguiente falla de la transformación fisiológica de las mayor investigación prospectiva para demostrar la utilidad clínica. En
arterias espirales en el primer trimestre o principios del el primer trimestre del embarazo, se ha informado que una
segundo (75, 76) limitan el flujo de sangre a la unidad combinación de bajas concentraciones séricas maternas de PlGF, alto
uteroplacentaria. Los mecanismos adicionales para la índice de pulsatilidad de la arteria uterina y otros parámetros
isquemia uteroplacentaria crónica incluyen lesiones maternos, identificó 93. 1% de las pacientes que desarrollarían
vasculares placentarias (77, 78). Entre las mujeres con preeclampsia que requeriría el parto antes de las 34 semanas de
preeclampsia, las manifestaciones clínicas que se derivan de gestación (82). Sin embargo, los resultados de este estudio se basan
esta isquemia uteroplacentaria incluyen restricción del en modelos matemáticos derivados de un caso anidado.2estudio de
crecimiento fetal, oligohidramnios, desprendimiento de control aplicado a una gran cohorte de casi 7.800 pacientes en los
placenta y estado fetal preocupante demostrado en la que se midió PlGF solo en el caso2grupo de control. El valor
vigilancia anteparto. Como consecuencia, predictivo positivo calculado fue solo del 21,2 %, lo que indica que
aproximadamente el 79 % de las mujeres en el grupo con detección
Consideraciones clínicas positiva no desarrollarían trastornos hipertensivos durante el
embarazo (82). Es de destacar que un algoritmo similar tuvo un
y recomendaciones rendimiento inferior en un ensayo aleatorio posterior realizado por el
mismo grupo de investigación (89). Por lo tanto, los biomarcadores y
<¿Existen métodos de detección que sean útiles para la ecografía no pueden predecir con precisión la preeclampsia y
identificar a las mujeres en riesgo de desarrollar trastornos deben permanecer en investigación.
hipertensivos del embarazo?
Varios estudios han evaluado el papel de los marcadores bioquímicos <¿Existen estrategias de prevención para reducir
o una combinación de marcadores bioquímicos y biofísicos en la el riesgo de trastornos hipertensivos del
predicción de la preeclampsia en el primer y segundo trimestre del embarazo?
embarazo (79). Independientemente de los parámetros utilizados, el
cribado de la preeclampsia en mujeres de bajo riesgo se asocia con Las estrategias para prevenir la preeclampsia se han estudiado
valores predictivos positivos muy bajos que oscilan entre el 8 % y el ampliamente durante los últimos 30 años. Hasta la fecha,
33 % (79). Por lo tanto, la mayoría de los pacientes con detección ninguna intervención ha demostrado ser inequívocamente eficaz
positiva no desarrollarán la enfermedad y cualquier intervención para eliminar el riesgo de preeclampsia. Con respecto a las
profiláctica en el grupo con detección positiva expondría intervenciones nutricionales, la evidencia es insuficiente para
innecesariamente a un gran número de pacientes que no se demostrar la efectividad de las vitaminas C y E (90), el aceite de
beneficiarían de estas intervenciones. pescado (91), la suplementación con ajo (92), la vitamina D (93),
En general, la sensibilidad y la especificidad para la el ácido fólico (94) o la restricción de sodio (95). para reducir el
predicción de la preeclampsia de inicio temprano utilizando riesgo de preeclampsia. Un metanálisis de 13 ensayos (15 730
parámetros bioquímicos (81, 83) o biofísicos (84-87) del primer mujeres) informó una reducción significativa de la preeclampsia
trimestre (80–82) y del segundo trimestre son mejores que para con la administración de suplementos de calcio, con el mayor
la preeclampsia de inicio tardío. La razón de esto aún no está efecto entre las mujeres con una ingesta de calcio inicial baja96
( ).
clara, pero es posible que el momento de las agresiones a la Sin embargo, este no es el caso en los Estados Unidos u otros
línea de suministro fetal o la respuesta fetal a estos países desarrollados. Asimismo, los datos no respaldan
e242Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
eficacia del reposo en cama y, por lo tanto, no debe recomendarse de Se ha sugerido el uso de metformina para la prevención de la
forma rutinaria (97). preeclampsia. En un metanálisis de cinco ensayos controlados
Los investigadores plantearon la hipótesis de aleatorios que compararon el tratamiento con metformina (n5611)
que un desequilibrio en la prostaciclina y el con placebo y control (n5609), no se encontraron diferencias en el
tromboxano A2El metabolismo estuvo involucrado riesgo de preeclampsia (riesgo relativo combinado/agrupado, 0,86;
en la patogenia de la preeclampsia, lo que llevó a IC 95 %, 0,33–2,26); PAGS5.76; yo2566%) (102). Debido a que la
los estudios iniciales de aspirina para la prevención preeclampsia fue un resultado secundario en la mayoría de los
de la preeclampsia debido a su inhibición estudios de este metanálisis, el efecto de la metformina debe
preferencial del tromboxano A.2en dosis más bajas evaluarse mediante un estudio diseñado para evaluar la reducción en
(98, 99). En un metanálisis reciente de datos la prevalencia de la preeclampsia como criterio principal de
agregados de 45 ensayos aleatorizados, solo se valoración. Mientras tanto, el uso de metformina para la prevención
observó una reducción modesta en la de la preeclampsia sigue en fase de investigación, al igual que el uso
preeclampsia cuando se comenzó a tomar aspirina de sildenafil y estatinas (103–105). Estos fármacos no se recomiendan
en dosis bajas después de las 16 semanas de para esta indicación fuera del contexto de los ensayos clínicos.
gestación (riesgo relativo [RR], 0,81; IC 95 %, 0,66–
0,99). ), pero se demostró una reducción más
significativa de la preeclampsia grave (RR, 0,47; IC <¿Cuál es el tratamiento óptimo para las mujeres con
95 %, 0,26–0,83) y la restricción del crecimiento hipertensión gestacional o preeclampsia?
fetal (RR, 0,56; IC 95 %, 0,44–0,70) cuando se
comenzó a tomar aspirina en dosis bajas antes de
los 16 años. semanas de gestación (100). Por el Parto versus manejo expectante
contrario, en datos individuales combinados de 31 En la evaluación inicial, se debe obtener un hemograma
ensayos aleatorios de alta calidad, los efectos completo con estimación de plaquetas, creatinina sérica,
beneficiosos de la aspirina en dosis bajas fueron LDH, AST, ALT y pruebas de proteinuria en paralelo con una
consistentes, ya sea que el tratamiento se haya evaluación clínica materna y fetal completa. En situaciones
iniciado antes o después de las 16 semanas de de dilemas diagnósticos, como en la evaluación de una
gestación (101). Mujeres con alguno de los factores posible preeclampsia superpuesta a la hipertensión crónica,
de alto riesgo de preeclampsia (embarazo previo se puede considerar una prueba de ácido úrico. La
con preeclampsia, gestación multifetal, evaluación fetal debe incluir una evaluación ultrasonográfica
enfermedad renal, enfermedad autoinmune, del peso fetal estimado y la cantidad de líquido amniótico,
así como pruebas fetales antes del parto. El manejo
posterior dependerá de los resultados de la evaluación y la
edad gestacional. La decisión de dar a luz debe sopesar los
En un reciente ensayo multicéntrico, doble ciego, riesgos maternos y fetales.
controlado con placebo, las mujeres embarazadas con mayor La observación continua es apropiada para una mujer con
riesgo de preeclampsia prematura (menos de 37 semanas de un feto prematuro si tiene hipertensión gestacional o
gestación) fueron asignadas al azar para recibir aspirina, en una preeclampsia sin características graves (21). No existen ensayos
dosis más alta (150 mg/día), o placebo a partir de las 11 controlados aleatorizados en esta población, pero los datos
semanas. a las 14 semanas de gestación hasta las 36 semanas retrospectivos sugieren que sin características graves, la balanza
de gestación (89). La preeclampsia prematura ocurrió en el 1,6 % debe estar a favor de la monitorización continua hasta el parto a
de las participantes en el grupo de aspirina, en comparación con las 37 0/7 semanas de gestación en ausencia de pruebas
el 4,3 % en el grupo de placebo (odds ratio, 0,38; IC del 95 %, anteparto anormales, trabajo de parto prematuro, ruptura
0,20).20,74; PAGS5.004). Los autores también informaron que no prematura de membranas (también conocida como ruptura
hubo diferencias significativas en la incidencia de resultados prematura de membranas) o sangrado vaginal, para beneficio
adversos neonatales entre los grupos. Los autores concluyeron neonatal (106). Los riesgos asociados con el manejo expectante
que la aspirina en dosis bajas en mujeres con alto riesgo de en el período prematuro tardío incluyen el desarrollo de
preeclampsia se asoció con una menor incidencia de hipertensión severa, eclampsia, síndrome HELLP,
preeclampsia prematura. Sin embargo, no hubo diferencias en desprendimiento de placenta, restricción del crecimiento fetal y
las tasas de preeclampsia a término entre los grupos de estudio. muerte fetal; sin embargo, estos riesgos son pequeños y están
Cabe destacar que, como posible limitación del estudio, la contrarrestados por las mayores tasas de ingreso a la unidad de
prevalencia de preeclampsia prematura en el grupo de placebo cuidados intensivos neonatales, complicaciones respiratorias
fue la mitad de lo esperado para una población de alto riesgo neonatales y muerte neonatal que estarían asociadas con el
según los parámetros del primer trimestre (89). parto antes de las 37 0/7 semanas de gestación (39). En el
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae243
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
Tabla 1.Factores de riesgo clínico y uso de aspirina*
Nivel de riesgo Factores de riesgo Recomendación
Alto† - Antecedentes de preeclampsia, especialmente Recomendar aspirina en dosis bajas si el paciente
cuando se acompaña de un resultado adverso tiene uno o más de estos factores de alto riesgo
- gestación multifetal
- hipertensión crónica
- Diabetes tipo 1 o 2
- Enfermedad renal
- Enfermedad autoinmune (es decir, lupus
eritematoso sistémico, síndrome
antifosfolípido)
Moderadoz - nuliparidad Considere aspirina en dosis bajas si el paciente
tiene más de uno de estos factores de riesgo
moderado§
- Obesidad (índice de masa corporal superior a 30)
- Antecedentes familiares de preeclampsia (madre o
hermana)
- Características sociodemográficas (raza
afroamericana, nivel socioeconómico bajo)
- 35 años o más
- Factores de antecedentes personales (p. ej., bajo peso
al nacer o pequeño para la edad gestacional, resultado
adverso previo del embarazo, intervalo de embarazo de
más de 10 años)
Bajo - Parto anterior sin complicaciones a término No recomiendo aspirina en dosis bajas
* Incluye solo factores de riesgo que se pueden obtener de la historia clínica del paciente. Las medidas clínicas, como la ecografía Doppler de la
arteria uterina, no están incluidas.
†Factoresde riesgo únicos que se asocian consistentemente con el mayor riesgo de preeclampsia. La tasa de incidencia de preeclampsia sería
de aproximadamente 8% o más en una mujer embarazada con uno o más de estos factores de riesgo.
zLos médicos pueden utilizar una combinación de múltiples factores de riesgo moderado para identificar a las mujeres con alto riesgo de preeclampsia. Estos factores
de riesgo se asocian de forma independiente con un riesgo moderado de preeclampsia, algunos de forma más consistente que otros.
§Los factores de riesgo moderado varían en su asociación con un mayor riesgo de preeclampsia.
Modificado de LeFevre, ML. Grupo de trabajo de servicios preventivos de EE. UU. Uso de aspirina en dosis bajas para la prevención de la morbilidad y la
mortalidad por preeclampsia: Declaración de recomendación del Grupo de trabajo de servicios preventivos de EE. UU. Ann Intern Med 2014;161(11):819–
26.
En el ensayo HYPITAT, las mujeres con hipertensión gestacional eclampsia. La frecuencia de estas pruebas puede
y preeclampsia sin características graves después de las 36 modificarse según los hallazgos clínicos y los síntomas del
semanas de gestación fueron asignadas a manejo expectante o paciente. Tras la documentación inicial de proteinuria y el
inducción del trabajo de parto. La última opción se asoció con establecimiento del diagnóstico de preeclampsia, ya no son
una reducción significativa en un compuesto de resultado necesarias cuantificaciones adicionales de proteinuria.
materno adverso que incluye preeclampsia grave de nueva Aunque se espera que la cantidad de proteinuria aumente
aparición, síndrome HELLP, eclampsia, edema pulmonar o con el tiempo con el manejo expectante, este cambio no
desprendimiento de placenta (RR, 0,71; IC 95 %, 0,59–0,86) (107) . predice el resultado perinatal y no debe influir en el manejo
Además, los autores no informaron diferencias en las tasas de de la preeclampsia (108, 109). Se debe aconsejar a las
complicaciones neonatales o parto por cesárea (107). mujeres que informen de inmediato cualquier síntoma
persistente, preocupante o inusual. En mujeres con
El seguimiento continuo de las mujeres con hipertensión gestacional hipertensión gestacional sin características severas, cuando
o preeclampsia sin características graves consiste en ultrasonografías hay progresión a preeclampsia con características severas,
seriadas para determinar el crecimiento fetal, pruebas semanales antes esta progresión suele tomar de 1 a 3 semanas después del
del parto, seguimiento estrecho de la presión arterial y pruebas de diagnóstico, mientras que en mujeres con preeclampsia sin
laboratorio semanales para determinar el embarazo. características severas, la progresión a preeclampsia severa
e244Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
la preeclampsia podría ocurrir en cuestión de días (72). La El manejo expectante de la preeclampsia con características
hipertensión gestacional y la preeclampsia son factores de riesgo graves antes de las 34 0/7 semanas de gestación se basa en
conocidos de muerte fetal y están indicadas las pruebas prenatales. criterios estrictos de selección de las candidatas apropiadas y se
Sin embargo, existen datos limitados o nulos con respecto a cuándo logra mejor en un entorno con recursos apropiados para la
comenzar la prueba, la frecuencia de la prueba y qué prueba usar. En atención materna y neonatal ( ). Debido a que el manejo 116
mujeres con hipertensión gestacional o preeclampsia sin expectante está destinado a brindar un beneficio neonatal a
características graves a las 37 0/7 semanas de gestación o más, se expensas del riesgo materno, no se recomienda el manejo
recomienda el parto en lugar del manejo expectante al momento del expectante cuando no se anticipa la supervivencia neonatal.
diagnóstico. Durante el manejo expectante, se recomienda el parto en
La preeclampsia con características graves puede provocar cualquier momento en caso de deterioro de la condición
complicaciones agudas y a largo plazo para la mujer y su recién materna o fetal, que puede incluir algunos de los criterios del
nacido. Las complicaciones maternas incluyen edema pulmonar, Cuadro 4. Las indicaciones para el parto acelerado
infarto de miocardio, accidente cerebrovascular, síndrome de independientemente de la edad gestacional después de la
dificultad respiratoria aguda, coagulopatía, insuficiencia renal y estabilización materna se describen en el Cuadro 4 (115 ).
lesión retiniana. Es más probable que estas complicaciones Si el parto está indicado antes de las 34 0/7 semanas de
ocurran en presencia de trastornos médicos preexistentes. El gestación, se recomienda la administración de corticoides para la
curso clínico de la preeclampsia con características graves se maduración pulmonar fetal (115); sin embargo, no siempre es
caracteriza por un deterioro progresivo de la condición materna aconsejable retrasar el parto para una exposición óptima a los
y fetal. Por lo tanto, se recomienda el parto cuando se corticosteroides. El deterioro materno o fetal puede impedir la
diagnostica hipertensión gestacional o preeclampsia con finalización del ciclo de tratamiento con esteroides. Anteriormente, la
características graves (Cuadro 3) a las 34 0/7 semanas de restricción del crecimiento fetal se consideraba una indicación para el
gestación o más, después de la estabilización materna o con parto. En el marco de parámetros fetales normales (p. ej., volumen
rotura de membranas durante el parto o antes del parto. El de líquido amniótico, hallazgos Doppler, pruebas fetales prenatales),
parto no debe retrasarse por la administración de esteroides en la continuación del manejo expectante puede ser razonable en
el período prematuro tardío. ausencia de otros criterios maternos y fetales mencionados
En mujeres con preeclampsia con características graves a anteriormente.
menos de 34 0/7 semanas de gestación, con condición materna y
fetal estable, se puede considerar el manejo expectante. Dos ensayos
Paciente hospitalizado versus
controlados aleatorizados de parto versus manejo expectante de la
preeclampsia prematura con características graves demostraron que
Manejo ambulatorio
el manejo expectante se asocia con una mayor edad gestacional al El manejo ambulatorio en el hogar es una opción solo para
momento del parto y mejores resultados neonatales (110, 111). Estas mujeres con hipertensión gestacional o preeclampsia sin
observaciones fueron reiteradas por una revisión sistemática características graves y requiere evaluación fetal y materna
Cochrane (112). Los limitados datos aleatorios disponibles son frecuente. La hospitalización es apropiada para mujeres con
consistentes con la evidencia observacional que sugiere que el rasgos severos y para mujeres en quienes la adherencia a
manejo expectante de la preeclampsia temprana con características controles frecuentes es una preocupación. Debido a que la
graves prolonga el embarazo de 1 a 2 semanas, tiene un riesgo evaluación de la presión arterial es esencial para esta condición
materno bajo y mejora los resultados neonatales (113). Por el clínica, se alienta a los proveedores de atención médica a seguir
contrario, en un ensayo controlado aleatorio multicéntrico en las recomendaciones de los organismos reguladores con
América Latina, los autores no encontraron ningún beneficio respecto a la técnica adecuada para medir la presión arterial.
neonatal con el manejo expectante de la preeclampsia con Tener un manguito de presión arterial demasiado pequeño o
características graves desde las 28 semanas hasta las 34 semanas de demasiado grande puede dar lugar a evaluaciones erróneas.
gestación (114). Estos diferentes resultados pueden reflejar las Para reducir las lecturas inexactas, se debe usar un manguito de
limitaciones de los cuidados intensivos neonatales en entornos de tamaño adecuado (longitud 1,5 veces la circunferencia superior
bajos recursos. del brazo o un manguito con una vejiga que rodee el 80 % o más
Embarcarse en un curso de manejo expectante requiere del brazo). El nivel de presión arterial debe tomarse con un
el cumplimiento de los principios de toma de decisiones manguito de tamaño adecuado con el paciente en posición
compartida con discusiones sobre riesgos y beneficios para vertical después de un período de descanso de 10 minutos o
la madre y el feto, recursos apropiados (niveles de atención) más. Para los pacientes en el hospital, la presión arterial puede
y vigilancia vigilante continua. Es necesaria una estrecha tomarse con el paciente sentado o en posición recostada lateral
vigilancia clínica materna y fetal, y se deben realizar pruebas izquierda con el brazo del paciente al nivel del corazón (117). El
de laboratorio (hemograma completo que incluya plaquetas, paciente no debe consumir tabaco ni cafeína durante los 30
enzimas hepáticas y creatinina sérica) en serie (115). minutos anteriores a la medición.
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae245
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
gestación y evaluación del volumen de líquido amniótico al menos
una vez por semana. Además, se recomienda una prueba prenatal
Recuadro 4. Condiciones que excluyen el embarazo
una o dos veces por semana para pacientes con hipertensión
administración
gestacional o preeclampsia sin características graves.
Materno La evaluación materna consiste principalmente en la evaluación
frecuente del desarrollo o empeoramiento de la preeclampsia. En
C Presión arterial de rango severo no controlada
(presión arterial sistólica persistente de 160 mm Hg mujeres con hipertensión gestacional o preeclampsia sin
o más o presión arterial diastólica de 110 mm Hg o características graves, se recomienda una evaluación semanal del
más que no responde a la medicación recuento de plaquetas, la creatinina sérica y los niveles de enzimas
antihipertensiva) hepáticas. Además, para mujeres con hipertensión gestacional, se
C Dolores de cabeza persistentes, refractarios al tratamiento recomienda una evaluación semanal de proteinuria. Sin embargo,
C Dolor epigástrico o dolor superior derecho que no responde a estas pruebas deben repetirse antes si la progresión de la
los analgésicos repetidos
enfermedad es una preocupación. Además, se debe preguntar a las
C Alteraciones visuales, motoras deficitarias o alteradas mujeres acerca de los síntomas de preeclampsia con características
sensorio
graves (p. ej., dolores de cabeza intensos, cambios visuales, dolor
C Carrera
epigástrico y dificultad para respirar). Las mediciones de la presión
C Infarto de miocardio arterial y la evaluación de los síntomas se recomiendan en serie,
C síndrome HELLP usando una combinación de enfoques en la clínica y ambulatorios,
C Disfunción renal nueva o que empeora (creatinina con al menos una visita por semana en la clínica.
sérica superior a 1,1 mg/dl o el doble del valor inicial)
Edema pulmonar
Manejo Intraparto
C
C Eclampsia
Además del manejo adecuado del trabajo de parto y el parto, los dos
CSospecha de desprendimiento prematuro de placenta o vaginal
objetivos principales del manejo de las mujeres con preeclampsia
sangrado en ausencia de placenta previa
durante el trabajo de parto y el parto son 1) la prevención de las
Fetal convulsiones y 2) el control de la hipertensión.
C Pruebas fetales anormales
C Muerte fetal Profilaxis de convulsiones
C Feto sin expectativa de supervivencia en el momento La prevención de la eclampsia se basa empíricamente en el
del diagnóstico materno (p. ej., anomalía letal, concepto de parto oportuno, como se ha comentado
prematuridad extrema) anteriormente, una vez diagnosticada la preeclampsia. Un
C Flujo diastólico final inverso persistente en el importante cuerpo de evidencia atestigua la eficacia del sulfato
arteria umbilical de magnesio para prevenir las convulsiones en mujeres con
Abreviatura: HELLP, hemólisis, enzimas hepáticas elevadas y preeclampsia con características graves y eclampsia. En el
recuento bajo de plaquetas. estudio Magpie, un ensayo aleatorizado controlado con placebo
En algunos casos, se puede considerar un curso de esteroides
con 10 110 participantes (dos tercios de países en desarrollo), la
prenatales según la edad gestacional y la gravedad de la
enfermedad de la madre. tasa de convulsiones se redujo en general en más de la mitad
Datos de Balogun OA, Sibai BM. Consejería, manejo y con este tratamiento. Es interesante notar que la reducción en la
resultado en mujeres con preeclampsia severa a las 23 a
tasa de eclampsia no fue estadísticamente significativa en el
28 semanas de gestación. Clin Obstet Gynecol
2017;60:183–9. subconjunto de mujeres inscritas en países de altos recursos en
el mundo occidental (RR, 0,67; IC 95 %, 0,19–2,37) (44). En una
revisión sistemática posterior que incluyó el estudio Magpie y
porque estos agentes pueden conducir temporalmente a un aumento de otros cinco estudios, sulfato de magnesio en comparación con
la presión arterial (118). placebo redujo a más de la mitad el riesgo de eclampsia (RR,
Si se selecciona el manejo domiciliario, se requieren 0,41; IC 95 %, 0,29–0,58), redujo el riesgo de desprendimiento de
evaluaciones fetales y maternas frecuentes. Ningún ensayo placenta (RR, 0,64; IC 95 %, 0,50–0,83) y redujo el riesgo de
aleatorio ha determinado las mejores pruebas para la evaluación mortalidad materna, aunque no significativamente (RR, 0,54; IC
fetal o materna. Entre las mujeres con hipertensión gestacional 95 %, 0,26–1,10). No hubo diferencias en la morbilidad materna
o preeclampsia sin características graves, se recomienda un ni en la mortalidad perinatal. Una cuarta parte de las mujeres
manejo expectante hasta las 37 0/7 semanas de gestación, informaron efectos adversos con el sulfato de magnesio,
durante las cuales se recomienda una evaluación fetal y materna principalmente sofocos, y la tasa de parto por cesárea aumentó
frecuente. El monitoreo fetal consiste en ultrasonografía para en un 5 % cuando se usó sulfato de magnesio (119).
determinar el crecimiento fetal cada 3 a 4 semanas de
e246Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
No hay consenso sobre el uso profiláctico de sulfato de No se ha establecido su eficacia en la prevención de la eclampsia. Las
magnesio para la prevención de convulsiones en mujeres convulsiones ocurren incluso con magnesio a un nivel terapéutico,
con hipertensión gestacional o preeclampsia sin mientras que varios ensayos que utilizaron tasas de infusión de 1 g/
características graves. Dos pequeños ensayos aleatorios hora, frecuentemente asociadas con niveles de magnesio
(total n5357) asignó a mujeres con preeclampsia sin subterapéuticos, pudieron reducir significativamente la tasa de
características graves a placebo o sulfato de magnesio y no eclampsia o convulsiones recurrentes (44, 130). Otros aspectos
informó casos de eclampsia entre las mujeres asignadas a complicados son que los niveles constantes de magnesio se alcanzan
placebo ni diferencias significativas en la proporción de más lentamente durante el período anterior al parto que durante el
mujeres que progresaron a preeclampsia grave (120, 121). período posparto. Un mayor volumen de distribución y un IMC más
Sin embargo, dado el pequeño tamaño de la muestra, los alto también afectan la dosis y la duración necesarias para alcanzar
resultados de estos estudios no pueden utilizarse como guía niveles circulantes adecuados. Se ha informado en pacientes con un
clínica (122, 123). IMC alto (especialmente superior a 35) que el nivel de magnesio
La tasa de convulsiones en preeclampsia con antes del parto puede seguir siendo subterapéutico hasta 18 horas
características graves sin profilaxis con sulfato de magnesio después del inicio de la infusión cuando se administra una dosis de
es cuatro veces mayor que en aquellas sin características carga intravenosa de 4,5 g seguida de 1. se utilizan 8 g/hora (131). Sin
graves (4 en 200 versus 1 en 200). Se ha calculado que 129 embargo, las velocidades de infusión superiores a 2 g/hora se han
mujeres necesitan ser tratadas para prevenir un caso de asociado con una mayor mortalidad perinatal en una revisión
eclampsia en casos asintomáticos, mientras que en casos sistemática de estudios aleatorizados de sulfato de magnesio
sintomáticos (cefalea intensa, visión borrosa, fotofobia, utilizado para la tocólisis (132). Estos datos se pueden considerar
hiperreflexia, dolor epigástrico), el número necesario a como apoyo para el régimen generalmente preferido en los Estados
tratar es de 36 (124) . La evidencia con respecto a la relación Unidos (administración intravenosa [IV] de una dosis de carga de 4 a
beneficio-riesgo de la profilaxis con sulfato de magnesio 6 g durante 20 a 30 minutos, seguida de una dosis de mantenimiento
respalda menos el uso de rutina en la preeclampsia sin de 1 a 2 g/hora). Para las mujeres que requieren un parto por
características graves (122). La decisión clínica de utilizar cesárea (antes del inicio del trabajo de parto), lo ideal es que la
sulfato de magnesio para la profilaxis de convulsiones en infusión comience antes de la cirugía y continúe durante la cirugía,
pacientes con preeclampsia sin características graves debe así como durante las 24 horas posteriores. Para las mujeres que dan
ser determinada por el médico o la institución, teniendo en a luz por vía vaginal, la infusión debe continuar durante 24 horas
cuenta los valores o preferencias de la paciente. y la después del parto. En caso de dificultades para establecer el acceso
compensación riesgo-beneficio única de cada estrategia. venoso, el sulfato de magnesio se puede administrar por inyección
Aunque la relación beneficio-riesgo para la profilaxis de intramuscular (IM), 10 g inicialmente como dosis de carga (5 g IM en
rutina es menos convincente para pacientes en entornos de cada glúteo), seguida de 5 g cada 4 horas. El medicamento se puede
altos recursos, se recomienda que el sulfato de magnesio se mezclar con 1 mL de solución de xilocaína al 2% porque la
use para la prevención y el tratamiento de las convulsiones administración intramuscular es dolorosa. La tasa de efectos
en mujeres con
conrasgos severos
hipertensión y preeclampsia con
gestacional. adversos también es mayor con la administración intramuscular (44).
rasgos severos o eclampsia (124, 125). Los efectos adversos del sulfato de magnesio (depresión respiratoria
El sulfato de magnesio es más efectivo que la fenitoína, el y paro cardíaco) provienen en gran medida de su acción como
diazepam o la nimodipina (un bloqueador de los canales de relajante del músculo liso. Los reflejos tendinosos profundos se
calcio que se usa en neurología clínica para reducir el pierden a un nivel de magnesio sérico de 9 mg/dL (7 mEq/L), se
vasoespasmo cerebral) para reducir la eclampsia y debe produce depresión respiratoria a 12 mg/dL (10 mEq/L) y paro
considerarse el fármaco de elección en la prevención de la cardíaco a 30 mg/dL (25 mEq/L). ). En consecuencia, siempre que
eclampsia en los períodos intraparto y posparto. 119, 126, 127). existan reflejos tendinosos profundos, se evita una toxicidad más
Las benzodiazepinas y la fenitoína se justifican solo en el grave. (Tabla 2) Debido a que el sulfato de magnesio se excreta casi
contexto del tratamiento antiepiléptico o cuando el sulfato de exclusivamente en la orina, la medición de la producción de orina
magnesio está contraindicado o no disponible (miastenia grave, debe ser parte del seguimiento clínico. además de monitoreo del
hipocalcemia, insuficiencia renal moderada a grave, isquemia estado respiratorio y reflejos tendinosos. Si la función renal está
cardíaca, bloqueo cardíaco o miocarditis). alterada, los niveles séricos de magnesio aumentarán rápidamente,
Todavía hay escasos datos sobre la dosis ideal de lo que pone al paciente en riesgo de sufrir efectos adversos
sulfato de magnesio. Incluso el rango terapéutico de 4,8 a significativos. En pacientes con insuficiencia renal leve (creatinina
9,6 mg/dL (4 a 8 mEq/L) citado en la literatura es sérica de 1,0 a 1,5 mg/dl) u oliguria (menos de 30 ml de diuresis por
cuestionable (128, 129). Aunque existe una relación entre la hora durante más de 4 horas), la dosis de carga de 4 a 6 g debe ir
toxicidad y la concentración plasmática de magnesio, con seguida de
velocidades de infusión más altas que aumentan el potencial
de toxicidad, la concentración precisa de magnesio
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae247
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
Tabla 2.Concentración de magnesio sérico las mujeres no encontraron diferencias significativas en cuanto a
y toxicidades eficacia o seguridad entre hidralazina y labetalol o entre
hidralazina y bloqueadores de los canales de calcio (135). Por lo
Concentración de magnesio sérico tanto, cualquiera de estos agentes puede usarse para tratar la
136
hipertensión aguda severa en el embarazo (135, ) . Aunque
milimoles por litro mEq/L mg/dL Efecto
inicialmente puede ser necesaria la terapia antihipertensiva
parenteral para el control agudo de la presión arterial, se
2–3.5 4–7 5–9 Gama terapéutica
pueden usar medicamentos orales a medida que se continúa
. 3.5 .7 .9 Pérdida de los reflejos rotulianos
con el manejo expectante. Se han utilizado comúnmente
.5 . 10 . 12 Parálisis respiratoria
labetalol oral y bloqueadores de los canales de calcio. Un
. 12.5 . 25 . 30 Paro cardiaco
enfoque es comenzar un régimen inicial de labetalol a 200 mg
Datos de los regímenes de sulfato de magnesio de Duley L. para
por vía oral cada 12 horas y aumentar la dosis hasta 800 mg por
mujeres con eclampsia: mensajes del ensayo colaborativo de
eclampsia. Br J Obstet Gynaecol 1996;103:103–5yLu JF, Ruiseñor vía oral cada 8 a 12 horas según sea necesario (máximo total de
CH. Sulfato de magnesio en eclampsia y preeclampsia: principios 2400 mg/día). Si la dosis máxima es inadecuada para lograr el
farmacocinéticos. Clin Pharmacokinet 2000;38:305–14.
objetivo de presión arterial deseado, o la dosis está limitada por
un efecto adverso,
una dosis de mantenimiento de sólo 1 g/hora. El uso de una Monitoreo de la progresión de la enfermedad
dosis de carga más baja, como 4 g, puede estar asociado con Debido a que el curso clínico de la hipertensión
niveles subterapéuticos durante al menos 4 horas después gestacional o preeclampsia sin características
de la carga (133). En casos de disfunción renal, se hace graves puede evolucionar durante el trabajo de
necesaria la determinación de laboratorio de los niveles parto, todas las mujeres con hipertensión
séricos de magnesio cada 4 horas. Si el nivel sérico supera gestacional o preeclampsia sin características
los 9,6 mg/dL (8 mEq/L), se debe detener la infusión y se graves que estén en trabajo de parto deben ser
deben determinar los niveles séricos de magnesio a monitoreadas para la detección temprana de
intervalos de 2 horas. La infusión se puede reiniciar a una progresión a enfermedad grave. Esto debe incluir
velocidad más baja cuando el nivel sérico desciende a menos el control de la presión arterial y los síntomas
de 8,4 mg/dL (7 mEq/L) (133). La concentración sérica de durante el trabajo de parto y el parto, así como
magnesio está relacionada con la aparición de efectos inmediatamente después del parto. La terapia con
adversos y toxicidades (ver Tabla 2) (128, 134). Los pacientes sulfato de magnesio debe iniciarse si hay
con riesgo de depresión respiratoria inminente pueden progresión a preeclampsia con características
requerir intubación traqueal y corrección de emergencia con graves. La evidencia con respecto a la relación
solución de gluconato de calcio al 10 %, 10 ml IV durante 3 beneficio-riesgo de la profilaxis con sulfato de
minutos, magnesio respalda menos el uso de rutina en la
preeclampsia sin características graves (122).
Enfoque antihipertensivo: fármacos y
umbrales para el tratamiento Modo de entrega
Los objetivos del tratamiento de la hipertensión grave son El tipo de parto en mujeres con hipertensión gestacional o
prevenir la insuficiencia cardíaca congestiva, la isquemia preeclampsia (con o sin características graves) debe
miocárdica, la lesión o insuficiencia renal y el accidente determinarse por consideraciones obstétricas de rutina. A
cerebrovascular isquémico o hemorrágico. El tratamiento menudo se puede lograr el parto vaginal, pero con la inducción
antihipertensivo debe iniciarse rápidamente para la hipertensión del trabajo de parto en la preeclampsia con características
grave de inicio agudo (presión arterial sistólica de 160 mm Hg o graves, esto es menos probable con la disminución de la edad
más o presión arterial diastólica de 110 mm Hg o más, o ambas) gestacional en el momento del diagnóstico. La probabilidad de
que se confirma como persistente (15 minutos o más). La parto por cesárea antes de las 28 semanas de gestación podría
literatura disponible sugiere que los agentes antihipertensivos llegar al 97 %, y entre las 28 y 32 semanas de gestación al 65 %
deben administrarse dentro de los 30 a 60 minutos. Sin (137–139). Para la hipertensión gestacional o la preeclampsia sin
embargo, se recomienda administrar la terapia antihipertensiva características graves, se prefiere el parto vaginal (137–139). Los
tan pronto como sea razonablemente posible después de que se estudios retrospectivos que compararon la inducción del trabajo
cumplan los criterios de hipertensión grave de inicio agudo. La de parto con el parto por cesárea en mujeres con preeclampsia
hidralazina o labetalol por vía intravenosa y la nifedipina por vía con características graves alejadas del término concluyeron que
oral son los tres agentes más utilizados para este propósito (ver la inducción del trabajo de parto era razonable y no era dañina
Tabla 3). para los bebés con bajo peso al nacer (140, 141).
e248Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
Tabla 3.Agentes antihipertensivos utilizados para el control urgente de la presión arterial en el embarazo
Droga Dosis Comentarios Inicio de acción
Labetalol 10 a 20 mg IV, luego 20 a 80 mg La taquicardia es menos común y tiene 1–2 minutos
cada 10 a 30 minutos hasta una menos efectos adversos.
dosis acumulada máxima de 300
mg; o infusión constante 1-2 mg/
min IV
Evitar en mujeres con asma,
enfermedad miocárdica preexistente,
función cardíaca descompensada y
bloqueo cardíaco y bradicardia.
hidralazina 5 mg IV o IM, luego 5 a 10 mg IV cada Dosis más altas o frecuentes asociadas 10–20 minutos
20 a 40 minutos hasta una dosis con hipotensión materna, dolores de
acumulativa máxima de 20 mg; o cabeza y trazados anormales de la
infusión constante de frecuencia cardíaca fetal; puede ser más
0,5–10 mg/h común que otros agentes.
nifedipino 10–20 mg por vía oral, repetir en 20 Puede observar taquicardia refleja y 5-10 minutos
(liberación inmediata) minutos si es necesario; luego 10 a 20 dolores de cabeza.
mg cada 2 a 6 horas; la dosis diaria
máxima es de 180 mg
Abreviaturas: IM, intramuscular; IV, por vía intravenosa.
individualizado, basado en la probabilidad anticipada de parto aumento de las presiones sistémica e intracraneal durante la
vaginal y en la naturaleza y progresión del estado de la enfermedad intubación y la extubación (145, 146). Sin embargo, la anestesia y
de preeclampsia. la analgesia neuroaxiales están contraindicadas en presencia de
una coagulopatía debido al potencial de complicaciones
Consideraciones de anestesia hemorrágicas (147). La trombocitopenia también aumenta el
Con técnicas mejoradas durante las últimas décadas, la riesgo de hematoma epidural. No hay consenso con respecto al
anestesia regional se ha convertido en la técnica preferida para límite inferior seguro para el recuento de plaquetas y la
las mujeres con preeclampsia con características graves y anestesia neuroaxial. La literatura ofrece solo datos
eclampsia para el trabajo de parto y el parto. Un análisis retrospectivos y limitados para abordar este problema, pero un
secundario de mujeres con preeclampsia con características estudio de cohorte retrospectivo reciente de 84 471 pacientes
graves en un ensayo aleatorizado de dosis bajas de aspirina obstétricas de 19 instituciones combinado con una revisión
informó que la anestesia epidural no se asoció con una mayor sistemática de la literatura médica respalda la afirmación de que
tasa de parto por cesárea, edema pulmonar o insuficiencia renal el riesgo de hematoma epidural por anestésicos neuroaxiales en
(142). Además, en un estudio prospectivo, la incidencia y la una parturienta paciente con un recuento de plaquetas de más
gravedad de la hipotensión no parecieron aumentar con la de 703 109/L es excepcionalmente bajo (menos del 0,2%) (148).
anestesia espinal para el parto por cesárea en mujeres con La extrapolación de estos datos ampliados a recomendaciones
preeclampsia con características graves (n565) en comparación anteriores (149) sugeriría que la anestesia epidural o espinal se
con mujeres sin preeclampsia (143). considera aceptable, y el riesgo de hematoma epidural es
Cuando se comparó el uso de anestesia raquídea o epidural excepcionalmente bajo, en pacientes con recuentos de
en mujeres con preeclampsia con características graves en un plaquetas de 70 3109/L o más, siempre que el nivel de plaquetas
ensayo aleatorizado (144), la incidencia de hipotensión fue sea estable, no haya otra coagulopatía adquirida o congénita, la
mayor en el grupo raquídeo (51 % frente a 23 %), pero se trató función plaquetaria sea normal y el paciente no esté en
fácilmente y fue de corta duración. (menos de 1 minuto). La tratamiento antiplaquetario o anticoagulante (148, 149).
anestesia general conlleva más riesgo para las mujeres El sulfato de magnesio tiene importantes implicaciones
embarazadas que la anestesia regional debido al riesgo de anestésicas porque prolonga la duración de los relajantes
aspiración, intubación fallida debido a edema faringolaríngeo y musculares no despolarizantes. Sin embargo, las mujeres
accidente cerebrovascular secundario a con preeclampsia que requieren parto por cesárea deben
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae249
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
continuar la infusión de sulfato de magnesio durante el presión, requerimientos de antihipertensivos u otros
parto. Esta recomendación se basa en la observación de que eventos adversos para pacientes manejadas con AINE en
la vida media del sulfato de magnesio es de 5 horas y que la el puerperio (157, ) . 158
interrupción de la infusión de sulfato de magnesio antes del
parto por cesárea solo reduciría mínimamente la <¿Cuál es el tratamiento óptimo para la eclampsia?
concentración de magnesio en el momento del parto y Los pasos iniciales en el manejo de una mujer con eclampsia son
posiblemente aumentaría el riesgo de convulsiones (150). medidas básicas de apoyo como pedir ayuda, prevención de
Las mujeres con preeclampsia con características graves que lesiones maternas, colocación en posición de decúbito lateral,
se someten a un parto por cesárea siguen teniendo riesgo prevención de aspiración, administración de oxígeno y
de desarrollar eclampsia. La inducción de la anestesia monitoreo de los signos vitales, incluida la saturación de
general y el estrés del parto pueden incluso reducir el oxígeno. Sólo posteriormente se dirige la atención a la
umbral convulsivo y aumentar la probabilidad de eclampsia administración de sulfato de magnesio. La mayoría de las
en el posparto inmediato si se detiene la infusión de sulfato convulsiones eclámpticas son autolimitadas. El sulfato de
de magnesio durante el parto. magnesio no es necesario para detener la convulsión pero sí
para prevenir convulsiones recurrentes.
Hipertensión posparto y dolor Durante las convulsiones eclámpticas, suele haber
de cabeza posparto desaceleraciones prolongadas de la frecuencia cardíaca fetal, incluso
La hipertensión posparto y la preeclampsia son hipertensión bradicardia fetal y, a veces, un aumento de la contractilidad uterina y
persistente o exacerbada en mujeres con trastornos hipertensivos del tono basal. Después de una convulsión, debido a la hipoxia e
previos del embarazo o una afección de nueva aparición. Es hipercapnia maternas, el trazado de la frecuencia cardíaca fetal
importante aumentar la conciencia entre los proveedores de puede mostrar desaceleraciones recurrentes, taquicardia y
atención médica y capacitar a las pacientes para que busquen variabilidad reducida. Sin embargo, solo después de la estabilización
atención médica si se observan síntomas que preceden a la hemodinámica materna se debe proceder con el parto. Además, la
eclampsia, la encefalopatía hipertensiva, el edema pulmonar o el reanimación materna suele ir seguida de la normalización del
accidente cerebrovascular en el período posparto. La mayoría de las trazado fetal.
mujeres que presentan eclampsia y accidente cerebrovascular en el Las revisiones Cochrane, que incluyen datos provenientes
período posparto tienen estos síntomas durante horas o días antes de países en desarrollo, indican una reducción significativa de
de la presentación (151–154). Algunos medicamentos y sustancias las convulsiones recurrentes y la mortalidad materna
comunes utilizados en el período posparto pueden agravar relacionada con la eclampsia con el uso de sulfato de magnesio.
potencialmente la hipertensión a través de tres mecanismos El sulfato de magnesio administrado por vía intramuscular o
principales: retención de volumen, activación simpaticomimética y intravenosa es superior a la fenitoína, el diazepam o los cócteles
vasoconstricción directa. De particular interés son los medicamentos líticos (generalmente clorpromazina, prometazina y petidina) y
antiinflamatorios no esteroideos (AINE), que se prescriben con también se asocia con una menor morbilidad materna y
frecuencia como analgésicos posparto. Estos medicamentos neonatal (126, 159, 160) . Por lo tanto, estos datos respaldan la
disminuyen las prostaglandinas, lo que provoca una falta de uso de sulfato de magnesio como fármaco de elección para
vasodilatación y una mayor retención de sodio. Los medicamentos prevenir las convulsiones recurrentes en mujeres con eclampsia.
antiinflamatorios no esteroideos deben seguir utilizándose En los casos raros de un paciente extremadamente agitado, se
preferentemente sobre los analgésicos opioides; sin embargo, las puede usar clonazepam 1 mg, diazepam 10 mg o midazolam IV
mujeres con hipertensión crónica teóricamente pueden requerir una para la sedación para facilitar la colocación de las vías IV y el
intensificación del control de la presión arterial y ajustes del régimen catéter de Foley, y la recolección de muestras de sangre. Estos
cuando toman estos medicamentos. En general, los datos respaldan medicamentos deben usarse con precaución y solo si es
el uso seguro de AINE en pacientes posparto con problemas de absolutamente necesario porque inhiben los reflejos laríngeos,
presión arterial. En un ensayo aleatorizado que comparó el uso de lo que aumenta el riesgo de aspiración y también pueden
ibuprofeno con acetaminofeno en pacientes posparto con deprimir los centros respiratorios centrales y provocar apnea.
preeclampsia con características graves, el ibuprofeno no prolongó la Las mujeres con eclampsia deben dar a luz en el momento
duración de la presión arterial en el rango grave (155). En una oportuno. Sin embargo, la eclampsia por sí sola no es una
cohorte de 399 pacientes con preeclampsia con características indicación para el parto por cesárea. Una vez que se estabiliza a
graves, no hubo asociación del uso de AINE con elevaciones de la la paciente, el método de parto debe depender, en parte, de
presión arterial posparto (156). Además, otro estudio de cohorte de factores como la edad gestacional, la presentación fetal y los
pacientes posparto que tomaban magnesio para la profilaxis de las hallazgos del examen cervical. Se puede anticipar una alta tasa
convulsiones por preeclampsia no mostró diferencias en la sangre de fracaso con la inducción o estimulación en embarazos de
menos de 30 semanas de gestación si el
e250Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
la paciente no está en trabajo de parto activo y la puntuación de Bishop es En el síndrome HELLP se requiere un seguimiento muy estrecho
desfavorable. En estos casos, puede ser preferible optar por la cesárea sin hasta el parto y en el período posparto, con pruebas de laboratorio al
más dilación. Sin embargo, a las pacientes que progresan adecuadamente menos a intervalos de 12 horas. Los niveles de aspartato aminotransferasa
en el trabajo de parto se les podría permitir continuar el trabajo de parto superiores a 2000 UI/L o LDH superiores a 3000 UI/L sugieren un mayor
incluso después de una convulsión eclámpsica. riesgo de mortalidad. En la historia natural del síndrome HELLP existe una
Se ha propuesto que cuando reaparecen las convulsiones, se relación inversa entre las tendencias en los valores de plaquetas y el nivel
pueden administrar de 2 a 4 gramos más de sulfato de magnesio por de enzimas hepáticas. Durante la pendiente de agravamiento en la
vía intravenosa durante 5 minutos (130). En casos refractarios al evolución de la enfermedad, el recuento de plaquetas suele disminuir a
sulfato de magnesio (todavía con convulsiones 20 minutos después una tasa promedio de aproximadamente un 40% por día, mientras que los
del bolo o más de dos recurrencias), un proveedor de atención valores de enzimas hepáticas tienden a aumentar. El conteo de plaquetas
médica puede usar amobarbital sódico (250 mg IV en 3 minutos), más bajo observado ocurre en un promedio de 23 horas después del
tiopental o fenitoína (1250 mg IV a una tasa de 50 mg/minuto). La parto. La enfermedad puede alcanzar una intensidad máxima durante los
intubación endotraqueal y la ventilación asistida en la unidad de primeros 2 días después del parto, incluida una tendencia a la baja en el
cuidados intensivos son apropiadas en estas circunstancias. También hematocrito. Si el recuento de plaquetas continúa descendiendo y las
se deben considerar las imágenes de la cabeza porque la mayoría de enzimas hepáticas aumentan después de 4 días después del parto, se
los casos refractarios a la terapia con sulfato de magnesio pueden debe reevaluar la validez del diagnóstico inicial del síndrome HELLP. Solo
tener hallazgos anormales en las imágenes del cerebro ( ). con atención de apoyo, el 90 % de los pacientes con síndrome HELLP
161 tendrán un recuento de plaquetas superior a 100
, 000 3109/L e invertido
<¿Cuál es el manejo de las complicaciones agudas? tendencia (disminución) en los valores de las enzimas hepáticas dentro de los 7 días
ciones para la preeclampsia con HELLP? posteriores al parto. No es raro que se produzca un fenómeno de rebote en el recuento
de plaquetas alcanzando valores de 400 , 000 –871, 000 3109/L
El curso clínico del síndrome HELLP a menudo se caracteriza por
( 164
) . Las mujeres con síndrome HELLP también tienen mayor
un deterioro progresivo y, a veces, repentino de la condición
riesgo de edema pulmonar, síndrome de dificultad respiratoria
materna y fetal. Teniendo en cuenta la gravedad de esta entidad,
aguda e insuficiencia renal 165
( ).
con tasas elevadas de morbilidad y mortalidad materna, muchos
autores han concluido que las mujeres con síndrome HELLP <¿Cuáles son los riesgos de cardiovascu-
deben parir independientemente de su edad gestacional. lar enfermedad entre las mujeres con trastornos
Debido a que el manejo de pacientes con síndrome HELLP hipertensivos del embarazo y ¿existen estrategias de
requiere la disponibilidad de unidades de cuidados intensivos
prevención que modifiquen este riesgo?
obstétricos y neonatales y personal con experiencia especial, las
pacientes con síndrome HELLP que están lejos del término Las mujeres con antecedentes de preeclampsia continúan teniendo un
deben recibir atención en un centro de atención terciaria ( , ) . riesgo elevado de enfermedad cardiovascular en los años siguientes.
116 162 Varias revisiones sistemáticas y metanálisis han relacionado la
Se ha planteado la hipótesis de que los efectos preeclampsia con un mayor riesgo de enfermedad cardiovascular
antiinflamatorios e inmunosupresores de los corticosteroides (hipertensión, infarto de miocardio, insuficiencia cardíaca congestiva),
pueden modificar algunas de las características proinflamatorias eventos cerebrovasculares (accidente cerebrovascular), enfermedad
de la preeclampsia con características graves y afectar arterial periférica y mortalidad cardiovascular más adelante en la vida, con
favorablemente el curso clínico. Se han realizado varios ensayos una duplicación estimada de probabilidades en comparación con las
controlados aleatorios de tratamiento con dosis altas de 166–168
mujeres no afectadas por la preeclampsia ( ) . Meta-regresión
corticosteroides para la estabilización del síndrome HELLP antes El análisis revela una relación graduada entre la gravedad de
o después del parto. El uso de corticoides en el tratamiento del la preeclampsia o la eclampsia y el riesgo de enfermedad
síndrome HELLP en comparación con placebo o ningún cardíaca (leve: RR, 2,00; IC 95 %, 1,83–2,19; moderado: RR,
tratamiento se revisó en una revisión sistemática de la base de 2,99; IC 95 %, 2,51–3,58; grave: RR , 5,36, IC 95 %, 3,96–7,27,
datos Cochrane, que incluyó 11 ensayos aleatorios (550 mujeres) PAGS,.0001) (169). El riesgo es aún mayor (4 a 8 veces el riesgo de las
( ) . No hubo163
diferencia en el riesgo de muerte materna, mujeres con embarazos normales) en mujeres con preeclampsia
morbilidad materna grave o muerte perinatal o infantil. El único recurrente ( ) y mujeres170
con preeclampsia de inicio temprano o
efecto del tratamiento sobre los resultados individuales fue un preeclampsia que requiere parto prematuro ( ). Evidencia más 171
mejor recuento de plaquetas (diferencia de medias reciente sugiere que todas las condiciones hipertensivas en el
estandarizada [DME] 0,67; IC del 95 %, 0,2421.10). Los autores embarazo están asociadas con enfermedades cardiovasculares
concluyeron que la evidencia es insuficiente para apoyar el uso posteriores con una tasa de aproximadamente el doble de
de corticosteroides para atenuar el proceso de la enfermedad en enfermedad cardiovascular incidente y una tasa cinco veces mayor
el síndrome HELLP ( ). 163 de hipertensión (172
).
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae251
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
Los mecanismos que explican un mayor riesgo de <En mujeres con hipertensión gestacional o pre-
enfermedad cardiovascular en mujeres con antecedentes de eclampsia sin características graves a las 37 0/7 semanas de
preeclampsia aún no se comprenden bien, pero la disfunción gestación o más, se recomienda el parto en lugar del
endotelial, que se ha relacionado con la aterosclerosis, persiste manejo expectante al momento del diagnóstico.
en mujeres con antecedentes de preeclampsia muchos años <El sulfato de magnesio debe usarse para la prevención.
después de un embarazo afectado. ) . Un173
estudio de factores de y tratamiento de convulsiones en mujeres con
riesgo cardiovascular presentes antes y después del embarazo hipertensión gestacional y preeclampsia con rasgos
sugirió que casi la mitad del riesgo elevado de hipertensión severos o eclampsia.
futura después de la preeclampsia puede explicarse por factores
<Los medicamentos antiinflamatorios no esteroideos deben
174
de riesgo previos al embarazo ( ). Sin embargo, es posible que el
siguen utilizándose preferentemente sobre los analgésicos
estrés sufrido por el sistema cardiovascular durante la gestación
opioides. Las pacientes posparto que recibieron magnesio
desencadene una respuesta biológica que de otro modo no
para la profilaxis de convulsiones por preeclampsia no
habría ocurrido a pesar de cualquier predisposición genética o
mostraron diferencias en la presión arterial, los requisitos
172
factores de riesgo ( ) . Aún no está claro si los cambios
antihipertensivos u otros eventos adversos para las
cardiovasculares asociados con la preeclampsia durante el
pacientes tratadas con AINE en el período posparto.
embarazo provocan una remodelación cardiovascular que
aumenta el riesgo de enfermedad cardiovascular más adelante Las siguientes recomendaciones se basan en evidencia
en la vida o si la preeclampsia es una manifestación de un mayor científica limitada o inconsistente (Nivel B):
riesgo subyacente de enfermedad cardiovascular (por ejemplo,
<Se recomienda el parto cuando la hipertensión gestacional
un factor de riesgo genético-ambiental común). (s) interacción
La lesión o preeclampsia con características graves se
[como hiperlipidemia, obesidad, diabetes mellitus o enfermedad
diagnostica a las 34 0/7 semanas de gestación o más, después
renal] que predispone a las mujeres a desarrollar preeclampsia
de la estabilización materna o con rotura de membranas durante
durante el embarazo y enfermedades cardiovasculares más
el parto o antes del parto. El parto no debe retrasarse por la
175 que deben
adelante en la vida) ( ) . Las estrategias preventivas
administración de esteroides en el período prematuro tardío.
considerar los pacientes y los proveedores de atención médica
pueden justificar un seguimiento más cercano a largo plazo y <El manejo expectante de la preeclampsia con
modificaciones en el estilo de vida para controlar mejor los Las características graves antes de las 34 0/7 semanas de
factores de riesgo de enfermedades cardiovasculares (p. ej., gestación se basan en criterios estrictos de selección de los
lograr un peso saludable, ejercicio, dieta, dejar de fumar), candidatos apropiados y se logran mejor en un entorno con
recursos apropiados para la atención materna y neonatal.
Debido a que el manejo expectante está destinado a brindar
un beneficio neonatal a expensas del riesgo materno, no se
recomienda el manejo expectante cuando no se anticipa la
Resumen de supervivencia neonatal. Durante el manejo expectante, se
recomienda el parto en cualquier momento en caso de
Recomendaciones deterioro de la condición materna o fetal.
<El tratamiento antihipertensivo debe iniciarse
Las siguientes recomendaciones se basan en evidencia para la hipertensión grave de inicio agudo (presión arterial
científica buena y consistente (Nivel A): sistólica de 160 mm Hg o más o presión arterial diastólica de
110 mm Hg o más, o ambas) que se confirma como
<Las mujeres con cualquiera de los factores de alto riesgo de pre-
persistente (15 minutos o más). La literatura disponible
eclampsia (embarazo previo con preeclampsia, gestación
sugiere que los agentes antihipertensivos deben
multifetal, enfermedad renal, enfermedad autoinmune,
administrarse dentro de los 30 a 60 minutos. Sin embargo,
diabetes mellitus tipo 1 o tipo 2 e hipertensión crónica) y
se recomienda administrar la terapia antihipertensiva tan
aquellas con más de uno de los factores de riesgo moderado
pronto como sea razonablemente posible después de que se
(primer embarazo, edad materna de 35 años o mayores, un
cumplan los criterios de hipertensión grave de inicio agudo.
índice de masa corporal mayor de 30, antecedentes
familiares de preeclampsia, características
sociodemográficas y factores de antecedentes personales)
Las siguientes recomendaciones se basan principalmente en el
deben recibir dosis bajas de aspirina (81 mg/día) para la
consenso y la opinión de expertos (Nivel C):
profilaxis de la preeclampsia, iniciada entre las semanas 12 y
28 de gestación ( óptimamente antes de las 16 semanas de <Se recomienda que las mujeres con embarazo
gestación) y continúa hasta el parto. hipertensión en ausencia de proteinuria son
e252Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
diagnosticados con preeclampsia si presentan cualquiera de las 5. Stevens W, Shih T, Incerti D, Ton TGN, Lee HC, Peneva D, et al.
siguientes características graves: trombocitopenia (recuento de Costos a corto plazo de la preeclampsia para el sistema de
atención médica de los Estados Unidos. Am J Obstet Gynecol
plaquetas inferior a 100 , 000 3109/L); dañado
2017; 217:237–48.e16. (Nivel III)
función hepática indicada por concentraciones sanguíneas
anormalmente elevadas de enzimas hepáticas (hasta el 6. Conde-Agudelo A, Belizan JM. Factores de riesgo de
preeclampsia en una gran cohorte de mujeres
doble del límite superior de la concentración normal); dolor
latinoamericanas y caribeñas. BJOG 2000;107:75–83. (Nivel II-3)
severo persistente en el cuadrante superior derecho o
epigástrico y no explicado por diagnósticos alternativos;
7. Sibai BM, Hauth J, Caritis S, Lindheimer MD,
MacPherson C, Klebanoff M, et al. Trastornos
insuficiencia renal (concentración de creatinina sérica
hipertensivos en gestaciones gemelares versus únicas.
superior a 1,1 mg/dl o una duplicación de la concentración Instituto Nacional de Salud Infantil y Desarrollo
de creatinina sérica en ausencia de otra enfermedad renal); Humano Red de Unidades de Medicina Materno Fetal.
edema pulmonar o dolor de cabeza de nueva aparición que Am J Obstet Gynecol 2000;182: 938–42. (Nivel II-3)
no responde al paracetamol y no se explica por diagnósticos 8. Bartsch E, Medcalf KE, Park AL, Ray JG. Factores de riesgo clínicos
alternativos o alteraciones visuales. para la preeclampsia determinados en el embarazo temprano:
revisión sistemática y metanálisis de grandes estudios de cohortes.
<Mujeres con hipertensión gestacional que presentan
Grupo de Identificación de Alto Riesgo de Preeclampsia. BMJ
con presiones arteriales de rango severo debe manejarse 2016;353:i1753. (Revisión sistemática y metanálisis)
con el mismo enfoque que para las mujeres con
9. Ostlund I, Haglund B, Hanson U. Diabetes gestacional y
preeclampsia severa.
preeclampsia. Eur J Obstet Gynecol Reprod Biol
<Entre las mujeres con hipertensión gestacional o 2004;113:12–6. (Nivel II-3)
preeclampsia sin características severas, se recomienda
10. Alfirevic Z, Roberts D, Martlew V. ¿Qué tan fuerte es la
manejo expectante hasta las 37 0/7 semanas de gestación, asociación entre la trombofilia materna y el resultado
durante las cuales se recomienda evaluación fetal y materna adverso del embarazo? Una revisión sistemática. Eur J
frecuente. La monitorización fetal consiste en Obstet Gynecol Reprod Biol 2002;101:6–14. (Revisión
ultrasonografía para determinar el crecimiento fetal cada 3 sistemática)
o 4 semanas de gestación y evaluación del volumen de 11. Smyth A, Oliveira GH, Lahr BD, Bailey KR, Norby SM, Garovic
líquido amniótico al menos una vez por semana. Además, se VD. Una revisión sistemática y metanálisis de los
resultados del embarazo en pacientes con lupus
recomienda una prueba prenatal una o dos veces por
eritematoso sistémico y nefritis lúpica. Clin J Am Soc
semana para pacientes con hipertensión gestacional o Nephrol 2010;5:2060–8. (Revisión Sistemática y Metanálisis)
preeclampsia sin características graves.
12. Zhang JJ, Ma XX, Hao L, Liu LJ, Lv JC, Zhang H. Una revisión
<La anestesia epidural o espinal se considera aceptable, sistemática y metanálisis de los resultados del embarazo
y el riesgo de hematoma epidural es excepcionalmente bajo, en la ERC y los resultados de la ERC en el embarazo. Clin J
en pacientes con plaquetas 703109/L o más, siempre que el Am Soc Nephrol 2015;10:1964–78. (Revisión sistemática y
nivel de plaquetas sea estable, no haya otra coagulopatía metanálisis)
adquirida o congénita, la función plaquetaria sea normal y el 13. Chesley LC, Cooper DW. Genética de la hipertensión en el embarazo:
paciente no esté en tratamiento antiplaquetario o posible control de un solo gen de la preeclampsia y la eclampsia en
los descendientes de mujeres con eclampsia. hermano
anticoagulante.
J Obstet Gynaecol 1986;93:898–908. (Nivel III)
14. Morgan T, Craven C, Lalouel JM, Ward K. La variante del
Referencias angiotensinógeno Thr235 se asocia con un cambio
fisiológico anormal de las arterias espirales uterinas en la
1. Steegers EA, von Dadelszen P, Duvekot JJ, Pijnenborg R. decidua del primer trimestre. Am J Obstet Gynecol
Preeclampsia. Lancet 2010;376:631–44. (Nivel III) 1999;180:95– 102. (Nivel III)
2. Khan KS, Wojdyla D, Say L, Gülmezoglu AM, Van Look PF. 15. Ward K, Hata A, Jeunemaitre X, Helin C, Nelson L, Namikawa
Análisis de la OMS de las causas de muerte materna: una C, et al. Una variante molecular del angiotensinógeno
revisión sistemática. Lancet 2006;367:1066–74. (Revisión asociada con la preeclampsia. Nat Genet 1993;4:59–61.
(Nivel III)
sistemática)
16. Williams PJ, Broughton Pipkin F. La genética de la
3. Wallis AB, Saftlas AF, Hsia J, Atrash HK. Tendencias seculares
preeclampsia y otros trastornos hipertensivos del
en las tasas de preeclampsia, eclampsia e hipertensión
embarazo. Best Pract Res Clin Obstet Gynaecol
gestacional, Estados Unidos, 1987-2004. Am J Hypertens 2011;25:405–17. (Nivel III)
2008;21:521–6. (Nivel II-3)
17. Homer CS, Brown MA, Mangos G, Davis GK. Preeclampsia
4. Ananth CV, Keyes KM, Wapner RJ. Tasas de preeclampsia en los no proteinúrica: un nuevo indicador de riesgo en mujeres
Estados Unidos, 1980-2010: análisis de edad-período-cohorte. con hipertensión gestacional. J Hypertens 2008;26:295–
BMJ 2013;347:f6564. (Nivel II-3) 302. (Nivel II-3)
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae253
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
18. Barton JR, Riely CA, Adamec TA, Shanklin DR, Khoury AD, 31. Thornton CE, Makris A, Ogle RF, Tooher JM, Hennessy A. Papel
Sibai BM. La condición histopatológica hepática no se de la proteinuria en la definición de preeclampsia: resultados
correlaciona con anomalías de laboratorio en el síndrome clínicos para mujeres y bebés. Clin Exp Pharmacol Physiol
HELLP (hemólisis, enzimas hepáticas elevadas y recuento 2010;37:466–70. (Nivel II-3)
bajo de plaquetas). Am J Obstet Gynecol 1992; 167:1538– 32. Williams D. Complicaciones a largo plazo de la
43. (Nivel III) preeclampsia. Semin Nephrol 2011;31:111–22. (Nivel III)
19. Sperling JD, Dahlke JD, Huber WJ, Sibai BM. El papel del 33. Barton JR, Sibai BM. Diagnóstico y manejo de hemólisis,
dolor de cabeza en la clasificación y manejo de los enzimas hepáticas elevadas y síndrome de plaquetas
trastornos hipertensivos en el embarazo. Obstet Gynecol bajas. Clin Perinatol 2004;31:807–33, vii. (Nivel III)
2015;126: 297–302. (Nivel III)
34. Martin JN Jr, Blake PG, Perry KG Jr, McCaul JF, Hess LW,
20. Thangaratinam S, Gallos ID, Meah N, Usman S, Ismail KM, Khan Martin RW. La historia natural del síndrome HELLP:
KS. ¿Cuán precisos son los síntomas maternos para predecir patrones de progresión y regresión de la enfermedad.
complicaciones inminentes en mujeres con preeclampsia? Am J Obstet Gynecol 1991;164:1500–9; discusión 1509–
Una revisión sistemática y metanálisis. Grupo de revisión TIPPS 13. (Nivel II-3)
(Pruebas de predicción de la gravedad de la preeclampsia).
35. Sibai BM. El síndrome HELLP (hemólisis, enzimas hepáticas
Acta Obstet Gynecol Scand 2011;90:564–73. (Revisión
elevadas y plaquetas bajas): ¿mucho ruido y pocas nueces?
sistemática y metanálisis)
Am J Obstet Gynecol 1990;162:311–6. (Nivel III)
21. Informe del grupo de trabajo sobre presión arterial alta durante el 36. Martin JN Jr, Rinehart BK, May WL, Magann EF, Terrone DA,
embarazo del Programa Nacional de Educación sobre la Presión Blake PG. El espectro de la preeclampsia grave: análisis
Arterial Alta. Am J Obstet Gynecol 2000;183:S1–22. (Nivel III) comparativo según la clasificación del síndrome HELLP
22. von Dadelszen P, Payne B, Li J, Ansermino JM, (hemólisis, niveles elevados de enzimas hepáticas y
Broughton Pipkin F, Cote AM, et al. Predicción de recuento bajo de plaquetas). Am J Obstet Gynecol
resultados maternos adversos en la preeclampsia: 1999;180: 1373–84. (Nivel II-3)
desarrollo y validación del modelo fullPIERS. Grupo de 37. TomsenTR. Síndrome HELLP (hemólisis, enzimas hepáticas
estudio PIERS. Lancet 2011;377:219–27. (Nivel II-2) elevadas y plaquetas bajas) que se presenta como malestar
generalizado. Am J Obstet Gynecol 1995;172:1876–8; discusión
23. Kuo VS, Koumantakis G, Galería ED. Proteinuria y su
1878-1880. (Nivel III)
valoración en el embarazo normal e hipertenso. Am J
Obstet Gynecol 1992;167:723–8. (Nivel II-3) 38. Brown CE, Cunningham FG, Pritchard JA. Convulsiones en
primíparas hipertensas y proteinúricas más de 24 horas
24. Morris RK, Riley RD, Doug M, Deeks JJ, Kilby MD. Precisión diagnóstica después del parto. ¿Eclampsia o alguna otra causa?
de las proporciones de proteína y albúmina urinarias a creatinina J Reprod Med 1987;32:499–503. (Nivel III)
para la detección de proteinuria significativa o resultado adverso
del embarazo en pacientes con sospecha de preeclampsia: revisión 39. Zeeman GG. Complicaciones neurológicas de la preeclampsia.
sistemática y metanálisis. BMJ 2012;345:e4342. (Revisión sistemática Semin Perinatol 2009;33:166–72. (Nivel III)
y metanálisis) 40. Sibai BM. Diagnóstico, prevención y manejo de la
eclampsia. Obstet Gynecol 2005;105:402–10. (Nivel III)
25. Phelan LK, Brown MA, Davis GK, Mangos G. Un estudio
prospectivo del impacto del análisis de orina automatizado con 41. Cooray SD, Edmonds SM, Tong S, Samarasekera SP,
tira reactiva en el diagnóstico de preeclampsia. Hipertensión Whitehead CL. Caracterización de los síntomas
Embarazo 2004;23:135–42. (Nivel II-3) inmediatamente anteriores a la eclampsia. Obstet Gynecol
2011;118: 995–9. (Nivel III)
26. North RA, Taylor RS, Schellenberg JC. Evaluación de una
definición de preeclampsia. Br J Obstet Gynaecol 42. Noraihan MN, Sharda P, Jammal AB. Informe de 50
1999;106:767–73 (Nivel II-2) casos de eclampsia. J Obstet Gynaecol Res
2005;31:302–9. (Nivel III)
27. Bernstein PS, Martin JN Jr, Barton JR, Shields LE, Druzin ML,
43. Belfort MA, Saade GR, Grunewald C, Dildy GA, Abedejos P, Herd
Scavone BM, et al. Asociación Nacional para la Seguridad
JA, et al. Asociación de la presión de perfusión cerebral con
Materna: paquete de consenso sobre la hipertensión grave
dolor de cabeza en mujeres con preeclampsia. Br J Obstet
durante el embarazo y el período posparto. Obstet Gynecol
Gynaecol 1999;106:814–21. (Nivel II-3)
2017;130:347–57. (Nivel III)
44. Altman D, Carroli G, Duley L, Farrell B, Moodley J, Neilson J, et al.
28. Pequeña F, Marrón MA. El manejo de la preeclampsia: lo ¿Las mujeres con preeclampsia y sus bebés se benefician del
que creemos que sabemos. Eur J Obstet Gynecol Reprod sulfato de magnesio? The Magpie Trial: un ensayo aleatorizado
Biol 2012;160:6–12. (Nivel III) controlado con placebo. Grupo de colaboración de ensayo de
29. Sibai BM, Stella CL. Diagnóstico y manejo de la urraca. Lancet 2002;359:1877–90. (Nivel I)
preeclampsia-eclampsia atípica. Am J Obstet Gynecol 45. Coetzee EJ, Dommisse J, Anthony J. Un ensayo
2009; 200:481.e1–7. (Nivel III) controlado aleatorizado de sulfato de magnesio
30. Magee LA, von Dadelszen P, Bohun CM, Rey E, El-Zibdeh M, intravenoso versus placebo en el tratamiento de
Stalker S, et al. Complicaciones perinatales graves de la mujeres con preeclampsia grave. Br J Obstet Gynaecol
hipertensión no proteinúrica: un estudio de cohorte 1998;105:300–3. (Nivel I)
retrospectivo, multicéntrico e internacional. J Obstet 46. Douglas KA, Redman CW. Eclampsia en el Reino
Gynaecol Can 2003;25:372–82. (Nivel II-3) Unido. BMJ 1994;309:1395–400. (Nivel II-3)
e254Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
47. Cunningham FG, Fernández CO, Hernández C. Ceguera como la expresión de tirosina quinasa-1 bajo oxígeno
asociada con preeclampsia y eclampsia. Am J Obstet reducido: una implicación para el desarrollo vascular
Gynecol 1995;172:1291–8. (Nivel III) placentario y la fisiopatología de la preeclampsia.
Endocrinología 2004;145:4838–45. (Nivel III)
48. Hinchey J, Chaves C, Appignani B, Breen J, Pao L, Wang A, et
al. Síndrome de leucoencefalopatía posterior reversible. 62. Nevo O, Soleymanlou N, Wu Y, Xu J, Kingdom J, Many A, et al. El
N Engl J Med 1996;334:494–500. (Nivel III) aumento de la expresión de sFlt-1 en modelos in vivo e in vitro
de hipoxia placentaria humana está mediado por HIF-1.
49. Wagner SJ, Acquah LA, Lindell EP, Craici IM, Wingo MT, Rose CH,
Am J Physiol Regul Integr Comp Physiol 2006;291:R1085–
et al. Síndrome de encefalopatía posterior reversible y
93. (Nivel III)
eclampsia: presionando el caso para un control más agresivo
de la presión arterial. Mayo Clin Proc 2011;86:851–6. (Nivel II-2) 63. Espinoza J. Isquemia uteroplacentaria en la preeclampsia de
inicio temprano y tardío: ¿un papel para el feto? Ultrasonido
Obstet Gynecol 2012;40:373–82. (Nivel III)
50. Singhal AB, Bernstein RA. Angiopatía posparto y otros
síndromes de vasoconstricción cerebral. Neurocrit Care 64. Pritchard JA, Cunningham FG, Pritchard SA. El protocolo del
2005;3:91–7. (Nivel III) Parkland Memorial Hospital para el tratamiento de la
eclampsia: evaluación de 245 casos. Am J Obstet Gynecol 1984;
51. Redman CW, Sargent IL. Últimos avances en la comprensión de
148:951–63. (Nivel III)
la preeclampsia. Ciencia 2005;308:1592–4. (Nivel III)
52. von Dadelszen P, Magee LA, Roberts JM. Subclasificación de 65. Hankins GD, Wendel GD Jr, Cunningham FG, Leveno KJ.
la preeclampsia. Hypertens Embarazo 2003;22:143– 8. Evaluación longitudinal de los cambios hemodinámicos en
(Nivel III) la eclampsia. Am J Obstet Gynecol 1984;150:506–12. (Nivel
III)
53. Dekker GA, Sibai BM. Etiología y patogenia de la
preeclampsia: conceptos actuales. Am J Obstet Gynecol 66. Burrows RF, Kelton JG. Trombocitopenia en el parto:
1998; 179:1359–75. (Nivel III) una encuesta prospectiva de 6715 partos. Am J Obstet
Gynecol 1990;162:731–4. (Nivel II-3)
54. Crocker IP, Cooper S, Ong SC, Baker PN. Diferencias en la
susceptibilidad apoptótica de citotrofoblastos y sincitiotrofoblastos 67. Giles C, Inglis TC. Trombocitopenia y
en embarazo normal a aquellos complicados con preeclampsia y macrotrombocitosis en la hipertensión gestacional. Br J
restricción del crecimiento intrauterino. Obstet Gynaecol 1981;88:1115–9. (Nivel II-3)
Am J Pathol 2003;162:637–43. (Nivel III) 68. Sibai BM, Anderson GD, McCubbin JH. Eclampsia II.
55. Leung DN, Smith SC, To KF, Sahota DS, Baker PN. Aumento Importancia clínica de los hallazgos de laboratorio. Obstet
de la apoptosis placentaria en embarazos complicados con Gynecol 1982;59:153–7. (Nivel III)
preeclampsia. Am J Obstet Gynecol 2001;184:1249– 50. 69. Gant NF, Cunningham FG. Manejo de la preeclampsia.
(Nivel III) Semin Perinatol 1994;18:94–102. (Nivel III)
56. Sargent IL, Germain SJ, Sacks GP, Kumar S, Redman CW. 70. Leduc L, Wheeler JM, Kirshon B, Mitchell P, Cotton DB. Perfil
Deportación del trofoblasto y la respuesta inflamatoria de coagulación en preeclampsia severa. Obstet Gynecol
materna en la preeclampsia. J Reprod Immunol 2003; 59: 1992;79:14–8. (Nivel III)
153–60. (Nivel III)
71. Spargo B, McCartney CP, Winemiller R. Endoteliosis capilar
57. Chua S, Wilkins T, Sargent I, Redman C. Deportación del glomerular en la toxemia del embarazo. Arco Pathol
trofoblasto en el embarazo preeclámptico. Br J Obstet 1959;68:593–9. (Nivel III)
Gynaecol 1991;98:973–9. (Nivel III)
72. Hennessy A, Makris A. Nefropatía preeclámptica.
58. Levine RJ, Lam C, Qian C, Yu KF, Maynard SE, Sachs BP, et al. Nefrología (Carlton) 2011;16:134–43. (Nivel III)
Endoglina soluble y otros factores antiangiogénicos
73. Svenningsen P, Friis UG, Versland JB, Buhl KB, Moller
circulantes en la preeclampsia. CPEP Study Group [la errata
Frederiksen B, Andersen H, et al. Mecanismos de retención
publicada aparece en N Engl J Med 2006;355: 1840]. N Engl
renal de NaCl en la enfermedad proteinúrica. Acta Physiol
J Med 2006;355:992–1005. (Nivel II-2)
(Oxf) 2013;207:536–45. (Nivel III)
59. Chaiworapongsa T, Espinoza J, Gotsch F, Kim YM, Kim GJ,
74. Sagen N, Haram K, Nilsen ST. El urato sérico como
Goncalves LF, et al. La concentración del receptor 1 del
predictor del resultado fetal en la preeclampsia grave.
factor de crecimiento endotelial vascular soluble en plasma
Acta Obstet Gynecol Scand 1984;63:71–5. (Nivel III)
materno está elevada en SGA y la magnitud del aumento
se relaciona con anomalías Doppler en la circulación 75. Espinoza J, Romero R, Mee Kim Y, Kusanovic JP, Hassan
materna y fetal. J Matern Fetal Neonatal Med 2008; 21:25– S, Erez O, et al. Transformación normal y anormal de
40. (Nivel II-3) las arterias espirales durante el embarazo.
60. Crispi F, Dominguez C, Llurba E, Martin-Gallan P, Cabero L,
J Perinat Med 2006;34:447–58. (Nivel III)
Gratacos E. Factores de crecimiento angiogénico 76. Pijnenborg R, Vercruysse L, Hanssens M. Las arterias
placentario y hallazgos Doppler de arteria uterina para la espirales uterinas en el embarazo humano: hechos y
caracterización de diferentes subconjuntos en controversias. Placenta 2006;27:939–58. (Nivel III)
preeclampsia y en restricción de crecimiento intrauterino
77. Moldenhauer JS, Stanek J, Warshak C, Khoury J, Sibai B. La
aislado. Am J Obstet Gynecol 2006;195: 201–7. (Nivel II-3)
frecuencia y la gravedad de los hallazgos placentarios en
61. Nagamatsu T, Fujii T, Kusumi M, Zou L, Yamashita T, Osuga Y, et mujeres con preeclampsia dependen de la edad gestacional.
al. Los citotrofoblastos regulan al alza la fms soluble. Am J Obstet Gynecol 2003;189:1173–7. (Nivel II-3)
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae255
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
78. Ogge G, Chaiworapongsa T, Romero R, Hussein Y, nancias con alto riesgo de preeclampsia prematura. N Engl J Med
Kusanovic JP, Yeo L, et al. Las lesiones placentarias 2017;377:613–22. (Nivel I)
asociadas con hipoperfusión materna son más frecuentes 90. Rumbold A, Duley L, Crowther CA, Haslam RR. Antioxidantes
en la preeclampsia de inicio temprano que en la de inicio para prevenir la preeclampsia. Base de datos Cochrane de
tardío. J Perinat Med 2011;39: 641–52. (Nivel II-2) Revisiones Sistemáticas 2008, Número 1. Art. Nº:
79. Espinoza J. Biomarcadores recientes para la identificación de CD004227. (Revisión sistemática y metanálisis)
pacientes con riesgo de preeclampsia: el papel de la isquemia
91. Zhou SJ, Yelland L, McPhee AJ, Quinlivan J, Gibson RA, Makrides M. La
uteroplacentaria. Expert Opin Med Diagns 2012;6:121–30. (Nivel
suplementación con aceite de pescado durante el embarazo no
III) reduce el riesgo de diabetes gestacional o preeclampsia.
80. Bolin M, Wiberg-Itzel E, Wikstrom AK, Goop M, Larsson Am J Clin Nutr 2012;95:1378–84. (Nivel I)
A, Olovsson M, et al. Relación angiopoyetina-1/ 92. Meher S, Duley L. Garlic para prevenir la preeclampsia y sus
angiopoyetina-2 para la predicción de la preeclampsia. complicaciones. Base de datos Cochrane de Revisiones
Am J Hypertens 2009;22:891–5. (Nivel II-2) Sistemáticas 2006, Número 3. Art. No.: CD006065 (Revisión
81. Kusanovic JP, Romero R, Chaiworapongsa T, Erez O, Mittal P, Sistemática)
Vaisbuch E, et al. Un estudio de cohorte prospectivo del valor 93. Bodnar LM, Catoy JM, Simhan HN, Holick MF, Powers RW,
de las concentraciones plasmáticas maternas de factores Roberts JM. La deficiencia materna de vitamina D aumenta el
angiogénicos y antiangiogénicos al principio del embarazo y en riesgo de preeclampsia. J Clin Endocrinol Metab 2007;92:3517–
el segundo trimestre en la identificación de pacientes 22. (Nivel II-2)
destinadas a desarrollar preeclampsia. J Matern Fetal Neonatal
Med 2009;22:1021–38. (Nivel II-2)
94. Wen SW, White RR, Rybak N, Gaudet LM, Robson S, Hague
W, et al. Efecto de la suplementación con dosis altas de
82. Poon LC, Kametas NA, Maiz N, Akolekar R, Nicolaides KH. ácido fólico en el embarazo sobre la preeclampsia (FACT):
Predicción del primer trimestre de trastornos hipertensivos en ensayo doble ciego, fase III, aleatorizado, controlado,
el embarazo. Hipertensión 2009;53:812–8. (Nivel II-2) internacional, multicéntrico. Grupo Colaborador FACT. BMJ
83. Espinoza J, Romero R, Nien JK, Gomez R, Kusanovic JP, Goncalves 2018;362:k3478. (Nivel I)
LF, et al. Identificación de pacientes con riesgo de aparición 95. Duley L, Henderson-Smart David J. Reducción del consumo de sal en
temprana y/o preeclampsia grave con el uso de velocimetría comparación con la sal dietética normal o el alto consumo durante
Doppler de la arteria uterina y factor de crecimiento el embarazo. Base de datos Cochrane de Revisiones Sistemáticas
placentario [la errata publicada aparece en Am J Obstet 1999, Número 3. Arte. Nº: CD001687. (Nivel III)
Gynecol 2007;196: 614]. Am J Obstet Gynecol 2007;196:326.13.
96. Hofmeyr GJ, Lawrie TA, Atallah AN, Torloni MR. Suplementos de
(Nivel II-2)
calcio durante el embarazo para la prevención de trastornos
84. Harrington K, Cooper D, Lees C, Hecher K, Campbell S. hipertensivos y problemas relacionados. Base de datos
Ultrasonido Doppler de las arterias uterinas: la importancia de Cochrane de revisiones sistemáticas 2018, número 10. Art. Nº:
la muesca bilateral en la predicción de preeclampsia, CD001059. DOI: 10.1002/14651858.CD001059.
desprendimiento de placenta o parto de un bebé pequeño pub5. (Revisión sistemática)
para la edad gestacional. Ultrasonido Obstet Gynecol
97. Meher S, Abalos E, Carroli G. Reposo en cama con o sin
1996;7:182–8. (Nivel II-3)
hospitalización por hipertensión durante el embarazo. Base de
85. Albaiges G, Missfelder-Lobos H, Lees C, Parra M, Nicolaides KH. datos Cochrane de revisiones sistemáticas 2005, número 4.
Detección en una etapa de complicaciones del embarazo Arte. Nº: CD003514. (Revisión sistemática y metanálisis)
mediante evaluación Doppler color de las arterias uterinas a las
23 semanas de gestación. Obstet Gynecol 2000;96: 559–64.
98. Benigni A, Gregorini G, Frusca T, Chiabrando C, Ballerini S,
(Nivel II-3)
Valcamonico A, et al. Efecto de la aspirina en dosis bajas
86. Papageorghiou AT, Yu CK, Cicero S, Bower S, Nicolaides KH. sobre la generación fetal y materna de tromboxano por
Detección Doppler de la arteria uterina en el segundo trimestre plaquetas en mujeres con riesgo de hipertensión inducida
en poblaciones no seleccionadas: una revisión. J Matern Fetal por el embarazo. N Engl J Med 1989;321:357–62. (Nivel I)
Neonatal Med 2002;12:78–88. (Nivel III)
99. Schiff E, Peleg E, Goldenberg M, Rosenthal T, Ruppin E, Tamarkin
87. Papageorghiou AT, Yu CK, Bindra R, Pandis G, Nicolaides KH. M, et al. El uso de aspirina para prevenir la hipertensión
Detección multicéntrica de preeclampsia y restricción del inducida por el embarazo y reducir la proporción de
crecimiento fetal mediante Doppler transvaginal de la arteria tromboxano A2 a prostaciclina en embarazos de riesgo
uterina a las 23 semanas de gestación. Grupo de Detección del relativamente alto. N Engl J Med 1989;321:351–6. (Nivel I)
Segundo Trimestre de la Fundación de Medicina Fetal.
100. Roberge S, Nicolaides K, Demers S, Hyett J, Chaillet N, Bujold
Ultrasonido Obstet Gynecol 2001;18:441–9. (Nivel II-3)
E. El papel de la dosis de aspirina en la prevención de la
88. Cnossen JS, Morris RK, Ter Riet G, Mol BW, van der Post JA, preeclampsia y la restricción del crecimiento fetal: revisión
Coomarasamy A, et al. Uso de la ecografía Doppler de la sistemática y metanálisis. Am J Obstet Gynecol 2017;
arteria uterina para predecir la preeclampsia y la 216:110–20.e6. (Revisión sistemática y metanálisis)
restricción del crecimiento intrauterino: una revisión
101. Meher S, Duley L, Hunter K, Askie L. Terapia antiplaquetaria
sistemática y un metanálisis bivariable. CMAJ
antes o después de las 16 semanas de gestación para prevenir
2008;178:701–11. (Revisión sistemática y metanálisis)
la preeclampsia: un metanálisis de datos de participantes
89. Rolnik DL, Wright D, Poon LC, O'Gorman N, Syngelaki A, de Paco individuales. Am J Obstet Gynecol 2017;216:121–8.e2. (Revisión
Matallana C, et al. Aspirina versus placebo en mujeres embarazadas sistemática y metanálisis)
e256Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
102. Alqudah A, McKinley MC, McNally R, Graham U, Watson Estudio Latino MEXPRE, un ensayo clínico aleatorizado y
CJ, Lyons TJ, et al. Riesgo de preeclampsia en mujeres multicéntrico. Am J Obstet Gynecol 2013;209:425.e1–8. (Nivel I)
que toman metformina: una revisión sistemática y
115. Balogun OA, Sibai BM. Consejería, manejo y resultado
metanálisis. Diabetes Med 2018;35:160–72. (Revisión
en mujeres con preeclampsia severa a las 23 a 28
sistemática y metanálisis)
semanas de gestación. Clin Obstet Gynecol
103. George EM, Granger JP. Mecanismos y terapias potenciales 2017;60:183–9. (Nivel III)
para la preeclampsia. Curr Hypertens Rep 2011;13:269– 75.
116. Niveles de atención materna. Consenso de Atención Obstétrica
(Nivel III)
No. 9. Colegio Estadounidense de Obstetras y Ginecólogos.
104. Samangaya RA, Mires G, Shennan A, Skillern L, Howe D, Obstet Gynecol 2019;134:e41–55. (Nivel III)
McLeod A, et al. Estudio aleatorizado, doble ciego,
controlado con placebo del inhibidor de la fosfodiesterasa 117. Garovic VD. Hipertensión en el embarazo: diagnóstico y
tipo 5 sildenafil para el tratamiento de la preeclampsia. tratamiento. Mayo Clin Proc 2000;75:1071–6. (Nivel III)
Embarazo hipertenso 2009;28:369–82. (Nivel I) 118. Pickering TG, Hall JE, Appel LJ, Falkner BE, Graves J, Hill MN, et al.
105. Trapani A Jr, Goncalves LF, Trapani TF, Vieira S, Pires M, Recomendaciones para la medición de la presión arterial en
Pires MM. Evaluación perinatal y hemodinámica del citrato humanos y animales de experimentación: parte 1: medición de
de sildenafilo para el tratamiento de la preeclampsia: la presión arterial en humanos: una declaración para
un ensayo controlado aleatorizado. Obstet Gynecol 2016; profesionales del Subcomité de Educación Pública y Profesional
128:253–9. (Nivel I) del Consejo de Investigación de la Presión Arterial Alta de la
Asociación Estadounidense del Corazón. Circulación 2005; 111:
106. Sibai BM. Manejo de embarazos prematuros tardíos y 697–716. (Nivel III)
prematuros complicados por hipertensión gestacional
leve/preeclampsia. Semin Perinatol 2011;35:292–6. 119. Duley L, Gülmezoglu AM, Henderson-Smart DJ, Chou D.
(Nivel III) Sulfato de magnesio y otros anticonvulsivos para mujeres
con preeclampsia. Base de datos Cochrane de Revisiones
107. Koopmans CM, Bijlenga D, Groen H, Vijgen SM, Aarnoudse JG,
Sistemáticas 2010, Número 11. Art. Nº: CD000025.
Bekedam DJ, et al. Inducción del trabajo de parto versus
(Revisión sistemática y metanálisis)
monitorización expectante para la hipertensión gestacional o la
preeclampsia leve después de las 36 semanas de gestación 120. Witlin AG, Friedman SA, Egerman RS, Frangieh AY, Sibai BM.
(HYPI-TAT): un ensayo controlado aleatorio multicéntrico, Trastornos cerebrovasculares que complican el embarazo,
abierto. Grupo de estudio HY-PITAT. Lancet 2009;374:979–88. más allá de la eclampsia. Am J Obstet Gynecol 1997;
(Nivel I) 176:1139–45; discusión 1145–8. (Nivel III)
108. Schiff E, Friedman SA, Kao L, Sibai BM. La importancia de la 121. Livingston JC, Livingston LW, Ramsey R, Mabie BC, Sibai BM.
excreción urinaria de proteínas durante el tratamiento Sulfato de magnesio en mujeres con preeclampsia leve: un
conservador de la preeclampsia grave. Am J Obstet Gynecol ensayo controlado aleatorio. Obstet Gynecol
1996; 175:1313–6. (Nivel II) 2003;101:217–20. (Nivel I)
109. Newman MG, Robichaux AG, Stedman CM, Jaekle RK, 122. Cahill AG, Macones GA, Odibo AO, Stamilio DM. Magnesio para
Fontenot MT, Dotson T, et al. Resultados perinatales en la la profilaxis de convulsiones en pacientes con preeclampsia
preeclampsia que se complica con proteinuria masiva. Soy leve. Obstet Gynecol 2007;110:601–7. (Nivel III)
J Obstet Gynecol 2003;188:264–8. (Nivel II-3)
123. Sibai BM. Profilaxis con sulfato de magnesio en la preeclampsia:
110. Odendaal HJ, Pattinson RC, Bam R, Grove D, Kotze TJ. Manejo lecciones aprendidas de ensayos recientes. Am J Obstet
agresivo o expectante para pacientes con preeclampsia severa Gynecol 2004;190:1520–6. (Nivel III)
entre las 28 y 34 semanas de gestación:
124. Schrier OR. Regulación del volumen de fluidos corporales en salud y
un ensayo controlado aleatorizado. Obstet Gynecol 1990;76:
enfermedad: una hipótesis unificadora. Ann Intern Med 1990; 113:
1070–5. (Nivel I)
155–9. (Nivel III)
111. Sibai BM, Mercer BM, Schiff E, Friedman SA. Manejo
agresivo versus expectante de la preeclampsia severa a las 125. Chien PF, Khan KS, Arnott N. Sulfato de magnesio en el
28 a 32 semanas de gestación: un ensayo controlado tratamiento de la eclampsia y la preeclampsia: una descripción
aleatorio. Am J Obstet Gynecol 1994;171:818–22. (Nivel I) general de la evidencia de ensayos aleatorios. Br J Obstet
Gynaecol 1996;103:1085–91. (Meta-Análisis)
112. Churchill D, Duley L, Thornton JG, Jones L. Intervencionista
versus atención expectante para la preeclampsia severa 126. Duley L, Henderson-Smart DJ, Walker GJA, Chou D. Sulfato de
entre las 24 y 34 semanas de gestación. Base de datos magnesio versus diazepam para la eclampsia. Base de datos
Cochrane de Revisiones Sistemáticas 2013, Número 7. Art. Cochrane de revisiones sistemáticas 2010, número 12.
Nº: CD003106. (Revisión sistemática y metanálisis) Arte. Nº: CD000127. (Revisión sistemática y metanálisis)
113. Magee LA, Yong PJ, Espinosa V, Cote AM, Chen I, von
Dadelszen P. Manejo expectante de la preeclampsia severa 127. Belfort MA, Anthony J, Saade GR, Allen JC Jr. Una
remota desde el término: una revisión sistemática comparación de sulfato de magnesio y nimodipina para la
estructurada. Hipertensión Embarazo 2009;28:312–47. prevención de la eclampsia. Grupo de estudio de
(Revisión sistemática) nimodipina. N Engl J Med 2003;348:304–11. (Nivel I)
114. Vigil-De Gracia P, Reyes Tejada O, Calle Minaca A, Tellez 128. Lu JF, Ruiseñor CH. Sulfato de magnesio en eclampsia y
G, Chon VY, Herrarte E, et al. Manejo expectante de la preeclampsia: principios farmacocinéticos. Clin
preeclampsia severa remota desde el término: el Pharmacokinet 2000;38:305–14. (Nivel III)
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae257
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
129. Okusanya BO, Oladapo OT, Long Q, Lumbiganon P, Instituto de Salud Infantil y Desarrollo Humano Red de
Carroli G, Qureshi Z, et al. Propiedades Unidades de Medicina Materno Fetal. Am J Obstet
farmacocinéticas clínicas del sulfato de magnesio en Gynecol 1999;181:1096–101. (Nivel II-2)
mujeres con preeclampsia y eclampsia. BJOG
143. Aya AG, Vialles N, Tanoubi I, Mangin R, Ferrer JM, Robert
2016;123:356–66. (Revisión sistemática)
C, et al. Hipotensión inducida por anestesia espinal:
130. ¿Qué anticonvulsivo para mujeres con eclampsia? Evidencia una comparación de riesgo entre pacientes con
del Ensayo Colaborativo de Eclampsia [la errata publicada preeclampsia severa y mujeres sanas sometidas a
aparece en Lancet 1995;346:258]. Lancet 1995; 345:1455– cesárea prematura. Anesth Analg 2005;101:869–75.
63. (Nivel I) (Nivel II-2)
131. Dayicioglu V, Sahinoglu Z, Kol E, Kucukbas M. El uso de dosis estándar 144. Visalyaputra S, Rodanant O, Somboonviboon W,
de sulfato de magnesio en la profilaxis de las convulsiones Tantivitayatan K, Thienthong S, Saengchote W. Anestesia
eclámpticas: ¿las alteraciones del índice de masa corporal tienen espinal versus epidural para el parto por cesárea en la
algún efecto sobre el éxito? Hipertensión Embarazo 2003;22: 257– preeclampsia grave: un estudio prospectivo, aleatorizado y
65. (Nivel II-3) multicéntrico. Anesth Analg 2005;101:862–8. (Nivel I)
132. Crowther CA, Brown J, McKinlay CJD, Middleton P. Sulfato de
145. Hawkins JL, Koonin LM, Palmer SK, Gibbs CP. Muertes
magnesio para prevenir el parto prematuro en la amenaza de
relacionadas con la anestesia durante el parto obstétrico
parto prematuro. Base de datos Cochrane de Revisiones
en los Estados Unidos, 1979-1990. Anesthesiology
Sistemáticas 2014, Número 8. Art. Nº: CD001060. (Revisión
1997;86:277– 84. (Nivel III)
sistemática)
146. Huang CJ, Fan YC, Tsai PS. Impactos diferenciales de los modos de
133. Alexander JM, McIntire DD, Leveno KJ, Cunningham FG.
anestesia sobre el riesgo de accidente cerebrovascular entre las
Profilaxis selectiva con sulfato de magnesio para la
mujeres preeclámpticas que se someten a un parto por cesárea: un
prevención de la eclampsia en mujeres con hipertensión
estudio basado en la población. Hermano J Anaesth 2010;105:818–
gestacional. Obstet Gynecol 2006;108:826–32. (Nivel II-3)
26. (Nivel II-3)
134. Regímenes de sulfato de magnesio de Duley L. para mujeres con
147. Vandermeulen EP, Van Aken H, Vermylen J.
eclampsia: mensajes del ensayo colaborativo de eclampsia. Br J
Anticoagulantes y anestesia espinal-epidural. Anesth
Obstet Gynaecol 1996;103:103–5. (Nivel III)
Analg 1994; 79:1165–77. (Nivel III)
135. Duley L, Meher S, Jones L. Medicamentos para el tratamiento de
la presión arterial muy alta durante el embarazo. Base de datos 148. Lee LO, Bateman BT, Kheterpal S, Klumpner TT, Housey M,
Cochrane de Revisiones Sistemáticas 2013, Número 7. Art. Nº: Aziz MF, et al. Riesgo de hematoma epidural después de
CD001449. (Revisión sistemática y metanálisis) técnicas neuroaxiales en parturientas trombocitopénicas:
un informe del Grupo Multicéntrico de Resultados
136. Terapia de emergencia para la hipertensión grave de Perioperatorios. Investigadores del Grupo Multicéntrico de
inicio agudo durante el embarazo y el puerperio. Resultados Perioperatorios. Anestesiología 2017;126:1053–
Opinión del Comité ACOG No. 767. Colegio Americano 63. (Revisión sistemática)
de Obstetras y Ginecólogos. Obstet Gynecol 2019;133:
e174-80. (Nivel III) 149. van Veen JJ, Nokes TJ, Makris M. El riesgo de hematoma
espinal después de la anestesia neuroaxial o la punción
137. Alanis MC, Robinson CJ, Hulsey TC, Ebeling M, Johnson DD.
lumbar en personas con trombocitopenia. Br J Haematol
Preeclampsia severa de inicio temprano: inducción del trabajo de
2010;148:15–25. (Nivel III)
parto versus parto por cesárea electiva y resultados neonatales.
Am J Obstet Gynecol 2008;199:262.e1–6. (Nivel II-3) 150. Taber EB, Tan L, Chao CR, Beall MH, Ross MG. Farmacocinética
de magnesio ionizado versus magnesio total en sujetos con
138. Blackwell SC, Redman ME, Tomlinson M, Landwehr JB Jr, Tuynman M,
trabajo de parto prematuro y preeclampsia. Am J Obstet
Gonik B, et al. Inducción del parto para la paciente con
Gynecol 2002;186:1017–21. (Nivel III)
preeclampsia severa pretérmino: ¿vale la pena el esfuerzo? J Matern
Fetal Med 2001;10:305–11. (Nivel II-3) 151. Al-Safi Z, Imudia AN, Filetti LC, Hobson DT, Bahado-
139. Sibai BM. Evaluación y manejo de la preeclampsia severa Singh RO, Awonuga AO. Preeclampsia posparto
antes de las 34 semanas de gestación. Comité de tardía y eclampsia: demografía, curso clínico y
Publicaciones, Sociedad de Medicina Materno Fetal. Am J complicaciones. Obstet Gynecol 2011; 118: 1102–7.
Obstet Gynecol 2011;205:191–8. (Nivel III) (Nivel II-3)
140. Alexander JM, Bloom SL, McIntire DD, Leveno KJ. Preeclampsia 152. Chames MC, Livingston JC, Ivester TS, Barton JR, Sibai BM.
severa y recién nacido de muy bajo peso: ¿es perjudicial la Eclampsia posparto tardía: ¿una enfermedad prevenible?
inducción del trabajo de parto? Obstet Gynecol 1999;93: 485–8. Am J Obstet Gynecol 2002;186:1174–7. (Nivel III)
(Nivel II-3) 153. Filetti LC, Imudia AN, Al-Safi Z, Hobson DT, Awonuga AO,
141. Nassar AH, Adra AM, Chakhtoura N, Gomez-Marin O, Bahado-Singh RO. Preeclampsia posparto tardía de nueva
Beydoun S. Preeclampsia severa remota desde el término: aparición: ¿diferentes trastornos? J Matern Fetal Neonatal
¿inducción del parto o parto por cesárea electiva? Am J Med 2012;25:957–60. (Nivel II-3)
Obstet Gynecol 1998;179:1210–3. (Nivel II-3)
154. Matthys LA, Coppage KH, Lambers DS, Barton JR, Sibai
142. Hogg B, Hauth JC, Caritis SN, Sibai BM, Lindheimer M, Van BM. Preeclampsia posparto tardía: una experiencia de
Dorsten JP, et al. Seguridad de la anestesia epidural de parto 151 casos. Am J Obstet Gynecol 2004;190:1464–6. (Nivel
para mujeres con enfermedad hipertensiva severa. Nacional II-3)
e258Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
155. Blue NR, Murray-Krezan C, Drake-Lavelle S, Weinberg D, y plaquetas bajas. Am J Obstet Gynecol 1993;168: 1682–
Holbrook BD, Katukuri VR, et al. Efecto del ibuprofeno frente al 7; discusión 1687-1690. (Nivel III)
paracetamol en la hipertensión posparto en la preeclampsia 166. Behrens I, Basit S, Melbye M, Lykke JA, Wohlfahrt J,
con características graves: un ensayo controlado aleatorio con Bundgaard H, et al. Riesgo de hipertensión posparto en
doble enmascaramiento. Am J Obstet Gynecol mujeres con antecedentes de trastornos hipertensivos del
2018;218:616.e1–8. (Nivel I) embarazo: estudio de cohorte a nivel nacional. BMJ
156. Viteri OA, England JA, Alrais MA, Lash KA, Villegas MI, Ashimi 2017;358: j3078. (Nivel II–2)
Balogun OA, et al. Asociación de fármacos 167. Stuart JJ, Tanz LJ, Missmer SA, Rimm EB, Spiegelman D, James-
antiinflamatorios no esteroideos e hipertensión posparto Todd TM, et al. Trastornos hipertensivos del embarazo y
en mujeres con preeclampsia con características graves. desarrollo de factores de riesgo de enfermedades
Obstet Gynecol 2017;130:830–5. (Nivel II-3) cardiovasculares maternas: un estudio observacional de
157. SW de Wasden, ES de Ragsdale, ST de Chasen, DW de Skupski. cohortes. Ann Intern Med 2018;169:224–32. (Nivel II–2)
Impacto de los medicamentos antiinflamatorios no esteroideos en 168. Brown MC, Best KE, Pearce MS, Waugh J, Robson SC, Bell R.
los trastornos hipertensivos del embarazo. Hipertensión del Riesgo de enfermedad cardiovascular en mujeres con
embarazo 2014;4:259–63. (Nivel II-3) preeclampsia: revisión sistemática y metanálisis. Eur J
158. Anastasio HB, Campbell LE, Buermeyer A, Saccone G, Epidemiol 2013;28:1–19. (Revisión sistemática y
Moreno S, Cruz Y, et al. Administración de fármacos metanálisis)
antiinflamatorios no esteroideos y presión arterial 169. McDonald SD, Malinowski A, Zhou Q, Yusuf S,
posparto en mujeres con trastornos hipertensivos del Devereaux PJ. Secuelas cardiovasculares de la
embarazo. Obstet Gynecol 2018;132:1471–6. (Nivel II–2) preeclampsia/eclampsia: una revisión sistemática y
metanálisis. Am Heart J 2008;156:918–30. (Revisión
159. Duley L, Henderson-Smart DJ, Chou D. Sulfato de magnesio
sistemática y metanálisis)
versus fenitoína para la eclampsia. Base de datos Cochrane
de Revisiones Sistemáticas 2010, Número 10. Arte. Nº: 170. Funai EF, Paltiel OB, Malaspina D, Friedlander Y, Deutsch L,
CD000128. (Revisión sistemática y metanálisis) Harlap S. Factores de riesgo de preeclampsia en mujeres
nulíparas y nulíparas: el estudio perinatal de Jerusalén.
160. Duley L, Gülmezoglu AM, Chou D. Sulfato de magnesio versus
Pediatr Perinat Epidemiol 2005;19:59–68. (Nivel II–2)
cóctel lítico para la eclampsia. Base de datos Cochrane de
Revisiones Sistemáticas 2010, Número 9. Art. Nº: CD002960.
(Revisión sistemática y metanálisis) 171. Ray JG, Vermeulen MJ, Schull MJ, Redelmeier DA. Salud
cardiovascular después de los síndromes maternos
161. Dunn R, Lee W, Algodón DB. Evaluación por tomografía axial placentarios (CHAMPS): estudio de cohorte retrospectivo
computarizada de mujeres eclámpticas con convulsiones basado en la población. Lancet 2005;366:1797–803. (Nivel II–3)
refractarias a la terapia con sulfato de magnesio. Am J Obstet
Gynecol 1986;155:267–8. (Nivel III) 172. Grandi SM, Vallee-Pouliot K, Reynier P, Eberg M, Platt RW, Arel
R, et al. Trastornos hipertensivos en el embarazo y el riesgo de
162. Sibai BM. Diagnóstico, controversias y manejo del enfermedad cardiovascular posterior. Pediatr Perinat
síndrome de hemólisis, enzimas hepáticas elevadas y Epidemiol 2017;31:412–21. (Nivel II–3)
recuento bajo de plaquetas. Obstet Gynecol 2004;103:981–
91. (Nivel III)
173. Power CE, Levine RJ, Karumanchi SA. Preeclampsia, una enfermedad
del endotelio materno: el papel de los factores antiangiogénicos y
163. Woudstra DM, Chandra S, Hofmeyr GJ, Dowswell T. las implicaciones para la enfermedad cardiovascular posterior.
Corticosteroides para el síndrome HELLP (hemólisis, enzimas Circulación 2011;123:2856–69. (Nivel III)
hepáticas elevadas, plaquetas bajas) en el embarazo. Base de
174. Romundstad PR, Magnussen EB, Smith GD, Vatten LJ.
datos Cochrane de Revisiones Sistemáticas 2010, Número 9.
Hipertensión arterial en el embarazo y riesgo cardiovascular
Art. Nº: CD008148. (Revisión sistemática y metanálisis)
posterior: ¿antecedentes comunes? Circulación 2010;122:579–
164. Neiger R, Contag SA, Coustan DR. La resolución de la 84. (Nivel II–2)
trombocitopenia relacionada con la preeclampsia. Obstet
175. Ahmed R, Dunford J, Mehran R, Robson S, Kunadian V.
Gynecol 1991;77:692–5. (Nivel III)
Pre-eclampsia and future cardiovascular risk between
165. Sibai BM, Ramadán MK. Insuficiencia renal aguda en embarazos women: a review. J Am Coll Cardiol 2014;63:1815–22.
complicados por hemólisis, enzimas hepáticas elevadas, (Nivel III)
VOLUMEN 135, núm. 6, JUNIO 2020 Boletín de prácticaHipertensión gestacional y preeclampsiae259
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
Publicado en línea el 21 de mayo de 2020.
Se utilizaron la base de datos MEDLINE, la Biblioteca Cochrane
y los propios recursos y documentos internos del American Copyright 2020 por el Colegio Americano de Obstetras y Ginecólogos.
College of Obstetricians and Gynecologists para localizar Reservados todos los derechos. Ninguna parte de esta publicación
artículos relevantes publicados entre enero de 1985 y junio de puede reproducirse, almacenarse en un sistema de recuperación,
2018. Se revisó y evaluó la calidad de los estudios de acuerdo publicarse en Internet o transmitirse, de ninguna forma o por ningún
con el método descrito por el Grupo de trabajo de servicios medio, electrónico, mecánico, fotocopiado, grabación o de otro
preventivos de EE. UU.: modo, sin el permiso previo por escrito del editor.
yo Evidencia obtenida de al menos un ensayo controlado Colegio Americano de Obstetras y Ginecólogos 409
aleatorio diseñado adecuadamente. 12th Street SW, Washington, DC 20024-2188
II-1 Evidencia obtenida de ensayos controlados bien
diseñados sin aleatorización. Hipertensión gestacional y preeclampsia. ACOG Practice
II-2 Evidencia obtenida de estudios analíticos de cohortes o de Bulletin No. 222. Colegio Americano de Obstetras y
casos y controles bien diseñados, preferiblemente de más Ginecólogos. Obstet Gynecol 2020;135:e237–60.
de un centro o grupo de investigación.
II-3 Evidencia obtenida de múltiples series temporales con o sin
la intervención. Los resultados dramáticos en experimentos
no controlados también podrían considerarse como este
tipo de evidencia.
tercero Opiniones de autoridades respetadas, basadas en
experiencia clínica, estudios descriptivos o informes de
comités de expertos.
Con base en el más alto nivel de evidencia encontrado en los
datos, se brindan recomendaciones y se clasifican de acuerdo con
las siguientes categorías:
Nivel A: las recomendaciones se basan en evidencia
científica buena y consistente.
Nivel B: las recomendaciones se basan en pruebas
científicas limitadas o inconsistentes.
Nivel C: las recomendaciones se basan principalmente en el
consenso y la opinión de expertos.
Esta información está diseñada como un recurso educativo para ayudar a los médicos a brindar atención obstétrica y ginecológica, y el
uso de esta información es voluntario. Esta información no debe considerarse como inclusiva de todos los tratamientos o métodos de
atención adecuados ni como una declaración del estándar de atención. No pretende sustituir el juicio profesional independiente del
médico tratante. Las variaciones en la práctica pueden estar justificadas cuando, a juicio razonable del médico tratante, tal curso de
acción está indicado por la condición del paciente, las limitaciones de los recursos disponibles o los avances en el conocimiento o la
tecnología. El Colegio Estadounidense de Obstetras y Ginecólogos revisa sus publicaciones periódicamente; sin embargo, sus
publicaciones pueden no reflejar la evidencia más reciente. Cualquier actualización de este documento se puede encontrar en acog.
Si bien ACOG hace todo lo posible por presentar información precisa y confiable, esta publicación se proporciona "tal cual" sin ninguna garantía
de precisión, confiabilidad o de otro tipo, ya sea expresa o implícita. ACOG no garantiza, garantiza ni respalda los productos o servicios de
ninguna empresa, organización o persona. Ni ACOG ni sus funcionarios, directores, miembros, empleados o agentes serán responsables de
ninguna pérdida, daño o reclamo con respecto a cualquier responsabilidad, incluidos los daños directos, especiales, indirectos o consecuentes,
incurridos en relación con esta publicación o confianza. sobre la información presentada.
Todos los miembros y autores del comité de ACOG han presentado una declaración de divulgación de conflicto de intereses relacionada con este producto
publicado. Cualquier conflicto potencial se ha considerado y gestionado de acuerdo con la Política de divulgación de conflictos de intereses de ACOG. Las
políticas de ACOG se pueden encontrar en acog.org. Para los productos desarrollados conjuntamente con otras organizaciones, las divulgaciones de
conflictos de intereses por parte de los representantes de las otras organizaciones son abordadas por esas organizaciones. El Colegio Estadounidense de
Obstetras y Ginecólogos no ha solicitado ni aceptado ninguna participación comercial en el desarrollo del contenido de este producto publicado.
e260Boletín de prácticaHipertensión gestacional y preeclampsia OBSTETRICIA Y GINECOLOGÍA
© 2020 por el Colegio Americano de Obstetras y
Ginecólogos. Publicado por Wolters Kluwer Health, Inc.
Prohibida la reproducción no autorizada de este artículo.
You might also like
- The Subtle Art of Not Giving a F*ck: A Counterintuitive Approach to Living a Good LifeFrom EverandThe Subtle Art of Not Giving a F*ck: A Counterintuitive Approach to Living a Good LifeRating: 4 out of 5 stars4/5 (5819)
- The Gifts of Imperfection: Let Go of Who You Think You're Supposed to Be and Embrace Who You AreFrom EverandThe Gifts of Imperfection: Let Go of Who You Think You're Supposed to Be and Embrace Who You AreRating: 4 out of 5 stars4/5 (1092)
- Never Split the Difference: Negotiating As If Your Life Depended On ItFrom EverandNever Split the Difference: Negotiating As If Your Life Depended On ItRating: 4.5 out of 5 stars4.5/5 (845)
- Grit: The Power of Passion and PerseveranceFrom EverandGrit: The Power of Passion and PerseveranceRating: 4 out of 5 stars4/5 (590)
- Hidden Figures: The American Dream and the Untold Story of the Black Women Mathematicians Who Helped Win the Space RaceFrom EverandHidden Figures: The American Dream and the Untold Story of the Black Women Mathematicians Who Helped Win the Space RaceRating: 4 out of 5 stars4/5 (897)
- Shoe Dog: A Memoir by the Creator of NikeFrom EverandShoe Dog: A Memoir by the Creator of NikeRating: 4.5 out of 5 stars4.5/5 (540)
- The Hard Thing About Hard Things: Building a Business When There Are No Easy AnswersFrom EverandThe Hard Thing About Hard Things: Building a Business When There Are No Easy AnswersRating: 4.5 out of 5 stars4.5/5 (348)
- Elon Musk: Tesla, SpaceX, and the Quest for a Fantastic FutureFrom EverandElon Musk: Tesla, SpaceX, and the Quest for a Fantastic FutureRating: 4.5 out of 5 stars4.5/5 (474)
- Her Body and Other Parties: StoriesFrom EverandHer Body and Other Parties: StoriesRating: 4 out of 5 stars4/5 (822)
- The Emperor of All Maladies: A Biography of CancerFrom EverandThe Emperor of All Maladies: A Biography of CancerRating: 4.5 out of 5 stars4.5/5 (271)
- The Sympathizer: A Novel (Pulitzer Prize for Fiction)From EverandThe Sympathizer: A Novel (Pulitzer Prize for Fiction)Rating: 4.5 out of 5 stars4.5/5 (122)
- The Little Book of Hygge: Danish Secrets to Happy LivingFrom EverandThe Little Book of Hygge: Danish Secrets to Happy LivingRating: 3.5 out of 5 stars3.5/5 (401)
- The World Is Flat 3.0: A Brief History of the Twenty-first CenturyFrom EverandThe World Is Flat 3.0: A Brief History of the Twenty-first CenturyRating: 3.5 out of 5 stars3.5/5 (2259)
- The Yellow House: A Memoir (2019 National Book Award Winner)From EverandThe Yellow House: A Memoir (2019 National Book Award Winner)Rating: 4 out of 5 stars4/5 (98)
- Devil in the Grove: Thurgood Marshall, the Groveland Boys, and the Dawn of a New AmericaFrom EverandDevil in the Grove: Thurgood Marshall, the Groveland Boys, and the Dawn of a New AmericaRating: 4.5 out of 5 stars4.5/5 (266)
- A Heartbreaking Work Of Staggering Genius: A Memoir Based on a True StoryFrom EverandA Heartbreaking Work Of Staggering Genius: A Memoir Based on a True StoryRating: 3.5 out of 5 stars3.5/5 (231)
- Team of Rivals: The Political Genius of Abraham LincolnFrom EverandTeam of Rivals: The Political Genius of Abraham LincolnRating: 4.5 out of 5 stars4.5/5 (234)
- Nutrigenómica y nutrigenética: Hacia la nutrición personalizadaFrom EverandNutrigenómica y nutrigenética: Hacia la nutrición personalizadaRating: 4 out of 5 stars4/5 (5)
- Fundamentos de oncología pediátricaFrom EverandFundamentos de oncología pediátricaRating: 5 out of 5 stars5/5 (2)
- El cáncer y la nueva biología del agua: Por qué hemos fracasado en la guerra contra el cáncer y cómo podemos encaminarnos hacia una prevención y tratamentos más efectivosFrom EverandEl cáncer y la nueva biología del agua: Por qué hemos fracasado en la guerra contra el cáncer y cómo podemos encaminarnos hacia una prevención y tratamentos más efectivosRating: 5 out of 5 stars5/5 (1)
- On Fire: The (Burning) Case for a Green New DealFrom EverandOn Fire: The (Burning) Case for a Green New DealRating: 4 out of 5 stars4/5 (74)
- Obstetrics and Gynecology Question PapersDocument22 pagesObstetrics and Gynecology Question Papersprinceej84% (19)
- Neonatos y lactantes menores: Guía orofacial y deglutoria. Evaluación, diagnóstico e intervención terapéuticaFrom EverandNeonatos y lactantes menores: Guía orofacial y deglutoria. Evaluación, diagnóstico e intervención terapéuticaRating: 4 out of 5 stars4/5 (6)
- Embarazo y epigenética: el futuro de tu hijo es hoy…: Método GestacciónFrom EverandEmbarazo y epigenética: el futuro de tu hijo es hoy…: Método GestacciónNo ratings yet
- The Unwinding: An Inner History of the New AmericaFrom EverandThe Unwinding: An Inner History of the New AmericaRating: 4 out of 5 stars4/5 (45)
- La dieta de la fertilidad y el embarazo: La alimentación (para ellas y para ellos) antes, durante y después de tu embarazoFrom EverandLa dieta de la fertilidad y el embarazo: La alimentación (para ellas y para ellos) antes, durante y después de tu embarazoNo ratings yet
- Una guia esencial para la escoliosis y un embarazo saludable: Mes a mes, todo lo que necesita saber sobre el cuidado de su espina dorsal y su bebeFrom EverandUna guia esencial para la escoliosis y un embarazo saludable: Mes a mes, todo lo que necesita saber sobre el cuidado de su espina dorsal y su bebeNo ratings yet
- Soporte crítico en obstetricia (SCO)From EverandSoporte crítico en obstetricia (SCO)Rating: 1 out of 5 stars1/5 (1)
- Resultados maternos y fetales de la actividad física durante el embarazoFrom EverandResultados maternos y fetales de la actividad física durante el embarazoRating: 3 out of 5 stars3/5 (2)
- Niños sanos, adultos sanos: La salud empieza a programarse en el embarazoFrom EverandNiños sanos, adultos sanos: La salud empieza a programarse en el embarazoRating: 4 out of 5 stars4/5 (5)
- Terapéutica nutricional parenteral neonatalFrom EverandTerapéutica nutricional parenteral neonatalOlga Lucia Pinzón E., Adriana Ballesteros C., Karen Daniela Romero MenaNo ratings yet
- Casos pediatricos en soporte nutricionalFrom EverandCasos pediatricos en soporte nutricionalRating: 5 out of 5 stars5/5 (1)
- Educación Alimentaria Durante La Infancia Y El CrecimientoFrom EverandEducación Alimentaria Durante La Infancia Y El CrecimientoNo ratings yet
- Nutrición y cancer: Guía para la prevención y tratamiento del cancer (2ª edición)From EverandNutrición y cancer: Guía para la prevención y tratamiento del cancer (2ª edición)Rating: 3.5 out of 5 stars3.5/5 (3)
- Guía de práctica clínica SEPTGIC-NP para prevención, diagnóstico y tratamiento de las lesiones precursoras de cáncer de cuello uterinoFrom EverandGuía de práctica clínica SEPTGIC-NP para prevención, diagnóstico y tratamiento de las lesiones precursoras de cáncer de cuello uterinoNo ratings yet
- Manual de cirugía bariátrica para profesionales de atención primariaFrom EverandManual de cirugía bariátrica para profesionales de atención primariaNo ratings yet
- Desarrollo cognitivo en niños prematuros y de bajo peso al nacerFrom EverandDesarrollo cognitivo en niños prematuros y de bajo peso al nacerNo ratings yet
- Un Ingrediente Natural Que Causa Cáncer - Basado En Las Enseñanzas De Frank Suarez: Los Secretos Ocultos De La CarrageninaFrom EverandUn Ingrediente Natural Que Causa Cáncer - Basado En Las Enseñanzas De Frank Suarez: Los Secretos Ocultos De La CarrageninaNo ratings yet
- Dieta Keto. ¿Saludable o peligrosa? Descubra riesgos ocultos según los medicos!From EverandDieta Keto. ¿Saludable o peligrosa? Descubra riesgos ocultos según los medicos!No ratings yet
- Cuidado y gestión de enfermería durante el ciclo reproductivoFrom EverandCuidado y gestión de enfermería durante el ciclo reproductivoNo ratings yet
- Obesidad: La otra pandemia del siglo XXIFrom EverandObesidad: La otra pandemia del siglo XXIAda CuevasRating: 5 out of 5 stars5/5 (1)
- Optometría pediátrica: Antecedentes prenatales: manifestaciones generales y ocularesFrom EverandOptometría pediátrica: Antecedentes prenatales: manifestaciones generales y ocularesNo ratings yet
- Panorama de la seguridad alimentaria y nutricional en América Latina y el Caribe 2017From EverandPanorama de la seguridad alimentaria y nutricional en América Latina y el Caribe 2017No ratings yet
- Prolongando La Vida Del Paciente Con DiabetesFrom EverandProlongando La Vida Del Paciente Con DiabetesNo ratings yet
- Embarazarse Rápidamente: Guía Paso a Paso Para Alcanzar el EmbarazoFrom EverandEmbarazarse Rápidamente: Guía Paso a Paso Para Alcanzar el EmbarazoRating: 5 out of 5 stars5/5 (2)
- Bebé A Bordo: Como curar la infertilidad de forma naturalFrom EverandBebé A Bordo: Como curar la infertilidad de forma naturalRating: 5 out of 5 stars5/5 (1)
- ¿Gorditos o enfermos?: La obesidad en niños y adolescentes. Texto para niños y adolescentes, sus papás y sus maestros, para lograr un crecimiento saludableFrom Everand¿Gorditos o enfermos?: La obesidad en niños y adolescentes. Texto para niños y adolescentes, sus papás y sus maestros, para lograr un crecimiento saludableRating: 4 out of 5 stars4/5 (4)
- Nutricion en el Embarazo: Una Dieta Equilibrada para Cada Etapa del EmbarazoFrom EverandNutricion en el Embarazo: Una Dieta Equilibrada para Cada Etapa del EmbarazoNo ratings yet
- La Dieta Anti-Inflamatoria: El Rol De La Dieta Y Enfermedades CrónicasFrom EverandLa Dieta Anti-Inflamatoria: El Rol De La Dieta Y Enfermedades CrónicasNo ratings yet
- Filosofía Del Embarazo: Una guía perfectamente elaborada sobre la filosofía del embarazoFrom EverandFilosofía Del Embarazo: Una guía perfectamente elaborada sobre la filosofía del embarazoRating: 5 out of 5 stars5/5 (1)
- Aplicación de un modelo biopsicosocial: para la reducción de la morbilidad y mortalidad materna y perinatal en ColombiaFrom EverandAplicación de un modelo biopsicosocial: para la reducción de la morbilidad y mortalidad materna y perinatal en ColombiaNo ratings yet
- Interstitial NephritisDocument21 pagesInterstitial NephritisAhmed RaadNo ratings yet
- Guias de Atencion - UrgenciaDocument66 pagesGuias de Atencion - UrgenciaMaria Eugenia Silva FajardoNo ratings yet
- 10 Nutrition Across The Lifespan Pregnancy and Lactation Compatibility ModeDocument69 pages10 Nutrition Across The Lifespan Pregnancy and Lactation Compatibility ModeKathlene Kaye Ga-asNo ratings yet
- MCQ For Obstetric-Gynecology Part A-SeleDocument37 pagesMCQ For Obstetric-Gynecology Part A-SeleReving Sagvan50% (2)
- Preeclampsia y EclampsiaDocument13 pagesPreeclampsia y EclampsiaLeonardo LopezNo ratings yet
- CASO CLÍNICO Crisis ConvulsivaDocument3 pagesCASO CLÍNICO Crisis ConvulsivaLeydy SantamariaNo ratings yet
- Postpartum NCPDocument20 pagesPostpartum NCPireneNo ratings yet
- Hypertensive Disorders of Pregnancy and AssociatedDocument10 pagesHypertensive Disorders of Pregnancy and AssociatedMedrechEditorialNo ratings yet
- E Utb FCS Enf 000340Document41 pagesE Utb FCS Enf 000340Brisa NarvaezNo ratings yet
- Instituto Politecnico Nacional Escuela Nacional de MedicinaDocument106 pagesInstituto Politecnico Nacional Escuela Nacional de MedicinaSt@r golden100% (2)
- EclampsiaDocument14 pagesEclampsiaUmi PulunganNo ratings yet
- PreeclampsiaDocument53 pagesPreeclampsiaDavid Mamani ZeaNo ratings yet
- Please Prepare For Maternal Final Review by Answering The Following 50 QuestionsDocument12 pagesPlease Prepare For Maternal Final Review by Answering The Following 50 QuestionsPanJan BalNo ratings yet
- Hypertension in PregnancyDocument100 pagesHypertension in PregnancySharon Elisa LeivaNo ratings yet
- MaternidadeDocument16 pagesMaternidadeLú. MenezesNo ratings yet
- Norma Tecnica Emergencia ObstetricaDocument30 pagesNorma Tecnica Emergencia ObstetricaSihara R. CáceresNo ratings yet
- Obstetrics and Gynaecology Cases Reviews Ogcr 9 228Document4 pagesObstetrics and Gynaecology Cases Reviews Ogcr 9 228yulinda putriNo ratings yet
- Hypertensive State of Pregnancy-Ready ToDocument2 pagesHypertensive State of Pregnancy-Ready ToEdmund Lominoque LamelaNo ratings yet
- Management of Eclampsia and Magnesium ToxicityDocument34 pagesManagement of Eclampsia and Magnesium ToxicityRezki IsharNo ratings yet
- CP Preeclampsia RevisedDocument32 pagesCP Preeclampsia RevisedTessa Grace Pugon100% (1)
- Preeclampsia y EclampsiaDocument4 pagesPreeclampsia y EclampsiaJohn Araujo VasquezNo ratings yet
- 3rd Year Obg Pqps 1Document25 pages3rd Year Obg Pqps 1praveen MNo ratings yet
- High Risk PregnancyDocument12 pagesHigh Risk Pregnancyggrrk7100% (2)
- ECLAMPSIADocument9 pagesECLAMPSIAAngie アンジー CYNo ratings yet
- Preclampsia y Eclampsia Diapos LuisaDocument11 pagesPreclampsia y Eclampsia Diapos LuisaChrst RysNo ratings yet
- Surprised Samples With Coaching Samples (1) 2Document55 pagesSurprised Samples With Coaching Samples (1) 2EmmanuellaNo ratings yet
- Preeclampsia - Management and Prognosis - UpToDateDocument26 pagesPreeclampsia - Management and Prognosis - UpToDateLuisillo lozano cordovaNo ratings yet
- OBGyn Endof Rotation OutlineDocument35 pagesOBGyn Endof Rotation OutlinehevinpatelNo ratings yet
- Publication-UNFPA WHO Study - MONGOLIADocument53 pagesPublication-UNFPA WHO Study - MONGOLIAKabir AhmedNo ratings yet