Professional Documents
Culture Documents
Wypracowanie Endometrium
Uploaded by
Piotr Tyburski0 ratings0% found this document useful (0 votes)
1 views1 pageWypracowanie endometrium
Original Title
Wypracowanie endometrium
Copyright
© © All Rights Reserved
Available Formats
DOCX, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentWypracowanie endometrium
Copyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
0 ratings0% found this document useful (0 votes)
1 views1 pageWypracowanie Endometrium
Uploaded by
Piotr TyburskiWypracowanie endometrium
Copyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
You are on page 1of 1
Grupa-4-podgrupa-D-Piotr Tyburski-klasyfikacja molekularna endometrium
Histologia/podtypy wg podziału genetycznego
Klasyfikacja histologiczna: Typ I (80% przypadków, raki endometrialne G1 i G2; związany
głównie z hiperestrogenizmem/otyłością), typ II (20%, endometrialny G3, surowiczy,
jasnokomórkowy, śluzowy, płaskonabłonkowy; gorsze rokowanie i większa częstotliwość
nawrotów).
1. Rak endometrialny typu I:
o Mutacje w genie PTEN: PTEN jest często mutowany w rakach
endometrialnych typu I. Mutacje PTEN prowadzą do aktywacji szlaków
sygnalizacyjnych, które promują wzrost komórek nowotworowych.
o Mutacje w genie PIK3CA: Gen PIK3CA koduje białko zaangażowane w szlaki
sygnalizacyjne regulujące wzrost i podział komórek. Mutacje w PIK3CA są
częste w raku endometrialnym typu I.
o Częsta obecność mutacji w genie CTNNB1 (beta-katenina): Mutacje w
CTNNB1 prowadzą do nadaktywności sygnalizacji szlaku Wnt/beta-katenina,
co przyczynia się do rozwoju raka endometrialnego typu I.
2. Rak endometrialny typu II:
o Rak endometrialny typu II jest zazwyczaj bardziej agresywny i charakteryzuje
się złym rokowaniem.
o Mutacje w genie TP53: TP53 jest często zmieniony w rakach endometrialnych
typu II. Mutacje TP53 są związane z niekontrolowanym wzrostem komórek
nowotworowych i opornością na leczenie.
o Wysoki poziom ekspresji HER2/neu (ERBB2): Zwiększona ekspresja
HER2/neu bywa obserwowana w niektórych przypadkach raka
endometrialnego typu II.
Badania w ramach TCGA podzieliły molekularnie rak endometrium na 4 podgrupy: z
mutacjami polimerazy E (stanowił 8-10% wszystkich, zwykle u młodych kobiet z
nowotworami o niskim T, ale wysokim gradingu, korzystny czynnik prognostyczny), z
mutacjami TP53 = “copy number-high” (zwykle raki o wysokim gradingu, często
surowicze z niekorzystnym rokowaniem), “copy number-low group” (bez specyficznego
profilu molekularnego, ryzyko pośrednie) i z niestabilnością mikrosatelitarną (25-30%
raków, związany z silną odpowiedzią immunologiczną i pośrednim ryzykiem).
You might also like
- Immunologia NowotworówDocument81 pagesImmunologia NowotworówAl BnNo ratings yet
- Znaczenie Badan Genetycznych Raka Trzustki - Ecp - 2Document21 pagesZnaczenie Badan Genetycznych Raka Trzustki - Ecp - 2NinaNo ratings yet
- 1 SMDocument9 pages1 SMxhf5bnyc2jNo ratings yet
- Biologia NowotworówDocument5 pagesBiologia Nowotworówlencia0% (1)
- Wykład 8Document94 pagesWykład 8Anka StNo ratings yet
- Rak PiersiDocument64 pagesRak PiersiEdward PępekNo ratings yet
- Tłuszczak - Rodzaje, Leczenie I Charakterystyka - Diagnostyka - Online Kupisz Badania W Obniżonych CenachDocument1 pageTłuszczak - Rodzaje, Leczenie I Charakterystyka - Diagnostyka - Online Kupisz Badania W Obniżonych CenachMartaNo ratings yet
- Nowotwory Jąder U Psów ReferatDocument3 pagesNowotwory Jąder U Psów Referat113132No ratings yet
- RAK SZYJKI MACICY-skonwertowany PDFDocument14 pagesRAK SZYJKI MACICY-skonwertowany PDFZuzanna WosińskaNo ratings yet
- Wyklady - Onkologia.2018 1Document146 pagesWyklady - Onkologia.2018 1Piotr BińczykNo ratings yet
- Jajnik GerminalnyDocument7 pagesJajnik Germinalnyfarmerr1390No ratings yet
- ReumatologiaDocument5 pagesReumatologiaVerónica Duménez JofréNo ratings yet
- PEDIATRIA WYKŁADY CAŁOŚĆ - KopiaDocument89 pagesPEDIATRIA WYKŁADY CAŁOŚĆ - KopiaLicencjat PielęgniarstwoNo ratings yet
- Prezentacja (Nowotwory)Document35 pagesPrezentacja (Nowotwory)Marta100% (1)
- Profilaktyka NowotworowaDocument3 pagesProfilaktyka Nowotworowar.poznanska83No ratings yet
- NowotworyDocument7 pagesNowotworyAnna-Barbara PatallasNo ratings yet
- MDS 2017Document118 pagesMDS 2017Michał TrojaczekNo ratings yet
- MutacjeDocument19 pagesMutacjePatrycja LejmelNo ratings yet
- Lab 16a Męski 2020 - 21Document87 pagesLab 16a Męski 2020 - 21Dominika WaligóraNo ratings yet
- Żeński Układ Rozrodczy (Patomorfa)Document22 pagesŻeński Układ Rozrodczy (Patomorfa)PawelNo ratings yet
- W.Rzyman - RAK PLUCA PDFDocument13 pagesW.Rzyman - RAK PLUCA PDFMichał MarczakNo ratings yet
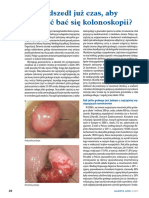
- Profilaktyka Onkologiczna. Stany Przedrakowe Jamy Ustnej.-Rozpoznanie I DiagnostykaDocument16 pagesProfilaktyka Onkologiczna. Stany Przedrakowe Jamy Ustnej.-Rozpoznanie I DiagnostykaMagda GawędaNo ratings yet
- Biologiczne Źródła Zachowania - Złączone Dostepne PrezentacjeDocument460 pagesBiologiczne Źródła Zachowania - Złączone Dostepne PrezentacjeMaciej MaciejewskiNo ratings yet
- Rola Genetyki W Życiu CzłowiekaDocument9 pagesRola Genetyki W Życiu CzłowiekaFranciszek PielatNo ratings yet
- 3 MRE11-Złośliwe BiałkoDocument2 pages3 MRE11-Złośliwe Białkoanna.kubiak.jasinskaNo ratings yet
- GenetykaDocument12 pagesGenetykaPaulina SieradzkaNo ratings yet
- NowotworyDocument5 pagesNowotworyIga GollumNo ratings yet
- Diagnostyka I Leczenie Płaskonabłonkowych Zmian Śródnabłonkowych Szyjki MacicyDocument24 pagesDiagnostyka I Leczenie Płaskonabłonkowych Zmian Śródnabłonkowych Szyjki Macicygosia1804No ratings yet
- M Jodkiewicz-OnkologiaDocument24 pagesM Jodkiewicz-OnkologiaDariaNo ratings yet
- 2Document2 pages2Kuba LigenzaNo ratings yet
- Forum Zakażeń 2012-3 (1) - 61-69Document10 pagesForum Zakażeń 2012-3 (1) - 61-69Evereth Publishing Sp. z o.o.No ratings yet
- ZDROWIE KOBIETY Planowanie CiążyDocument17 pagesZDROWIE KOBIETY Planowanie CiążykardiologeonlineNo ratings yet
- Choroby Genetyczne Dziedziczne I NabyteDocument22 pagesChoroby Genetyczne Dziedziczne I NabyteChruscikNo ratings yet
- Genetyka Kliniczna Wstep 01 28o857Document4 pagesGenetyka Kliniczna Wstep 01 28o857Weronika MyszkaNo ratings yet
- Patologia Żołądka J.cienki GrubeDocument6 pagesPatologia Żołądka J.cienki GrubeOla KumpelNo ratings yet
- Cz.I Morfologia Krwi ObwodowejDocument196 pagesCz.I Morfologia Krwi ObwodowejMarzena KarmecckaNo ratings yet
- J. Ł. Grzegorczyk - Immunologiczne Zaburzenia RozroduDocument103 pagesJ. Ł. Grzegorczyk - Immunologiczne Zaburzenia RozroduAl BnNo ratings yet
- Praca LicencjackaDocument51 pagesPraca LicencjackaPaulina WójcikNo ratings yet
- DRHF_Cancer_Book_Chapter03_PLDocument68 pagesDRHF_Cancer_Book_Chapter03_PLOrigami Cracow PolandNo ratings yet
- Choroby Przenoszone Przez KleszczeDocument8 pagesChoroby Przenoszone Przez KleszczeAnia CzajkowskaNo ratings yet
- Cytostatyki 2018Document73 pagesCytostatyki 2018Jana Kaczałko100% (1)
- Metabolizm Lipidow - Część IDocument75 pagesMetabolizm Lipidow - Część Ijulianna.lisownaNo ratings yet
- 1 PBDocument6 pages1 PBKostrzykNo ratings yet
- Badania Genetyczne I Mikroelementy - Krok Po KrokuDocument57 pagesBadania Genetyczne I Mikroelementy - Krok Po KrokuAnna TestNo ratings yet
- HM NR Specjalny RakDocument11 pagesHM NR Specjalny RakDariusz MirowskiNo ratings yet
- Nowotwory - Wiadomości Ogólne Ver1Document19 pagesNowotwory - Wiadomości Ogólne Ver1mahoutsukai_monika100% (2)
- Nowotwór Piersi Problemy I Jakość ŻDocument9 pagesNowotwór Piersi Problemy I Jakość ŻbelciaelciaNo ratings yet
- Zgorzel Fourniera Wyzwaniem Dla Chirurga: Fournier Gangrene - A Challenge For The SurgeonDocument6 pagesZgorzel Fourniera Wyzwaniem Dla Chirurga: Fournier Gangrene - A Challenge For The SurgeonMagdaNo ratings yet
- Toksoplazmoza W CiążyDocument16 pagesToksoplazmoza W Ciążymed.kedzioraNo ratings yet
- Choroby Ukladu Rozrodczego CzlowDocument17 pagesChoroby Ukladu Rozrodczego Czlowp7k2nrrwmyNo ratings yet
- Neutropenia U DzieciDocument113 pagesNeutropenia U DzieciOlaf AntczakNo ratings yet
- Układ Płciowy Kobiet Ver1Document34 pagesUkład Płciowy Kobiet Ver1mahoutsukai_monikaNo ratings yet
- 1 PBDocument5 pages1 PBo8o6o4No ratings yet
- Biomedyczne Podstawy e PlatformaDocument38 pagesBiomedyczne Podstawy e Platformadarou86No ratings yet
- 8 Nowotwory Skóry I Tkanek Mi®kkichDocument6 pages8 Nowotwory Skóry I Tkanek Mi®kkichNazaroNo ratings yet
- (MM2013-1-84) Ewa Otto-Buczkowska: Cukrzyca Typu 1 - Co Nowego W Prewencji I Programach Terapii?Document7 pages(MM2013-1-84) Ewa Otto-Buczkowska: Cukrzyca Typu 1 - Co Nowego W Prewencji I Programach Terapii?Towarzystwo Edukacji TerapeutycznejNo ratings yet
- Schorzenia MitochondrialneDocument7 pagesSchorzenia MitochondrialneAnna BrzuziewskaNo ratings yet
- Cytostatyki 2018 GraDocument133 pagesCytostatyki 2018 GraJana KaczałkoNo ratings yet
- 1 PBDocument6 pages1 PBsandrakucabaNo ratings yet