Professional Documents
Culture Documents
Ung Thư D Dày
Ung Thư D Dày
Uploaded by
Thanh Nhã0 ratings0% found this document useful (0 votes)
13 views36 pagesOriginal Title
UNG THƯ DẠ DÀY (1)
Copyright
© © All Rights Reserved
Available Formats
PPTX, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
© All Rights Reserved
Available Formats
Download as PPTX, PDF, TXT or read online from Scribd
0 ratings0% found this document useful (0 votes)
13 views36 pagesUng Thư D Dày
Ung Thư D Dày
Uploaded by
Thanh NhãCopyright:
© All Rights Reserved
Available Formats
Download as PPTX, PDF, TXT or read online from Scribd
You are on page 1of 36
UNG THƯ DẠ DÀY
Ths. Bs Thị Mỹ Yến
Mục tiêu:
1. Nêu được các yếu tố nguy cơ mắc bệnh ung thư dạ
dày.
2. Kể được các tình huống lâm sàng của bệnh ung thư
dạ dày.
3. Nêu được các phương tiện lâm sàng và cận lâm sàng
giúp chẩn đoán vị trí bướu, giải phẫu bệnh và giai đoạn
bệnh ung thư dạ dày.
4.Trình bày được nguyên tắc điều trị bệnh ung thư dạ
dày.
I.Dịch tể ung thư dạ dày:
- Theo Globocan 2018 , trên thế giới có
khoảng 1 triệu người mắc ung thư.
- Đứng thứ 5 sau các bệnh lý ác tính
của: Phổi, Vú, Đại - trực tràng, tiền liệt
tuyến.
- 70% gặp ở các nước đang phát triển,
Nam:nữ từ 2 -3/1
- Là nguyên nhân tử vong đứng hàng
thứ 3 trong các bệnh lý ác tính
thường gặp.
-Tổ chức Ung thư toàn cầu
GLOBOCAN thống kê năm
2018 Việt Nam có 164.671 ca
mới mắc ung thư, 114.871
người tử vong do bệnh này.
- Ở nam giới, ung thư phổi
chiếm tỷ lệ mắc và tử vong
hàng đầu, kế đó là dạ dày, gan,
đại trực tràng. Ở nữ giới lần
lượt là ung thư vú, dạ dày,
phổi.
II. Yếu tố nguy cơ:
- Chế độ dinh dưỡng:
+ chế độ ăn nhiều đạm hoặc chất béo ít rau trái tươi
+Thức ăn ngâm tẩm muối, chế độ ăn nhiều nitrate gặp trong các
thức ăn xong khối.
+ Thức ăn nhiễm nấm Alfatoxin
- Môi trường:
+ Môi trường bảo quản thức ăn kém, nhiễm phóng xạ.
+ Môi trường sản xuất cao su, than đá
+ Khói thuốc lá, nghiện rượu nặng
II. Yếu tố nguy cơ:
- Yếu tố di truyền:
+ Gia đình có người thân trực hệ bị K dạ dày
+ Liên quan đến vài hội chứng di truyền hiếm gặp: đa Polyp
tuyến gia đình, hội chứng Li – Fraumeni
- Tiền căn:
+ Nhiễm HP tăng nguy cơ K dạ dày 3,6 – 17 lần
+ Viêm teo niêm mạc dạ dày và viêm chuyển sản niêm mạc dạ
dày.
+Polyp dạ dày, ngoại trừ Polyp tuyến đáy vị.
- Yếu tố khác: Nam giới, thiếu máu ác tính, nhóm máu A
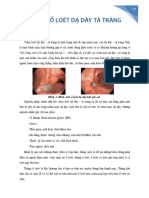
III. Giải phẫu bệnh:
1. Đại thể:
- Hệ thống phân Loại chồi sùi
loại theo
Borrmann phân
K dạ dày thành
5 loại.
- Loại 5 không Loét thâm nhiễm
thuộc 4 loại trên
III. Giải phẫu bệnh:
1. Đại thể:
III. Giải phẫu bệnh:
2. Vi thể:
- Về vi thể, 90-95% là carcinôm tuyến.
- Các loại mô học khác gồm: sarcôm, bướu mô đệm ống tiêu hóa
(GIST), bướu carcinoid (nguồn gốc thần kinh-nội tiết), carcinôm
tế bào gai, carcinôm gai-tuyến, carcinôm không biệt hóa, và
sarcôm cơ trơn.
IV. Lâm Sàng
IV. Lâm Sàng
- Tình huống lâm sàng:
+Ung thư dạ dày diễn tiến rất âm thầm lặng lẽ, triệu chứng không
điển hình. Khi biểu hiện lâm sàng rõ ràng thì bệnh đã vào giai đoạn
muộn.
+ Ung thư dạ dày có thể được phát hiện qua khám tầm soát hoặc
khám một bệnh lý khác của dạ dày.
+Các triệu chứng tiêu hóa không đặc hiệu: ăn không ngon miệng,
chán ăn, cảm giác đầy bụng, khó tiêu. Ở giai đoạn này, tổng trạng
bệnh nhân chưa thay đổi, khám lâm sàng không phát hiện gì.
=> Cần tầm soát phát hiện ung thư dạ dày giai đoạn sớm
IV. Lâm Sàng
- Khi bệnh tiến triển, bệnh nhân có thể đau âm ỉ thượng vị.
- Da xanh do thiếu máu thường gặp.
- Triệu chứng tại chỗ tùy vào vị trí khối bướu trên dạ dày. Bướu ở
tâm vị có triệu chứng như ung thư thực quản với nuốt nghẹn
ngày càng tăng dần, ban đầu là nuốt nghẹn cơm, sau đó đến
cháo, sữa.
- Khối bướu ở hang môn vị ngày càng to dần gây nên hẹp môn
vị, đôi lúc sờ thấy được bướu vùng trên rốn lệch phải. Ung thư
thân vị thường phát hiện muộn do ít triệu chứng.
IV. Lâm Sàng
- Khi các dấu hiệu đã rõ thì bệnh cũng đã tiến triển, xâm lấn vào
thành dạ dày hoặc di căn xa.
- Hạch trên đòn trái là vị trí di căn thường gặp (hạch Virchow).
Đôi khi hạch quanh rốn bị di căn (hạch Sister Mary Joseph).
- Khi thăm khám kỹ trực tràng hoặc âm đạo có thể phát hiện một
mảng cứng ở vùng túi cùng chứng tỏ bướu đã gieo rắc trong
phúc mạc (mảng Blumer). Ung thư dạ dày có thể di căn đến
buồng trứng (bướu Krukenberg).
IV. Lâm Sàng
- Ở giai đoạn trễ, bệnh nhân thường suy kiệt, thiếu máu nặng,
vàng da do chèn ép đường mật, phù chân, báng bụng do bướu
gieo rắc trong khoang phúc mạc.
- Mức độ đau ngày càng liên tục, rõ rệt, đau nhiều sau lưng khi
tụy bị xâm lấn.
- K dạ dày di căn xa đến gan, phổi, não và xương
V. Cận Lâm sàng:
- Các dấu ấn sinh học ung thư:
+ CEA (< 10 ng/ml-kháng nguyên carcinôm phôi) tăng trong 1/3 số
trường hợp, dương tính khi > 20 ng/ml.gặp trong nhiều ung thư
khác: đại tràng, tụy, phổi, vú...
+ CA19-9, CA72-4
+ các dấu ấn sinh học chỉ có chỉ có ý nghĩa tham khảo, dùng đánh
giá theo dõi sau điều trị
- Xét nghiệm: Công thức máu, chức năng gan, thận,
V. Cận Lâm sàng:
• Nội soi thực quản dạ dày: đây
là phương tiện đầu tay chẩn
đoán ung thư dạ dày, cho
phép nhìn thấy trực tiếp sang
thương và sinh thiết. Sinh
thiết ở các vị trí nghi ngờ từ 6
mẫu trở lên.
• Xét nghiệm tìm H.pylori.
V. Cận Lâm sàng:
- Siêu âm qua ngã nội soi: đánh giá độ thâm nhiễm vào thành dạ
dày và hạch lân cận nhưng sự khảo sát có thể bị giới hạn tùy
vào mức độ tắc nghẽn.
- CT bụng: chủ yếu để đánh giá tình trạng xâm lấn các tổ chức
xung quanh và di căn: gan, hạch, phúc mạc,… Tuy nhiên hạn
chế của CT là không thể phát hiện các tổn thương nhỏ hơn 5
mm, hay đánh giá sự xâm lấn của bướu theo chiều sâu thành dạ
dày.
V. Cận Lâm sàng:
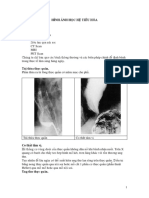
-X quang dạ dày:
+ phát hiện các dạng của K dạ dày: Chồi sùi, loét, thâm nhiễm,
teo đét
+ Hạn chế: bỏ sót tổn thương, không phát hiện được giai đoạn
sớm, khó phân biệt được với ổ loét lành tính
V. Cận Lâm sàng:
- X-Quang ngực, CT ngực trong trường hợp ung thư chỗ nối
thực quản-dạ dày để loại trừ hạch trung thất.
- PET-CT: có thể ích lợi nhưng không làm thường quy.
- Xạ hình xương: nên làm nếu có tăng phosphatase alkaline
hoặc đau xương.
VI.Đánh giá giai đoạn:
Hạch bạch huyết dạ dày:
Các hạch lân cận dạ dày được Hiệp hội nghiên cứu dạ dày của
Nhật Bản phân chia thành 16 nhóm, bao gồm 3 chặng hạch:
Hạch chặng nông (N1): gồm các hạch dọc theo bờ cong
nhỏ(nhóm 1,3,5) và bờ cong lớn (nhóm 2,4,6).
Hạch chặng giữa (N2): các hạch dọc theo động mạch thân
tạng và các nhánh của nó (nhóm 7,8,9,10,11,12).
Hạch chặng sâu (N3): gồm các hạch nằm quanh tụy và cạnh
động mạch chủ bụng (nhóm 13,14,15,16)
VII. Biến chứng:
- Thủng dạ dày
- Xuất huyết tiêu hóa
- Hẹp môn vị
- Hẹp tâm vị
VIII. Điều Trị
- Phương pháp điều trị tối ưu nhất đối với ung thư dạ dày vẫn là
phẫu thuật cắt dạ dày kèm theo nạo hạch triệt để.
- Các phương pháp như hóa trị, xạ trị hay biện pháp miễn dịch
trúng đích chỉ mang tính hỗ trợ cho phẫu thuật hoặc các trường
hợp không còn khả năng phẫu thuật hay ung thư tái phát.
VII. Điều Trị
- Phẫu thuật triệt căn: Tổn thương còn khả năng cắt bỏ và không
di căn xa, nguyên tắc:
+ Cắt bỏ hết mạc nối lớn và nhỏ
+Nạo hạch hệ thống tùy theo phương pháp phẫu thuật
+ Bờ cắt dưới môn vị # 2 cm, bờ cắt trên cách tổn thương 5 cm
- Phẫu thuật không triệt căn: Không còn khả năng cắt bỏ được
và bệnh nhân có biến chứng
+ Phẫu thuật tạm bợ: nối vị trang hay mở dạ dày hoặc mở hỗng
tràng nuôi ăn.
You might also like
- Ung Thư Đại Trực Tràng: GS.TS Phạm Như Hiệp Mục đíchDocument17 pagesUng Thư Đại Trực Tràng: GS.TS Phạm Như Hiệp Mục đíchNguyễn EmmaNo ratings yet
- Slide 9 Ung Thư Dạ DàyDocument39 pagesSlide 9 Ung Thư Dạ DàyNguyễn Chí VinhNo ratings yet
- K Da DayDocument11 pagesK Da DayTiên TrươngNo ratings yet
- 2.tom Tat K Dai TrangDocument5 pages2.tom Tat K Dai TrangPhạm Trần Minh NhựtNo ratings yet
- Ung Thư Đ I TR C TràngDocument13 pagesUng Thư Đ I TR C TràngXxx-TentacionNo ratings yet
- Ung Thư Đ I TR C TràngDocument16 pagesUng Thư Đ I TR C Tràngvoanhthu281001No ratings yet
- Ung Thu Da DayDocument16 pagesUng Thu Da DayHadnNo ratings yet
- Slide 7 Ung Thư Đ I TR C TràngDocument47 pagesSlide 7 Ung Thư Đ I TR C TràngNguyễn Chí VinhNo ratings yet
- Ung Thư D DàyDocument47 pagesUng Thư D DàyLong Hoang PhamNo ratings yet
- Slide 6 U Quanh Bóng VaterDocument43 pagesSlide 6 U Quanh Bóng VaterNguyễn Chí VinhNo ratings yet
- PHẦN SÁU 2 Ung thu tuy tang Nguyen nhan benh ung thuDocument17 pagesPHẦN SÁU 2 Ung thu tuy tang Nguyen nhan benh ung thuchunghoaanhhungNo ratings yet
- Ung Thư TLTDocument15 pagesUng Thư TLTlh255046No ratings yet
- Ung Thư D DàyDocument25 pagesUng Thư D DàyPhan PhượngNo ratings yet
- K NMTCDocument8 pagesK NMTCHoàng VũNo ratings yet
- 6.ung Thu Dai Trang-RDocument45 pages6.ung Thu Dai Trang-RNguyen Phan TrongNo ratings yet
- Hd Điều Trị a1!42!55Document14 pagesHd Điều Trị a1!42!55Hoàng Hà LinhNo ratings yet
- U nang ống mật chủDocument2 pagesU nang ống mật chủHoàng ThiênNo ratings yet
- Viêm Loét Đ I TR C Tràng CH y MáuDocument12 pagesViêm Loét Đ I TR C Tràng CH y Máuto van quyenNo ratings yet
- Ung Thư D DàyDocument3 pagesUng Thư D DàyA089 Nguyễn Quang TrườngNo ratings yet
- Mot So Benh Duong Tieu Hoa TLHT Bài 10Document22 pagesMot So Benh Duong Tieu Hoa TLHT Bài 10Nguyen KhanhhuyenNo ratings yet
- (TTLS) Khám Hậu Môn Trực TràngDocument16 pages(TTLS) Khám Hậu Môn Trực TràngNgân PhanNo ratings yet
- 1.2. Nguyên nhân và sinh lý bệnhDocument9 pages1.2. Nguyên nhân và sinh lý bệnhDuy ĐinhNo ratings yet
- Viem Ruot Thua CapDocument16 pagesViem Ruot Thua CapNguyễn Lê DuyNo ratings yet
- Ntn - u Bàng Quang - Thầy ThànhDocument21 pagesNtn - u Bàng Quang - Thầy ThànhNguyễn Thị NgânNo ratings yet
- 3.Tóm tắt K trực tràng-editedDocument5 pages3.Tóm tắt K trực tràng-editedPhạm Trần Minh NhựtNo ratings yet
- Benh Hoc Ngoai KhoaDocument26 pagesBenh Hoc Ngoai KhoaThuong MinhNo ratings yet
- Ung Thư D DàyDocument48 pagesUng Thư D Dàyhny240704No ratings yet
- Ung Thư D DàyDocument48 pagesUng Thư D Dàyhny240704No ratings yet
- Ánh Câu 1. Phân Lo I Giai Đo N Ung Thư D Dày, Câu Nào SAI?Document43 pagesÁnh Câu 1. Phân Lo I Giai Đo N Ung Thư D Dày, Câu Nào SAI?Nguyễn Nhật QuangNo ratings yet
- Rectal KDocument9 pagesRectal KTran Thai Huynh NgocNo ratings yet
- 9 Viêm Túi Mật Cấp - Bv115Document7 pages9 Viêm Túi Mật Cấp - Bv115Hoài Nam VõNo ratings yet
- CSNB Viem Ruot ThuaDocument49 pagesCSNB Viem Ruot ThuaThu Huynh Thi HongNo ratings yet
- TH NG D DàyDocument12 pagesTH NG D Dàyanhd9329No ratings yet
- Bài giảng Bệnh thực quản - ThS. Lê Minh Huy (download tai tailieutuoi.com)Document118 pagesBài giảng Bệnh thực quản - ThS. Lê Minh Huy (download tai tailieutuoi.com)Anh TuấnNo ratings yet
- Tập Huấn Viêm Ruột Thừa Cấp Cho Bác SĩDocument6 pagesTập Huấn Viêm Ruột Thừa Cấp Cho Bác SĩAnt SonNo ratings yet
- PP D Dày PDFDocument62 pagesPP D Dày PDFngohonganh.hmuNo ratings yet
- A1 CDDTDocument76 pagesA1 CDDTPhạm Hùng CườngNo ratings yet
- Quyet Dinh 2549 QD Byt 2018 Huong Dan Chan Doan Va Dieu Tri Ung Thu Dai Truc TrangDocument24 pagesQuyet Dinh 2549 QD Byt 2018 Huong Dan Chan Doan Va Dieu Tri Ung Thu Dai Truc Trangtungduong942003No ratings yet
- N I Dung Báo Cáo Mô PhôiDocument9 pagesN I Dung Báo Cáo Mô PhôiNguyễn Lan AnhNo ratings yet
- Đại Cương Về Bệnh Viêm Ruột ThừaDocument8 pagesĐại Cương Về Bệnh Viêm Ruột ThừaCon BầuNo ratings yet
- Imaging 2 PDFDocument16 pagesImaging 2 PDFTrung LêNo ratings yet
- De Cuong Ngoai 2018Document37 pagesDe Cuong Ngoai 2018baocongNo ratings yet
- Trần Minh Thuấn CTUMP- Lồng ruột trẻ bú mẹDocument19 pagesTrần Minh Thuấn CTUMP- Lồng ruột trẻ bú mẹTrần Minh Thuấn YD43No ratings yet
- Slide 1 Phình Đại Tràng Bẩm SinhDocument36 pagesSlide 1 Phình Đại Tràng Bẩm SinhNguyễn Chí VinhNo ratings yet
- Bài 8.2. Bệnh lý ruột non - đại tràngDocument68 pagesBài 8.2. Bệnh lý ruột non - đại tràngVy HảiNo ratings yet
- vết thương thấu bụngDocument39 pagesvết thương thấu bụngPhat PhamNo ratings yet
- PathologyDocument16 pagesPathologyAnh Thư Nguyễn XuânNo ratings yet
- Tiếp cận BN bụng toDocument13 pagesTiếp cận BN bụng toUpdate Y học100% (1)
- 08.1.Sỏi đường mậtDocument11 pages08.1.Sỏi đường mậtBích TrangNo ratings yet
- 2023 Khá I U Buá NG Trá ©NGDocument97 pages2023 Khá I U Buá NG Trá ©NGLinh LinhNo ratings yet
- CHẨN ĐOÁN DỊCH BÁNG- VÀNG DADocument6 pagesCHẨN ĐOÁN DỊCH BÁNG- VÀNG DAsonhuaf2003No ratings yet
- Noi Co So Chuong Tieu HoaDocument26 pagesNoi Co So Chuong Tieu HoaNhàn TrầnNo ratings yet
- Chuyên đề K dạ dàyDocument114 pagesChuyên đề K dạ dàyHolmes SherlockNo ratings yet
- U Phì Đại Lành Tính Tuyến Tiền LiệtDocument13 pagesU Phì Đại Lành Tính Tuyến Tiền Liệtletantoi95No ratings yet
- Ung ThưDocument9 pagesUng ThưToàn PhùngNo ratings yet
- Ung thư ống hậu mônDocument9 pagesUng thư ống hậu mônPhạm Trần Minh NhựtNo ratings yet
- Khoa-Ôn tập lý thuyết ngoạiDocument81 pagesKhoa-Ôn tập lý thuyết ngoạivipkutepkNo ratings yet
- 4.HC Viem Phuc MacDocument39 pages4.HC Viem Phuc MacNguyễn Việt ToánNo ratings yet
- Rectal CancerDocument15 pagesRectal Cancertrinh đinhNo ratings yet
- SỎI ĐƯỜNG MẬTDocument119 pagesSỎI ĐƯỜNG MẬTThanh NhãNo ratings yet
- RÒ HẬU MÔNDocument46 pagesRÒ HẬU MÔNThanh NhãNo ratings yet
- BỆNH TRĨDocument47 pagesBỆNH TRĨThanh NhãNo ratings yet
- CH y Máu Tiêu HóaDocument40 pagesCH y Máu Tiêu HóaThanh NhãNo ratings yet