Professional Documents
Culture Documents
ĐỀ CƯƠNG DƯỢC LÝ HL
Uploaded by
Phương Linh0 ratings0% found this document useful (0 votes)
8 views19 pagesOriginal Title
ĐỀ-CƯƠNG-DƯỢC-LÝ-HL
Copyright
© © All Rights Reserved
Available Formats
DOCX, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
0 ratings0% found this document useful (0 votes)
8 views19 pagesĐỀ CƯƠNG DƯỢC LÝ HL
Uploaded by
Phương LinhCopyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
You are on page 1of 19
ĐỀ CƯƠNG DƯỢC LÝ HL
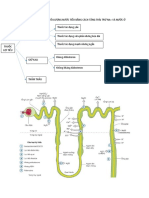
1. Furosemid: Thuốc lợi tiểu quai
TD,CCTD:
- Thuốc lợi tiểu nhanh mạnh ngắn. TD theo cơ chế:
+ Phong tỏa cơ chế đồng vẫn chuyển của nhánh lên quai Henle làm
tăng thải Na+, K+, Cl- -> kéo theo nước -> lợi tiểu.
+ Kháng ADH ở ống lượn xa -> tăng thảo nước -> lợi tiểu.
+ Giãn mạch thận -> tăng lưu lượng máu đến thân -> tăng sức lọc cầu
thận -> lợi tiểu.
CĐ:
- Thuốc do có TD nhanh, mạnh, ngắn nên đc SD trong cấp cứu: phù
nặng, cơn tăng huyết áp kịch phát, phù phổi cấp (OAP)
- Phù vừa do các bệnh về tim, gan, thận, phổi.
- Phòng và điều trị sản giật
- Ngoài ra, thuốc còn có TD làm giãn mạch phổi -> giảm ứ máu ở phổi
-> giảm áp lực thất trái.
CĐ; trong điều trị suy tim trái cấp, suy tim mạn có phù đã kháng
các thuốc lợi tiểu khác.
- Thuốc có khả năng thải Ca2+, Mg2+ -> giảm Ca2+, Mg2+ máu
CĐ: Chứng Ca2+ cao (cường giáp trạng)
ADR:
- Thuốc có TD nhanh, mạnh, ngắn nên có thể gây ra RLĐG, tăng thải
Na+, Cl-, K+, H- -> nhiễm kiềm
BPKP: SD thuốc lâu ngày phải làm ĐGĐ để bồi phụ hợp lý
+ Thuốc còn làm hạ K+ máu -> Thận trọng: TH bệnh lý xơ gan
- Gây RLCH:
+ Tăng acid uric máu -> Có thể gây nên bệnh gout hoặc làm cho bệnh
nặng thêm -> TT vs BN bị bệnh Gout.
+ Tăng đường huyết -> có thể gây tiểu đường hoặc làm cho bệnh tiểu
đường nặng thêm -> TT vs BN bị tiểu đường, theo dõi chặt chẽ đường
huyết khi điều trị.
+ Tăng lipid máu (Cho máu) -> TT cho BN bị mỡ máu cao.
- Độc với dây thần kinh số VIII -> gây điếc có hồi phục -> TT vs người
bị giảm thính giác.
- Gây độc với thận, suy chức năng thận -> TT và điểu chỉnh liều cho
BN suy thân và khi phối hợp với các thuốc cũng gây độc với thận.
- Gây RLTH thậm chí có thể gây xuất huyết đường tiêu hóa -> TT với
nguời bị VLDDTT
CCĐ: TH VLDDTT tiến triển.
- TT vs BN bị suy tim đang dùng chế phẩm Digitalis (Digitoxin,
Digoxin) tránh làm tăng độc tính của các digitalis
CCĐ: Mẫn cảm
2. Hydrothyazid.
TD, CCTD:
- TD: Có td lợi tiểu yếu hơn furo -> lợi tiểu ở mức TB
- CCTD:
+ (-) cơ chế đồng vận chuyển ở đoạn đầu ống lượn xa -> (-) sự tái hấp
thu ion Na+, K+, Cl- và H+ ở ống lượn xa -> tăng thải Na+ kéo theo
nc -> lợi tiểu
+ (-) men CA (carbonic anhydrase) ở ống thận -> tăng thải trừ Na+
kéo theo nc -> lợi niệu
CĐ:
- Phù nhẹ, vừa do các bệnh về tim gan thận và nhiêm độc thai nghén.
- Có td hạ HA trên các bênh nhân THA do 2 cơ chế:
+ Do thuốc có td lợi tiểu
+ (-) các chất co mạch tại chỗ (Vasopressin)
CĐ: ĐT các TH THA tùy theo mức độ THA mà dùng đơn lẻ hay
phối hợp với các thuốc khác cũng có td ĐT THA.
- Khi Sd lâu ngày thuốc gây hạ Ca2+ niệu, tăng thải Mg2+ -> hạ Mg2+
huyết.
CĐ trong các TH có tăng Ca2+ niệu chưa rõ nguyên nhân (sỏi
thận, cường tuyến phó giáp trạng)
ADR:
- Thuốc có thể gây RLĐG nhưng nhẹ hơn so với Furo
Nếu SD dài ngày phải theo dõi nồng độ các chất điện giải bằng
ĐGĐ để bồi phụ sao cho hợp lý.
- Thuốc làm hạ K+ máu
Thận trọng cho bệnh lý xơ gan cổ chướng để hạn chế hôn mê gan
do hạ K+ máu
- TT vs BN bị suy tim đang dùng chế phẩm Digitalis (Digitoxin,
Digoxin) tránh làm tăng độc tính của các digitalis
- Gây RLCH: nhưng nhẹ hơn Furo
+ Tăng acid uric máu -> Có thể gây nên bệnh gout hoặc làm cho bệnh
nặng thêm -> TT vs BN bị bệnh Gout.
+ Tăng đường huyết -> có thể gây tiểu đường hoặc làm cho bệnh tiểu
đường nặng thêm -> TT vs BN bị tiểu đường, theo dõi chặt chẽ đường
huyết khi điều trị.
- Gây độc với thận, gan -> TT và điểu chỉnh liều cho BN suy thân, suy
gan và khi phối hợp với các thuốc cũng gây độc với thận, gan.
- Thuốc có nhóm Sulfamid có thể gây dị ứng.
CCĐ: BN mẫn cảm với thuốc.
3. Phân loại các nhóm thuốc THA theo CCTD:
Nhóm 1: Thuốc lợi tiểu theo cơ chế:
- Thuốc td lợi tiểu -> giảm V tuần hoàn -> HA
- Thuốc (-) chất gây co mạch tại chỗ (Vasopressin, No-adr) -> giãn
mạch -> HA
Nhóm 2: Thuốc làm giảm hoạt động hệ giao cảm và hủy receptor
adrenergic.
- Các thuốc td / hệ giao cảm TW: chonidin
+ (+) R α1 của hệ adrenergic / TKTW -> giảm hoạt động giao cảm ở
ngoại biên -> tim đập chậm, giãn mạch -> HA
- Thuốc td / hậu gánh giao cảm:
+ Hủy R α- adrenergic: prazosin
+ Hủy R β- adrenergic: Atenolon
+ Cơ chế: giảm hoạt động của tim, giãm mạch, giảm tiền gánh, giảm
hậu gánh -> HA
Nhóm 3: Thuốc gây giãn mạch trực tiếp: Hydralazin
- Td / cơ trơn thành mạch -> giãn mạch -> HA
Nhóm 4: Thuốc chẹn kênh calci td / tim mạch (CCB): Nifedipin,
amlodipine:
- Cơ chế: gắn vào kênh Ca2+ -> (-) sự vận chuyển Ca2+ từ ngoai vào
trong tb cơ trơn của thành mạch và cơ tim -> giảm hđ của tim và giãn
mạch
Nhóm 5: Thuốc (-) RAA (renin angiotensin aldosterol)
- (-) men chuyển dạng angio (ACEI): Catopril
+ Cơ chế: (-) sự Σ angioII từ angioI chưa có hoạt tính -> lm mất td hoặ
giảm td của angioII / mạch -> HA
- (-) RAT1 của angioII: (ARB) Losartan
+ Cơ chế: (-) RAT1 của angiII -> làm mất td của angioII / tim mạch
và huyết áp ->HA
4. Nhóm ACEI và thuốc đại diện Captopril:
TD: td / tim, mạch:
- / mạch:
+ Giãn mạch và giảm chất gây co mạch tại chỗ (Vasopressin) -> giảm
tiền gánh, hậu gánh -> giảm sức cản ngoại vi -> HA
+ Captopril: giảm sự phì đại thành mạch -> tăng tính đàn hồi của động
mạch, cải thiện chwucs năng mạch máu, làm tăng tốc độ lưu thông ->
HA
- / tim:
+ Thuốc ko làm thay đổi nhịp tim -> đc choose đê ĐT THA có kèm
RLNT
+ Giảm phì đại, xơ hóa của tâm thất, cải thiện đc hđ của tim
- Thuốc (+) giao cảm làm mất phản xạ của angioII / cung phản xạ áp
lực máu -> HA
- Ngoài ra, thuốc còn tăng thải Na+ và giữ K+ ở thận -> HA nh làm
tăng K+ máu
CCTD:
- Thuốc làm giảm Σ angioII từ angioI chưa có hoạt tính -> giãm mạch,
giảm tiết aldosterol -> giảm giữ Na+ và nc -> HA
- Mặt khác: Thuốc (-) thoái hóa bradykinin -> tăng td của bradykinin ->
giãn mạch, tăng thải Na+ -> tăng thải nc -> HA
CĐ:
- All TH THA
- Suy tim xung huyết mạn tính, đb suy tim sau NMCT
(Do cơ tim co bóp yếu, mỗi lần máu tống vào ĐM nh ko hết -> suy
tim xung huyết)
ADR:
- Hay gây hạ áp ở liều đầu, đb là người già.
BPKP: Cho BN sd liều đầu thấp đồng thời TD huyết áp dặn BN
nghỉ ngơi 20 – 30p
- Có thể gây ho khan, ho dai dẳng
(Do bradykinin là chất TGHH (+) phản xạ ho ở hệ hô hấp)
BPKP: sd thuốc ĐT ho nhóm opioid (terpincodein), nếu dùng
thuốc ko hiệu quả thì chuyển sang nhóm thuốc khác ( (-) RAT1
của angioII)
- Thuốc làm tặng K+ máu
BPKP: dùng chung với các nhóm thuốc lợi tiểu làm hạ K+ máu trg
THA để hạn chế đc ADR là giảm K+ máu của thuốc lợi tiểu làm
giảm K+ máu.
+ Nếu dùng đơn lẻ thì phải ktra định kì nồng động K+ máu –
- Có thể gây suy thân cấp
TT với BN bị cn thanah suy giảm mà THA, phối hợp thuốc khác
cũng gây suy thận
- Thuốc có nhóm sulfamid nên có thẻ gây dị ứng
CCĐ: mẫn cảm
- Có thể gây phù mạch – thần kinh khác so vs phù mạch bệnh lý là ko
phù toàn thân mà phù cục bộ
( Phù mạch – thần kinh là do TK vận mạch suy giảm trương lực, sự
đàn hồi m.mau giảm -> tăng tính thấm m.máu -> phù)
- Có thể gây thay đổi vị giác (miệng có vi tanh kim loại)
CCĐ:
- BN bị hẹn ĐM chủ, ĐM thận nặng
- PNCT và CCB
- BN hạ huyết áp
5. Nhóm chẹn kệnh calci và thuốc đại diện là nifedipine:
TD:
- / mạch: làm giãn mạch, giãn mạch ngoại vi (chủ yếu là giãn ĐM),
mạch vành, mạch não -> HA
- / tim: (-) dẫn truyền, tạo xung, co bóp của cơ tim và giảm nhu cầu sd
O2 của cơ tim -> HA
CCTD:
- Thuốc gắn vào kênh Calci của tb cơ tim, cơ trơn m.máu ko cho calci
từ ngoài vào trong tb làm cho giãn cơ tim, cơ trơn m.máu.
- Thuốc làm tăng lưu lượng máu đến thân -> tăng sức lọc cầu thân ->
lợi tiểu -> HA
CĐ:
- TH THA
- Phối hợp trong cơn đau thắt ngực
ADR:
- (-) hđ của tim làm cho nhịp tim chậm -> có thể gây nghẽ nhĩ thất
CCĐ: Bn có nhịp tim chậm (<60l/p)
- Thuốc có thể gây hôi chứng giãn mạch quá độ (giãn ĐM, giảm tiền
gánh hơn hậu gánh): đỏ bùng mặt, phù ngoại biên, phù nội tạng, nặng
nhát có thể gây tụt huyết áp
CCĐ: BN có tụt HA và theo dõi hội chứng giãn mạch quá độ để xử
lý kịp thời.
- Thuốc có thể gây phản xạ nhịp tim nhanh
BPKP: phối hợp với thuốc chẹn β-adenergic
- Có thể gây RLTH
BPKP: Theo dõi để xử lý
6. Phân loại các nhóm thuốc và đích tác dụng của nhóm thuốc ĐT
VLDDTT
Nhóm (-) bài tiết acid dịch vị:
- Nhóm kháng H2 (Cimetidin, Ranitidin)
+ H2 là R của histamin gắn vào R H2 có nhiều ở tb thành (tb viền) của
dạ dày
Acid dịch vị dạ dày: proton (do tb thành sản xuất ra trong ống tuyến
dạ dày) + Cl trên tb thành dạ dày
+ Đích td: R H2 ở tb thành (tb viền) của dạ dày
- (-) bài tiết acid dịch vị (PPI): Omeprazole
+ Bơm proton H+/K+ ATPase cung cấp nl cho vc vạn chuyển ion H+
trong long tb thành dạ dày vượt qua màng vào trong long dạ dày (vạn
chuyển theo cơ chế tích cực) men H+/K+ ATPase cung cấp năng
lượng cho cơ chế tích cực.
+ Cơ chế: (-) nen ATPase vận chuyển ion H+ vào long dạ dày.
+ Đích td: men H+/K+ ATPase có mặt ở màng tb viền.
Nhóm trung hòa acid dịch vị: Antacid
- Đối kháng lại acid long dạ dày (bất hoạt) 2 loại dịch vị (dịch vị cơ số
và dịch vị tiết theo thức ăn)
Nên phải uống sau ăn 2h để trug hòa acid dịch vị tồn lưu cần
antacid để trung hòa
(acid dịch vị tồn lưu là do thức ăn tồn lưu ở dạ dày khoảng 2-3h
sau khi xuống ruột non thì con dư acid dạ dày)
- Đích td: là mt acid dịch vị và men pepsin
(acid dịch vị là mt tốt nhất cho men pepsin hoạt động, mem pepsin là
mt tốt nhất để tiêu hóa các loại thịt)
Nhóm tăng yếu tố bảo vệ:
- Misoprotol tăng cường bài tiết chất nhày (pH>7) lên bề mặt niêm mạc
trung hòa acid dịch vị tồn lưu
+ Đích td: tb tiết chất nhày dưới lớp niêm mạc ruột non
- Muối Bismuth, Sucarfat
+ Đích td: đóng vón proton có trên bề mặt niêm mạc dạ dày.
7. Nhóm thuốc kháng H2. So sánh thế hệ 1 và 2
- TH1: Cimetidin
- TH2: Ranitidin, Famotidin
TD, CCTD:
- Có td (-) bài tiết acid dịch vị = cách tranh chấp vs H2 tại R H2 ở tb
thành (tb viền) của dạ dày -> (-) td của his làm tăng bài tiết acid dịch
vị.
CĐ:
- Dùng kháng H2 trong ĐT VLDDTT (chủ yếu dùng TH2 trg các TH
loét cấp)
- ϴ hiện tượng trào ngược dạ dày thực quản
- Hội chứng Zolinger – Ellison
So sánh TH1 và 2
TH1 TH2
Hiệu lực (-) bài tiết acid dịch vị kém (-) bài tiết acid dịch vị tốt
hơn ~ 50% hơn
Rani ~ 70%
Famo ~ 90%
ADR Nhiều ADR hơn Ít ADR hơn, nếu xảy ra thì ở
+ Hay gây RLTH (vàng da, mức độ nhẹ hơn.
tắc mật) + ít gây RLTH
+ gây RLNT + ít gây RL nôi tiết
+ Đc xếp vào nhóm thuốc + ko nằm trong nhóm thuốc
(-) men chuyển hóa thuốc - (-) men chuyển hóa.
> TT và điều chỉnh theo
hướng giảm liều thuốc dùng
cùng Cimetidin để tránh
làm tăng độc tính, tăng td
của thuốc dùng cùng
( (-) men chuyển hóa là làm
chậm quá trình chuyển hóa
các thuốc -> chậm thải trừ
-> kéo dài time td và tăng
độc tính)
8. Nhóm PPI và thuốc đại diện Omeprazole.
TD, CCTD:
- (-) bài tiết acid dịch vị = cách: (-) men H+/K+ ATPase ở tb thành (tb
viền) của dạ dày -> (-) sự cận chuyern ion H+ vào lòng dạ dày ->
giảm bài tiết acid dịch vị dạ dày -> giảm VLDDTT
- Đặc điểm DĐH: Thuốc td (-) k hồi phục bơm proton và (-) đặc hiệu
bơm proton -> Td của thuốc hq, nhanh (82 – 85%)
CĐ:
- TH VLDDTT lành tính
- Hội chứng trào ngược DD-TQ
- Hội chứng Zolinger – Ellison
DĐH, ADR, chú ý:
- Thuốc bị phá huye bơi acid dịch vị nếu giải phóng ở dạ dày -> bào chế
dạng viên bao tan trong ruột
- SD viên bao tan trong ruột:
+ Nuốt nguyên vẹ viên thuốc, không được nhai, không được ngậm
viên
+ Tốt nhất uống trước ăn 30p, để tối ưu hóa hiệu quả của thuốc, tránh
tương tác thuốc (F của PPI giảm khi dùng cùng thức ăn)
- t/2 của PPI ngắn nhưng lại có time td kéo dài (~24h), vì vậy chỉ cần
uống 1-2 lần/ ngày.
- Hầu hết thuốc thuộc nhóm đêỳ kiên kết mạnh vs prHt (92-95%)
TT trong các trạng thái bệnh lý làm giảm chất lượng, số lượng
prHt (suy giảm cn gan, viêm mạn tính đường tiêu hóa)
TT trong tương tác khi phối hợp vs các thuốc cũng gắn mạnh với
prHt để hạn chế TD quá mức và độc tính của thuốc bị đẩy ra khỏi
prHt
- Thuốc nhóm PPI là thuốc thuộc nhóm thuốc (-) men chuyển hóa thuốc
TT khi phối hợp thuốc dùng cùng nhóm PPI và điều chỉnh theo
hướng giảm liều thuốc dùng cùng nhóm PPI để tránh tăng độc tính
và ADR của thuốc dùng cùng.
CCĐ:
- VLDDTT ác tính.
9. Glucocorticoid trên CHUYỂN HÓA
DĐH
- Là nhóm thuốc liên kết mạnh vs prHt
TT khi sd thuốc ở trạng thái bệnh lý làm giảm số lượng, chất lượng
prHt ( việm mạn tính đường tiêu hóa, suy giảm chức năng gan)
TT khi phối hợp với thuốc dùng cùng cũng gắn mạnh với prHt và
điều chỉnh theo hướng giảm liều các thuốc bị đẩy ra khỏi prHt.
TD, chú ý:
- / chuyển hóa glucid:
+ GC tăng tạo glucid từ protid và aa
+ GC tăng Σ glucagon, làm giảm td của insulin
GC lm tăng đường huyết -> dùng dài ngày có thể gây bệnh đái
tháo đường hoặc lm cho bệnh đái tháo đường nặng thêm.
BPKP: TT các TH bị đái tháo đường nhẹ vưa
CCĐ: TH đái tháo đường
- / chuyển hóa protid:
+ (-) Σ protid, thúc đẩy quá trình dị hóa protid -> tăng tạo glucose từ
protid -> dùng lâu ngày thuốc gây teo cơ, làm lỏng lẻo các tổ chức
liên kết, đb là các tổ chức liên kết ở xương, da
Thuốc có thể gây loãng xương, xốp xương và làm cho TE chậm
lớn. Bôi ngoài da, dung kéo dài làm da, nứt nẻ da, thiểu dưỡng da.
BPKP: luôn theo dõi mật độ xương, theo dõi sự phát triển của trẻ,
theo dõi mức độ teo cơ để có BP xử lý.
+SD dài ngay phải bổ sung đạm cho ng bệnh (ăn nhiều thịt nạc)
+Nếu bôi thuốc trên da dùng thành từng đợt và có thể phối hơp vs
thuốc cải thiện chưc năng của tb biểu mô (VTM A,C,B6, B2, PP)
- / chuyenr hóa lipid:
+ làm thay đổi phân bố lipid trong cơ thể -> sd lâu ngày gây hôi
chứng Cushing (là hội chứng tích mỡ nhiều nhưng ko phải toàn cơ
thể)
+ thuốc làm tăng dị hóa lipid trong mô mỡ -> tăng mỡ máu tăng lượng
acid béo, tăng tạo ceton trong huyết tương
TT cho BN bị tăng mỡ máu và XVĐM
- / chuyển hóa muối, nước:
+ sd GC tăng tái hấp thu Na+, nc ở ống thận -> có thẻ gây THA và
hoặc phù
TT trong TH có THA độ I và II
CCĐ trg THA độ III, phù nặng
+ tăng thải K+ qua ô thận -> giảm K+ máu
TT khi dùng GC trong trạng thái BN có hạ K+ máu và khi phối
hợp với các thuốc cũng làm hạ K+ máu
TT trong các bệnh lý BN bị xơ gan dung GC làm hạ K+ máu có
thể gây hôn mê gan do hạ K+ máu.
BPKP: phải kiểm tra = ĐGĐ để bồi phụ lượng K+ cho hợp lý
+ tăng thải Ca2+ qua thận, giảm hấp thu Ca2+ ở ruột -> giảm ca2+
máu -> loãng xương, xốp xương, xương dễ gãy, TÊ chậm lớn.
BPKP: theo dõi nồng độ chất ĐG khi sd lâu ngày, theo dõi mật độ
xương để bồi phù lượng Ca2+ và các chất ĐG khác cho hợp lý.
10. Glucocorticoid trên CƠ QUAN TỔ CHỨC:
/ hệ thống miễn dịch
- Td chống viêm, chống dị ứng, (-) miễn dịch
- Chống viêm:
+ GC có td chống viêm = cách (+) Σ lipocortin, chất này có td (-) men
phospholipase A2, (-) Σ chất TGHH gây viêm như leucotrien và
prostaglatin.
+ So với các thuốc chống viêm nhóm NSAID thì hiệu lực chống viêm
của GC mạnh hơn
Thường đc chỉ định trong các Th chống viêm cho các bệnh có cơ
chế bệnh sinh là các phản ứng miễn dịch – dị ứng.
- Chống dị ứng:
+ (-) men phospholipase C -> (-) sự giải phóng chất TGHH gây dị ứng
như: histamin
+ So với các thuốc chống dị ứng nhóm kháng histamin H1 thì hiệu lực
chống viêm của GC mạnh hơn
Thường đc chỉ định trong các Th chống viêm, chống dị ứng cho
các bệnh có cơ chế bệnh sinh là các phản ứng miễn dịch – dị ứng. (
bệnh tự mien, hen, viêm da dị ứng, sốc phản vệ,..)
- (-) miễn dịch
+ GC giảm số lượng lympho, teo tuyến lympho
+ (-) khả năng thực bào, (-) sự sản xuất kháng thể của lympho
+ (-) hướng hóa động của BC, (-) sự di chuyển của BC
- CĐ:
+TH chống loại thải mảnh ghép (trg phẫu thuật ghét tạng)
+ Trong 1 số k, đb k máu dòng lympho
- Tuy nhiên, thuốc (-) sản xuất kháng thể làm giảm sức đề kháng của cơ
thể.
CCĐ: có hệ thống MD giảm sút (AIDS, nấm toàn thân)
/ hệ tiêu hóa:
- Tăng bài tiết acid dich vị, làm giảm sản xuất chất nhày có thể gây nên
VLDDTT
TT vs TH có tiền sử bị VLDDTT và xuât huyết tiêu hóa
CCĐ: VLDDTT tiến triển, đang bị xuất huyết TH.
/ TKTW:
- Gây (+) TKTW -> gây mất ngủ, bồn chồn, ảo giác
CCĐ trên BN bị tâm thần thể hưng cảm
- Không nên cho BN sd vào buổi tối, nên sử dụng vào buổi snag từ 6-9h
sang để đúng nhịp sinh học của cơ thể và tránh td trên TKTW.
/ mắt
- Gây đục thủy tinh thể
TT vs TH BN bị đục thủy tinh thể
- Khi bênh ổn định muốn dừng thuốc không được dừng đột ngột, mà
phải giảm liều từ từ tránh ảnh hưởng đến hệ trục dưới đồi -> tuyến
yên -> tuyến thượng thận.
11.Phân loại thuốc KS:
Tính nhạy cảm của vk vs ks
- Chia làm 2 loại: ks kìm khuẩn và ks diệt khuẩn (dựa vào chỉ số
MBC/MIC)
+ MBC/MIC = 1 (ks diệt khuẩn mạnh nhất)
+ MBC/MIC <= 4 (ks diệt khuẩn)
+ MBC/MIC > 4 (ks kìm khuẩn)
- MBC là [] tối thiểu số lượng chửng vk nhất định đc nuôi cấy trg ô
nghiệm trong vòng 24h
- MIC là [] tối thiểu đủ để (-) sự phát triển của chủng vk đc nuôi cấy
trong ô nghiệm trong vòng 24h
- Ý nghĩa:
+ Giúp cho vc choose k strong lâm sàng phù hợp vs mức độ nk
+ Để giúp cho vc điều chỉnh liều ks cho phù hợp vs từng loại vk
CCTD:
- Các ks có kn (-) Σ vách tb vk: Pen, Cepha (vách là thành phần của
màng tb, nằm bên trong thành tb vk.
- Các ks có khả năng (-) sự Σ protein của vk: macrolide, cloramphenicol
- Các ks (-) Σ acid nhân: Quinolon, Rafampicin ( các ks này có khả
năng thấm, vận chuyển qua màng tb, bào tương đên các tổ chưc sâu)
- Các ks (-) chuyển hóa: Co-trimoxazol
- Các ks làm thay đổi tính thấm của màng tb: polimycin ( chức năng
màng tb trao đổi khí, chất, ion)
Cấu trúc hóa học:
12. Nhóm β-lactame:
CCTD:
- Diệt khuẩn = cách (-) tạo vách của tb vk ((-) sự Σ peptidoglycan)
I. Penicillin:
Phổ TD:
+ Pen G,V (nhóm phổ hẹp): Do thuốc td mạnh nhưng td chủ yêu /
Gr(+), hầu như k td vs Gr(-). Hiệu lực diệt Gr(+) mạnh nhất.
+ Pen kháng β-lactamase (Pen M M là methicillin): có khả năng diệt
đc các vk tiết ra men β-lactamase.
Phổ hẹp chủ yêu td / vk tiết ra men β-lactamase.
+Pen A (nhóm phổ rộng) Amox, Ampi: Các thuốc này đều diệt đc các
chủng vk Gr(+) như Pen G,V nh mà hiệu lực kém hơn, xong thuốc
còn có thể diệt đc 1 số chủng Gr(-) khác
Phổ td chủ yếu / Gr(+) kém về q số vk Gr(-)
CĐ: vs các bệnh do các vk nhạy cảm gây ra:
- / hô hấp: viêm họng, viêm xoang, viêm amydal
- / tiết niệu: viêm bang quang, viêm bể thận
- Nhiểm khuẩn huyết ( cầu khuẩn Gr(+))
- Trực khuẩn than
ADR:
- Hay gây dị ứng từ nhẹ đến nặng (mề đay, phát ban, mẩn ngứa, phù, đb
nặng nhất gây sốc phản vệ nhất là khi đưa theo đường tiêm TM)
BPKP: làm test trc khi sd thuốc bằng đường tiêm hoặc truyền. Test
có thể (-) dc phép sd đường tiêm truyền TM và bắp nh vẫn có thể
xảy ra sốc phản vệ. Phải theo dõi chặt chẽ sau khi đưa thuốc vào
cơ thể
- RLTH có thể gây viêm đại tràng giả mạc
BPKP: theo dõi nếu có phải dùng metronidazole để ϴ
- Sd liều cao có thể gây độc vs TKTW có thể gây co giật, viêm tăc TM
khi tiêm truyền TM.
Hạn chế vc sd liều cao, nếu TH nk nặng bắt buộc sd liều cao, xử lý
có thể phối hợp với thuốc Probenecid (nam +1g, nữ +0,5g) để điều
chỉnh liều của Pen (~1/3 liều)
CCĐ:
- Mẫn cảm
- TT vs PNCT và CCB
II. Cephalosporin
- Cepha chia thành 4 thế hệ vs CCTD ~ Pen
Phổ TD:
- TH1: ~ Pen G.V, phổ hẹp chủ yếu / Gr(+) và hầu hết như ko td/ Gr(-).
Ko diệt đc các vk tiết ra men β-lactamase
- TH2: ~ Pen A: td chủ yếu/ Gr(+) và 1 số Gr(-). Ko diệt đc vk tiết ra
men β-lactamase.
- TH3+4: Chủ yếu diệt Gr(-) là chính và 1 số vk Gr(+)
CĐ:
- TH1: Nk nhẹ, vừa ở giai đoạn đầu
+ Nk hô hấp và TMH
+ Nk tiết niệu sinh dục
+ Nk da, mô mềm.
- TH2: Nk nhẹ trên các cơ quan tổ chức:
+ / hô hấp: viêm họng, viêm xoang, viêm amydal
+ / tiết niệu: viêm bang quang, viêm bể thận
- TH3+4: Nk vừa, nặng trên các cơ quan tổ chức:
+ viêm màng não, áp xe não
+ Nk huyết, đường mật
+ Viêm màng trong tim
ADR:
- Hay gây dị ứng từ nhẹ đến nặng (mề đay, phát ban, mẩn ngứa, phù, đb
nặng nhất gây sốc phản vệ nhất là khi đưa theo đường tiêm TM)
BPKP: làm test trc khi sd thuốc bằng đường tiêm hoặc truyền. Test
có thể (-) dc phép sd đường tiêm truyền TM và bắp nh vẫn có thể
xảy ra sốc phản vệ. Phải theo dõi chặt chẽ sau khi đưa thuốc vào
cơ thể
- Mặt khác Cepha còn có khả năng gây dị ứng chéo vs Pen
Nếu dị ứng vs Cepha thì ko thay bằng nhóm Pen và ngược lại,
thường thay bằng Macrolid .
- Đa phần ks nhóm Cepha hay gây độc với thận.
BPKP: ktra chức năng thận trước khi đưa thuốc vào. Theo dõi chức
năng thận khi đưa thuốc. Điều chỉnh theo mức độ suy thận.
13. Aminoglycosid.
CCTD:
- (-) sự Σ pr tại Rbs của tb vk ở vị trí 30S.
- Thuốc có PAE (hiệu quả hậu ks) -> dùng liều cao ít lần trong ngày.
Phổ TD:
- / trực khuẩn Gr(-) là chính, chỉ td / vk hiếu khí (vk ưa khí)
DĐH:
- Thuốc thuộc thân nước -> thuốc k hấp thu qua đường uống, ko qua đc
hang rào máu não
- Thuốc tích lũy ở vỏ thận -> độc với thận
- Tích lũy ở ốc tại, tiền đình -> độc dây thần kinh số VIII
CĐ: ϴ các vk nhạy cảm gây ra
- Nk sinh dục tiết niệu, bụng
- Lao phổi (streptomycin)
- 1 số thuốc dùng ngoài thuốc mỡ (getamycin), thuốc nhỏ mắt
(tobramycin)
- Lậu (tiêm 1 liều duy nhất)
ADR:
- Độc vs thận
Ktra chức năng thận trc khi đưa thuốc vào. Theo dõi chức năng
thận trong qua trình dùng thuốc. Điều chỉnh liều theo mức độ suy
thận. TT vs các thuốc dùng cùng cũng gây suy giảm chức năng
thận.
- Độc vs thính giác: gây điếc không hồi phục, nhất là streptomycin
CCĐ: BN giảm về thính giác
TT phối hợp thuốc khác gây độc vs dây thần kinh số VIII (Furo)
- Thuốc (-) dẫn truyền thần kinh – cơ -> làm cho BN bị nhược cơ
CCĐ: cho ng bị nhược cơ
TT khi phối hợp các thuốc cũng gây nhược cơ (thuốc giãn cơ)
- Thuốc có thể gây dị ứng, đb khi tiêm truyền TM gây sốc phản vệ
Làm test trc khi đưa thuốc vào cơ thể. Đc phép đưa thuốc vào cơ
thể khi làm test âm tính, nhưng phải theo dõi do có thể xảy ra pư
phản vệ.
14.Macrolid; (Ezy, Azi, Cla)
CCTD:
- (-) sự Σ pr tại Rbs của tb vk ở vị trí 50S.
Phổ TD:
- Là ks kìm khuẩn nh phổ td rộng
+ các vk nội bào
+ td / nhiều khuẩn Gr(+)
+ td / các khuẩn Gr(-): cầu khuẩn
+ ko td / trực khuẩn mủ xanh
CĐ: nk do các vk nhạy cảm gây ra:
- Nk sinh dục, tiết niệu
- Viêm phổi ko điển hình
- / đường hô hấp: viêm phế quản, viêm tai giữa
- / 1 số vk Gr(-): cầu khuẩn, HP
ADR: nhìn chung là ít ADR
- Chủ yếu RLTH hay gặp ở Ery do thuốc hay (+) trwucj tiếp lên niêm
mạc ruột
- Thuốc gây vàng da, ứ mật
CCĐ: mẫn cảm
TT Th bị bệnh về đường gan mật
- Thuốc gây đọc vs dậy thần kinh số VIII gây điêc có hồi phục
TT vs BN bị giảm thính giác
- Thuốc tiêm TM có thể gây viêm tắc TM, nhất là khi sd liều cao
TT khi sd liều cao, TH BN suy gan thận
Tương tác thuốc:
- Thuốc thuộc nhóm (-) men chuyển hóa ở gan
TT khi phối hợp với các thuốc khác.
Điều chỉnh theo hướng giảm liều các thuốc dùng cùng với nhóm
Macrolid.
15.Co-trimoxazol
- Trimethoprin: 1
Sulfamethoxazol: 5
CCTD
- (-) sự Σ acid folic ở tb vk
CĐ lựa chọn: viêm phổi do Cami -> phòng và ϴ nk cơ hồi ở BN bị
AIDS
CĐ thay thế
- / Gr(-): Ecoli, Salmonella, Shigella, Proteus indol
Nk tiết niệu ko biến chứng, viêm bang quang, viêm tuyến tiền liệt,
nk tiêu hóa, rất nhạy cảm trong tiêu cha khi đi du lịch, viêm ruột
- / vk Streptococcus, Legionella, Haemophilus influenzae
Nk đường hô hấp
- MRSA (chủng vk kháng Methicillin) mắc phải trong cộng đồng
DĐH:
- Hấp thu thuốc nhanh (F ~ 90%) -> dùng đường uống
- Liên kết mạnh vs prHt
TT khi phối hợp vs các thuốc khác cũng liên kết mạnh với prHt.
Điều chỉnh theo hướng giảm liều thuốc bị đẩy ra khỏi prHt
- Thuốc thải trừ qua thận có thể gây lắng đọng ở thận, ống thận -> có
thể gây sỏi thận
BPKP: khi dùng dặn BN uống nhiều nc, hạn chế sd thức ăn có vị
chua, nếu dùng nên dùng xa ăn
ADR:
- Sulfamethoxazol
+ thuốc hay gây dị ứng (ban đỏ, phát ban). Đặc biệt trên da chú ý có
thể gây hội chứng Lyell và Steven – Jonhson
CCĐ: mẫn cảm
+ Sỏi tiết niệu
BPKP: khi dùng dặn BN uống nhiều nc, hạn chế sd thức ăn có vị
chua,nếu dùng nên dùng xa ăn
+ gây hội chứng Kemic trẻ sơ sinh
CCĐ: PNCT và CCB
+ gây buồn nôn, nôn
- Trimethoprin
+ giảm acid folic, sd lâu dài làm thiếu acid folic trong người
TT trg các bệnh lý thiếu mãu, tan máu, thiếu hồng cầu to
Sd lâu ngày phải bổ sung cho BN acid foic
16. Fluroquinolon
CCTD:
- Thuốc gắn với topoisomerase II của vk (AND – gyrase) làm mất hoạt
tính của enzyme -> (-) quá trình Σ nhân của tb
- Vs Gr(+) men này đc gọi là topoisomerase II có 4 typ: I, II, III,IV
- Vs Gr(-) men này đc gọi là AND – gyrase
Phổ TD: Có 2 TH: chủ yếu hiện nay sd thế hệ 2
- TH2 là kháng sinh diệt khuẩn, có PAE (hiệu quả hậu ks) với phổ TD
+ TD/ Gr(+) cũng như Gr(-) chia thành 3 phân nhóm
1. Td chủ yếu/ Gr(-) và 1 số vk nội bào hầu như ko td vs vk kị khí.
Thuốc điển hình: Levo, Cipro
2. Td tốt hơn / Gr(+), có td trên Gr(+) nhưng keism hơn so vs phân
nhóm 1 và td tốt trên liên cầu (PRSP: chủng ks khang Penicilin).
Thuốc điển hình: Gastifloxacin
3. Chủ yếu / Gr(+), tốt hươn / vk kị khí. Thuốc điển hình: Moxi,
Trovar
CĐ: / các cơ quan tổ chức sâu
- Tuyến tiền liệt
- Ntrùng đường tiết niệu, bang quang
- Nk sinh dục, bệnh lây qua đường sinh dục: viêm tử cung
- Nk tiêu hóa
- Nk hô hấp: viêm phổi k điển hình, viêm phổi cộng đồng
- Nk nặng
- Ntrung xương khớp
DĐH:
- Thuốc tương tác vs thức ăn, đồ uống (antacid)
BPKP: dùng riêng lẻ thuốc, không dùng chung vs đồ ăn thức uống
- Phân bố tốt (vào nhân tb)nhưng (-) sựu phát triển của sụn, xương
ADR:
- Gắn vào sụn tiếp hợp ở TE -> (-) quá trình Σ xương và tăng sinh quá
trình thoái hóa của xương và sụn. Thuốc có thể làm đứt gân Archile
TT vs TE
- Thuốc gây đau đầu chóng mặt, có thể td lên TKTW nặng nề
- Thuốc làm cho da dễ bị nhạy cảm với ánh sáng
Hạn chế ra ánh sáng khi sd thuốc
- Thuốc có thế gây RLTH
- Thuốc gây RL nhịp tim (xoắn đỉnh)
TT khi phối hợp thuốc dùng cùng
Tương tác thuốc:
- Thuốc thuộc nhóm (-) men chuyển hóa ở gan
TT khi phối hợp các thuốc khác
Điều chỉnh theo hướng giảm liều các thuốc dùng cùng vs FluroQ
You might also like
- D-K12.Câu hỏi ôn tập dược lý bản chốt cuốiDocument12 pagesD-K12.Câu hỏi ôn tập dược lý bản chốt cuốiLong NguyenNo ratings yet
- Bai Tong Hop YdsDocument292 pagesBai Tong Hop YdsThao PhamNo ratings yet
- Bai Tong LS NoiDocument285 pagesBai Tong LS NoiKeikai15100% (1)
- Còn 2 NgàyDocument30 pagesCòn 2 NgàyPony titeNo ratings yet
- BÀI 14. Thuốc lợi tiểuDocument10 pagesBÀI 14. Thuốc lợi tiểudung duzjnNo ratings yet
- ÔN TẬP KT TỰ LUẬN TĂNG HUYẾT ÁPDocument9 pagesÔN TẬP KT TỰ LUẬN TĂNG HUYẾT ÁPthephung1806No ratings yet
- Cập nhật điều trị tăng huyet ap 2022 - compressedDocument100 pagesCập nhật điều trị tăng huyet ap 2022 - compressedNguyễn Thị BìnhNo ratings yet
- CLS Suy tim - Nguyễn Đăng Nhật Long - D5ADocument8 pagesCLS Suy tim - Nguyễn Đăng Nhật Long - D5Anhatlong nguyendangNo ratings yet
- Tổng Quan Các Nhóm Thuốc Điều Trị Tăng Huyết ÁpDocument6 pagesTổng Quan Các Nhóm Thuốc Điều Trị Tăng Huyết ÁpTát DãNo ratings yet
- Rối Loạn Điện Giải - Thăng Bằng Kiềm ToanDocument109 pagesRối Loạn Điện Giải - Thăng Bằng Kiềm ToanDespair TheNo ratings yet
- THUỐC LỢI TIỂUDocument27 pagesTHUỐC LỢI TIỂUTrang TriệuNo ratings yet
- THUỐC TIM MACH PDFDocument51 pagesTHUỐC TIM MACH PDFNguyễn Phương LinhNo ratings yet
- ÔN TẬP DƯỢC LÝ 2 THỰC HÀNHDocument11 pagesÔN TẬP DƯỢC LÝ 2 THỰC HÀNHNgọc Quý NgôNo ratings yet
- Hồi Sức Cấp CứuDocument88 pagesHồi Sức Cấp CứuNguyễn Thị LinhNo ratings yet
- Thuốc lợi tiểuDocument66 pagesThuốc lợi tiểuPhạm Thị Hương100% (1)
- Cơ chế thuốc tim mạchDocument3 pagesCơ chế thuốc tim mạchQuang NhânNo ratings yet
- Suy Than ManDocument13 pagesSuy Than ManNguyễn Tạ Nam TrinhNo ratings yet
- Bai 15.thuoc Dieu Tri Suy Tim. DA17RHMDocument20 pagesBai 15.thuoc Dieu Tri Suy Tim. DA17RHMTú NguyễnNo ratings yet
- Ôn Dư C Lâm Sàng 2Document8 pagesÔn Dư C Lâm Sàng 2Bùm HươngNo ratings yet
- Thuoc Loi Nieu Y3 2017Document25 pagesThuoc Loi Nieu Y3 2017Nguyen Yen NhiNo ratings yet
- Thuốc trị tăng huyết áp p2Document18 pagesThuốc trị tăng huyết áp p2Thuy Huyen PhanNo ratings yet
- SINH LÝ BỆNH HỆ TUẦN HOÀNDocument7 pagesSINH LÝ BỆNH HỆ TUẦN HOÀNTrâm PhanNo ratings yet
- CHƯƠNG 2 TIM MẠCH - THẦN KINHDocument10 pagesCHƯƠNG 2 TIM MẠCH - THẦN KINHNgân Nguyễn Hoàng KimNo ratings yet
- THA Diagnosis and TreatmentDocument36 pagesTHA Diagnosis and TreatmentPhạm Thanh PhongNo ratings yet
- THUỐC LỢI TIỂUDocument5 pagesTHUỐC LỢI TIỂUĐạt Nguyễn ThànhNo ratings yet
- THUỐC ĐIỀU TRỊ TĂNG HUYẾT ÁPDocument6 pagesTHUỐC ĐIỀU TRỊ TĂNG HUYẾT ÁPĐạt Nguyễn ThànhNo ratings yet
- 4.TĂNG HUYẾT ÁPDocument5 pages4.TĂNG HUYẾT ÁPHương TrầnNo ratings yet
- Bệnh án mẫu Bệnh thận mạn Y4-Y6Document48 pagesBệnh án mẫu Bệnh thận mạn Y4-Y6TAM NGUYEN TNNo ratings yet
- trả lời LSDocument20 pagestrả lời LSVyy NguyễnNo ratings yet
- HSCC 1Document39 pagesHSCC 1Nguyễn Đức HiệpNo ratings yet
- BIO213 - Sinh lý học -SL Tuần hoàn - 2 -Document41 pagesBIO213 - Sinh lý học -SL Tuần hoàn - 2 -Thùy Duyên ĐỗNo ratings yet
- Hoi Suc Suy Tuan HoanDocument10 pagesHoi Suc Suy Tuan HoanNguyễn Quang HuyNo ratings yet
- H Natri MáuDocument13 pagesH Natri MáuPhan Vũ KiệtNo ratings yet
- PHẦN TỰ LUẬN SLDocument4 pagesPHẦN TỰ LUẬN SLminh hồNo ratings yet
- Case Lâm Sàng 1Document8 pagesCase Lâm Sàng 1Hai là ngày đầu tuần ThứNo ratings yet
- A2Document16 pagesA2thanh.a1k53No ratings yet
- CHĂM SÓC BỆNH NHÂN SUY THẬN MẠNDocument5 pagesCHĂM SÓC BỆNH NHÂN SUY THẬN MẠNBình Mai ThanhNo ratings yet
- Sinh lý bệnh Nhóm 5Document10 pagesSinh lý bệnh Nhóm 5Nguyễn ThưNo ratings yet
- Bệnh học- Câu hỏi ôn tập chương 2 - BỆNH LÝ TIM MẠCHDocument30 pagesBệnh học- Câu hỏi ôn tập chương 2 - BỆNH LÝ TIM MẠCHKim ChiNo ratings yet
- Rối loạn thăng bằng toan kiềm ở trẻ emDocument10 pagesRối loạn thăng bằng toan kiềm ở trẻ emHuy TranNo ratings yet
- Thuốc Đtrị Tha-svDocument80 pagesThuốc Đtrị Tha-svPhạm HươngNo ratings yet
- THUỐCDocument2 pagesTHUỐCTrâm SV. Lê Thị MỹNo ratings yet
- Suy Tim Y4Document91 pagesSuy Tim Y4khang MinhNo ratings yet
- Bệnh Tăng Huyết ÁpDocument7 pagesBệnh Tăng Huyết ÁpBinh Minh HoangNo ratings yet
- Thuốc Lợi Tiểu: Acetazolamide Dichlorphenamide MethazolamideDocument9 pagesThuốc Lợi Tiểu: Acetazolamide Dichlorphenamide MethazolamideMai NgânNo ratings yet
- Ca Lâm SàngDocument6 pagesCa Lâm SàngPhương Nga NguyễnNo ratings yet
- BỆNH HỌC ^^ (đề cương 2019)Document16 pagesBỆNH HỌC ^^ (đề cương 2019)Thu Hồng NguyễnNo ratings yet
- ÔN TẬP - FINALDocument6 pagesÔN TẬP - FINALHoài Nguyễn HữuNo ratings yet
- SDT ĐIỀU TRỊ HUYẾT ÁPDocument112 pagesSDT ĐIỀU TRỊ HUYẾT ÁPNguyễn HuyNo ratings yet
- DươcDocument7 pagesDươcBảo NguyễnNo ratings yet
- BH - Tim Mach - ThaDocument28 pagesBH - Tim Mach - ThaTrang NguyenNo ratings yet
- StrokeDocument9 pagesStrokeDAT TRANNo ratings yet
- THUỐC Trị Đau Thắt NgựcDocument25 pagesTHUỐC Trị Đau Thắt NgựcGordanVANNo ratings yet
- Chương 11. Thuốc Tác Động Lên Hệ Tim MạchDocument130 pagesChương 11. Thuốc Tác Động Lên Hệ Tim MạchTan NguyenNo ratings yet
- SXHD - XUẤT HUYẾT NẶNG + TỔN THƯƠNG TẠNGDocument28 pagesSXHD - XUẤT HUYẾT NẶNG + TỔN THƯƠNG TẠNGHoàng Luân BùiNo ratings yet
- BSYK - Y2 - S2.5 Thuoc Dieu Tri Suy TimDocument36 pagesBSYK - Y2 - S2.5 Thuoc Dieu Tri Suy TimNguyễn Hương TràNo ratings yet
- thuốc lợi tiểuDocument9 pagesthuốc lợi tiểuThong NguyenNo ratings yet
- bé chuột học giỏi nhaDocument17 pagesbé chuột học giỏi nhaTrúc NguyễnNo ratings yet