Professional Documents
Culture Documents
Hs 1
Uploaded by
đưca caobaOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Hs 1
Uploaded by
đưca caobaCopyright:
Available Formats
1, Nguyên Nhân Rối Loạn Lipid Máu
1.1. Tổng quan về chuyển hóa lipid
Lipid là chất béo được hấp thu từ thực phẩm hoặc được tổng hợp bởi gan. Triglycerides (TG) và
cholesterol góp phần nhiều nhất đối với bệnh tật, mặc dù tất cả lipid đều quan trọng về mặt sinh
lý.
cholesterol
Triglyceride
Lipoprotein
Chuyển hóa lipid từ bên ngoài (thức ăn)
Trên 95% chất béo là
Triglyceride
5% lipid còn lại là
Cholesterol (có trong thực phẩm dưới dạng cholesterol ester hóa)
Vitamin tan trong chất béo
Axit béo tự do (FFA)
Phospholipid
TG trong thức ăn được tiêu hóa trong dạ dày và tá tràng thành monoglyceride (MG) và FFA bởi
enzym lipase dạ dày, nhũ tương từ nhu động dạ dày, và enzym lipase tụy. Các cholesterol ester
trong thức ăn được khử este thành cholesterol tự do bằng những cơ chế tương tự.
Các monoglyceride, FFA, và cholesterol tự do sau đó được hòa tan trong ruột bởi các hạt micelles
axit mật, chúng được vận chuyển tới ruột non để hấp thu.
Sau khi hấp thụ vào tế bào ruột, chúng được kết hợp lại thành TG và bao gói với cholesterol vào
chylomicron, tạo thành các lipoprotein lớn nhất.
Chylomicron vận chuyển TG và cholesterol từ các tế bào ruột qua hệ bạch huyết vào vòng tuần
hoàn máu. Trong các mao mạch của mô mỡ và mô cơ, apoprotein C-II (apo C-II) trên chylomicron
kích hoạt lipase lipoprotein nội mạc (LPL) để chuyển 90% chylomicron triglyceride sang axit béo và
glycerol, chúng được hấp thu bởi tế bào mỡ và cơ để sử dụng năng lượng hoặc lưu trữ.
Chylomicron giàu cholesterol còn lại sẽ qua vòng tuần hoàn trở lại cho gan, nơi chúng được thanh
thải trong một quá trình trung gian bởi apoprotein E (apo E).
Chuyển hóa lipid nội sinh
Lipoprotein được tổng hợp bởi gan vận chuyển triglyceride và cholesterol nội sinh. Lipoprotein lưu
thông trong máu liên tục cho đến khi các TG chứa trong chúng được lấy đi bởi các mô ngoại vi
hoặc các lipoprotein tự nó được gan thanh thải. Các yếu tố kích thích tổng hợp lipoprotein ở gan
thường dẫn đến tăng nồng độ cholesterol huyết tương và TG.
Lipoprotein tỉ trọng rất thấp (VLDL) chứa apoprotein B-100 (apo B), được tổng hợp trong gan, vận
chuyển TG và cholesterol đến các mô ngoại vi. VLDL là con đường gan xuất TG thừa có nguồn gốc
từ các acid béo tự do và chylomicron dư thừa trong huyết tương; tổng hợp VLDL tăng với sự gia
tăng FFA trong gan, ví dụ như với chế độ ăn nhiều chất béo và khi mô mỡ thừa giải phóng FFA trực
tiếp vào tuần hoàn (ví dụ như béo phì, đái tháo đường không kiểm soát được). Apo C-II trên bề
mặt VLDL kích hoạt LPL nội mạch để phá vỡ TG thành FFAs và glycerol, được lấy bởi các tế bào.
Lipoprotein tỷ trọng trung bình (IDL) là sản phẩm chế biến LPL của VLDL và chylomicrons. IDL là
VLDL giàu cholesterol và chylomicron còn sót lại được làm sạch bởi gan hoặc chuyển hóa bởi lipase
gan thành LDL, chúng mang apo B-100.
Lipoprotein mật độ thấp (LDL), các sản phẩm chuyển hóa VLDL và IDL là những chất giàu
cholesterol nhất trong tất cả các lipoprotein. Khoảng 40 đến 60% của tất cả LDL được làm sạch bởi
gan trong một quá trình trung gian bởi các thụ thể apo B và gan LDL. Phần còn lại được hấp thụ
bởi các thụ thể LDL ở gan hoặc những thụ thể không LDL không ở gan. Các thụ thể LDL ở gan được
giáng hóa bằng chuyển cholesterol vào gan bằng chylomicron và chất béo bão hòa trong thức ăn
tăng lên; chúng có thể được điều chỉnh tăng lên do giảm chất béo và cholesterol trong thức ăn.
Các thụ thể của thực bào không ở gan, đặc biệt là đối với các đại thực bào, tiêu thụ nhiều LDL
được oxy hóa trong tuần hoàn mà không được xử lý bởi các thụ thể gan. Các bạch cầu mono giàu
oxy hóa LDL di chuyển vào khoảng dưới nội mạc và trở thành đại thực bào; những đại thực bào
này sẽ tiêu thụ nhiều LDL bị ôxi hóa và hình thành các tế bào bọt trong các mảng xơ vữa động
mạch.
Kích thước của các hạt LDL thay đổi từ lớn và đến nhỏ và dày đặc. LDL nhỏ và dày đặc là đặc biệt
giàu este cholesterol, có liên quan đến rối loạn chuyển hóa như tăng triglycerid máu và
kháng insulin.
Lipoprotein mật độ cao (HDL) là các lipoprotein cholesterol tự do đầu tiên được tổng hợp ở cả tế
bào ruột và gan. Chuyển hóa HDL rất phức tạp, nhưng một trong những vai trò của HDL là mang
cholesterol từ các mô ngoại vi và các lipoprotein khác và vận chuyển nó đến nơi cần nhất - các tế
bào khác, các lipoprotein khác (sử dụng cholesteryl ester transfer protein [CETP]), và gan (để
thanh thải). Hiệu quả chung của nó là chống bệnh xơ vữa động mạch.
Sự gia tăng cholesterol tự do từ tế bào qua trung gian bởi kênh vận chuyển A1 (ABCA1) gắn kết với
ATP, kết hợp với apoprotein A-I(apo AI) để tạo ra HDL mới. Cholesterol tự do trong HDL non sau
đó được este hóa bởi enzym lecithin-cholesterol acyl transferase (LCAT), tạo ra HDL trưởng thành.
Nồng độ HDL huyết tương có thể không hoàn toàn đại diện cho sự vận chuyển cholesterol ngược,
và tác dụng bảo vệ của nồng độ HDL cao hơn cũng có thể là do các đặc tính chống oxy hóa và
chống viêm.
Lipoprotein (a) [Lp (a)] là LDL có chứa apoprotein (a), đặc trưng bởi những vùng giàu 5 cysteine gọi
là kringles. Một trong những vùng này tương đồng với plasminogen và lên ở bệnh nhân bị bệnh
thận mạn tính, đặc biệt ở bệnh nhân lọc máu.được cho là có khả năng cạnh tranh ức chế ly giải
fibrin và do đó hình thành huyết khối. Lp (a) cũng có thể trực tiếp thúc đẩy xơ vữa động mạch. Các
con đường chuyển hóa của sản xuất và thanh thải Lp (a) không được đặc trưng tốt, nhưng mức độ
tăng
1.2. Rối Loạn Lipid Máu
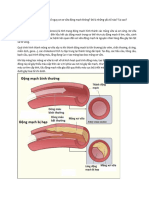
Rối loạn lipid máu là tăng cholesterol, và/hoặc triglyceride huyết tương hoặc mức
lipoprotein tỉ trọng thấp góp phần vào sự phát triển của xơ vữa động mạch.
Rối loạn lipid máu là tăng cholesterol, triglyceride (TG) huyết tương, hoặc cả hai, hoặc mức HDL
cholesterol thấp góp phần vào sự phát triển xơ vữa động mạch. Nguyên nhân có thể là tiên phát
(di truyền) hoặc thứ phát. Chẩn đoán là bằng cách đo nồng độ cholesterol, TG, và các lipoprotein
trong huyết tương. Điều trị bao gồm sự thay đổi chế độ ăn uống, tập thể dục, và thuốc giảm lipid.
Không có cut off tự nhiên giữa nồng độ lipid bình thường và lipid bất thường do định lượng lipid là
liên tục. Một mối quan hệ tuyến tính có thể tồn tại giữa nồng độ lipid và nguy cơ tim mạch, vì vậy
nhiều người có mức cholesterol "bình thường" được hưởng lợi từ việc đạt được nồng độ thấp
hơn. Do đó, không có định nghĩa số liệu về rối loạn lipid máu; thuật ngữ được áp dụng cho các
mức nồng độ lipid mà điều trị đã được chứng minh có lợi. Bằng chứng lợi ích là mạnh nhất khi hạ
thấp cholesterol tỉ trọng thấp (LDL). Trong tổng thể dân số, bằng chứng ít có lợi cho việc giảm TG
và tăng cholesterol tỉ trọng cao (HDL).
Nồng độ HDL không phải lúc nào cũng dự đoán nguy cơ tim mạch. Ví dụ, nồng độ HDL cao do một
số rối loạn di truyền gây ra có thể không bảo vệ được các tổn thương tim mạch, và nồng độ HDL
thấp do một số rối loạn di truyền gây ra có thể không làm tăng nguy cơ tổn thương tim mạch. Mặc
dù nồng độ HDL dự báo nguy cơ tim mạch trong toàn bộ dân số, nguy cơ gia tăng có thể do các
yếu tố khác, ví dụ như rối loạn lipid và chuyển hóa, chẳng hạn như tăng triglyceride máu, chứ
không phải là nồng độ HDL.
Nguyên phát: Di truyền
Thứ phát: Nguyên nhân do lối sống và các yếu tố khác
Cả các nguyên nhân tiên phát và các nguyên nhân thứ phát góp phần gây rối loạn lipid ở nhiều
mức độ khác nhau. Ví dụ, trong tăng lipid máu kết hợp tính chất gia đình, biểu hiện có thể xảy ra
chỉ khi có các nguyên nhân thứ phát.
1.Nguyên nhân nguyên phát
Nguyên nhân nguyên phát là đột biến gen đơn hoặc đa gen dẫn đến việc sản xuất quá mức hoặc
làm giảm thanh thải triglycerides and LDL, hoặc trong việc sản xuất thiếu hoặc thanh thải quá mức
HDL (xem bảng Rối loạn lipid máu di truyền (nguyên phát)). Tên của nhiều rối loạn nguyên phát
phản ánh một thuật ngữ cũ, trong đó các lipoprotein được phát hiện và phân biệt bằng cách chúng
tách ra thành dãy alpha (HDL) và beta (LDL) trên chất điện di.
2.Nguyên nhân thứ phát
Nguyên nhân thứ phát quan trọng nhất của rối loạn lipid máu ở các nước phát triển là:
Một lối sống tĩnh tại với chế độ ăn quá nhiều tổng lượng calo, chất béo bão hòa, cholesterol và
chất béo chuyển hóa. Chất béo chuyển hóa là các axit béo không no nhiều liên kết đôi hoặc không
bão hòa một liên kết đôi mà các nguyên tử hydro đã được thêm vào; chúng được sử dụng trong
một số thực phẩm chế biến và gây xơ vữa động mạch như chất béo no.
Các nguyên nhân thứ phát phổ biến của rối loạn lipid máu bao gồm:
- Đái tháo đường
- Bệnh thận mạn tính
- Lạm dụng rượu
- Suy giáp
- Xơ gan mật nguyên phát và các bệnh gan ứ mật khác
- Thuốc, như thiazid, chẹn beta, retinoid, các thuốc kháng retrovirus hoạt tính cao, cyclosporine,
tacrolimus, estrogen và progestin và glucocorticoid
-Nguyên nhân thứ phát của HDL thấp là hút thuốc lá, steroid đồng hoá, nhiễm HIV và hội chứng
thận hư.
Đái tháo đường là một nguyên nhân thứ phát quan trọng vì bệnh nhân có xu hướng xơ vữa động
mạch kết hợp với TG cao; các phân đoạn LDL nhỏ và dày đặc; và HDL thấp (bệnh đái tháo đường
rối loạn lipid máu, tăng triglycerid tăng apo B). Bệnh nhân đái tháo đường type 2 đặc biệt có nguy
cơ. Sự kết hợp này có thể là kết quả của béo phì, đái tháo đường kiểm soát kém, hoặc cả hai, có
thể làm tăng các axit béo tự do trong tuần hoàn (FFAs), dẫn đến tăng sản xuất lipoprotein tỉ trọng
rất thấp ở gan (VLDL). VLDL giàu TG sau đó chuyển TG và cholesterol đến LDL và HDL, thúc đẩy sự
hình thành LDL nhỏ, dày đặc và thanh thải HDL giàu TG. Tình trạng rối loạn lipid máu ở bệnh đái
tháo đường thường tăng cấp do tăng lượng calo ăn vào và ít hoạt động thể lực, đây là đặc trưng
cho lối sống của một số bệnh nhân đái tháo đường type 2. Phụ nữ đái tháo đường có nguy cơ đặc
biệt với bệnh tim là kết quả của dạng rối loạn lipid máu.
2.Phân loại rối loạn lipid máu
Rối loạn lipd máu được phân loại truyền thống theo mô hình của tăng lipid và lipoprotein
(Fredrickson phenotype – xem bảng Kiểu hình Lipoprotein).
Một hệ thống phân loại thực tế hơn của rối loạn lipid máu như nguyên phát hoặc thứ phát và đặc
trưng của chúng như:
- Chỉ tăng lượng cholesterol (tăng cholesterol máu đơn thuần hoặc riêng biệt)
- Chỉ tăng TG (tăng triglycerid máu đơn thuần hoặc riêng biệt),
- Tăng cholesterol và TG (rối loạn lipid máu hỗn hợp hoặc kết hợp)
Hệ thống này không tính đến các bất thường lipoprotein cụ thể (ví dụ, HDL thấp hoặc LDL cao) có
thể góp phần gây bệnh mặc dù nồng độ cholesterol và TG bình thường.
You might also like
- Tài Liệu Tháng 12 - Tăng Lipid Máu Trên Chó MèoDocument10 pagesTài Liệu Tháng 12 - Tăng Lipid Máu Trên Chó MèoTrinh Xuan DuongNo ratings yet
- RL chuyển hoá LipidDocument9 pagesRL chuyển hoá LipidVũ Thị Ngọc MaiNo ratings yet
- 4-2. RL chuyển hoá lipidDocument3 pages4-2. RL chuyển hoá lipidVy SV. Đặng Thị TườngNo ratings yet
- THUỐC ĐIỀU TRỊ LIPID HUYẾTDocument8 pagesTHUỐC ĐIỀU TRỊ LIPID HUYẾTĐạt Nguyễn ThànhNo ratings yet
- CH Lipoprotein - XN Lipid MáuDocument68 pagesCH Lipoprotein - XN Lipid Máupham haNo ratings yet
- 4. RỐI LOẠN CHUYỂN HÓA LIPIDDocument5 pages4. RỐI LOẠN CHUYỂN HÓA LIPIDTrang NgọcNo ratings yet
- 8.1. ĐT Rối Loạn Lipid Máu 2020Document80 pages8.1. ĐT Rối Loạn Lipid Máu 2020Nhất DuyNo ratings yet
- Rối loạn chuyển hoá lipidDocument35 pagesRối loạn chuyển hoá lipidTHANH HIỂN100% (1)
- RLCH LipidDocument30 pagesRLCH LipidThanh ĐặngNo ratings yet
- (123doc) Tai Lieu Roi Loan Lipid Mau Va Benh Vua Xo Dong MachDocument24 pages(123doc) Tai Lieu Roi Loan Lipid Mau Va Benh Vua Xo Dong MachNguyễn Hoàng LêNo ratings yet
- Roi Loan Lipid Mau 2023Document25 pagesRoi Loan Lipid Mau 2023Võ Tuấn KiệtNo ratings yet
- RLCH LIPID - Dư CDocument17 pagesRLCH LIPID - Dư CNguyễn Thị Kim AnhNo ratings yet
- (21-09-15) (1) (-) HỘI CHỨNG CHUYỂN HÓA (KHÔNG UP)Document5 pages(21-09-15) (1) (-) HỘI CHỨNG CHUYỂN HÓA (KHÔNG UP)Dũng NguyễnNo ratings yet
- BÀI 04 - CHUYỂN HÓA LIPIDDocument40 pagesBÀI 04 - CHUYỂN HÓA LIPIDBop Simba100% (1)
- Buoi3 Roi Loan Chuyen Hoa LipidDocument61 pagesBuoi3 Roi Loan Chuyen Hoa LipidluanNo ratings yet
- Rối Loạn Lipid Máu 2020Document89 pagesRối Loạn Lipid Máu 2020Nguyễn Huy Quỳnh NhưNo ratings yet
- GPSL Nhóm 4Document70 pagesGPSL Nhóm 4Nguyễn Nhật Yên MinhNo ratings yet
- BTT2Document19 pagesBTT2Phiến NhôNo ratings yet
- Hoá Sinh Lâm SàngDocument28 pagesHoá Sinh Lâm Sàng2151010116No ratings yet
- Bài 11.các D NG Lipid Trong Huyet TươngDocument23 pagesBài 11.các D NG Lipid Trong Huyet TươngPhiPhiNo ratings yet
- B4. RLCH LipidDocument24 pagesB4. RLCH LipidNhung NguyễnNo ratings yet
- Buoi 3 Roi Loan Chuyen Hoa LipidDocument100 pagesBuoi 3 Roi Loan Chuyen Hoa LipidNguyễn Lê Ánh TuyếtNo ratings yet
- CHUYỂN HÓA LIPIDDocument9 pagesCHUYỂN HÓA LIPIDThái Thị Ngọc LinhNo ratings yet
- TRIGLYCERIDDocument3 pagesTRIGLYCERIDanhthi22112004No ratings yet
- Case Đái Tháo Đư NGDocument4 pagesCase Đái Tháo Đư NGTrần Dịu HânNo ratings yet
- Rối Loạn Chuyển Hóa LipidDocument18 pagesRối Loạn Chuyển Hóa LipidPhạm OanhNo ratings yet
- Sinh Ly Benh LIPOPROTEIN Final 2023Document30 pagesSinh Ly Benh LIPOPROTEIN Final 2023Ly Phạm Thị QuýNo ratings yet
- N I Dung ChínhDocument2 pagesN I Dung Chínhđưca caobaNo ratings yet
- Roi Loan Lipit Huyet PDFDocument123 pagesRoi Loan Lipit Huyet PDFNguyễn MaiNo ratings yet
- SEM6Document14 pagesSEM6lamnhamhmuNo ratings yet
- Cls LipidDocument1 pageCls Lipiddty2357201010093No ratings yet
- Hoá SinhDocument21 pagesHoá SinhÁNH NGỌC PHẠMNo ratings yet
- SLB Đái Tháo Đư NGDocument13 pagesSLB Đái Tháo Đư NGtramht224022snNo ratings yet
- Thuốc điều trị RL Lipid máuDocument43 pagesThuốc điều trị RL Lipid máuLan AnhNo ratings yet
- RỐI LOẠN LIPID MÁUDocument2 pagesRỐI LOẠN LIPID MÁUđưca caobaNo ratings yet
- CH Lipid PDFDocument73 pagesCH Lipid PDFQuynh Nhu Nguyen PhamNo ratings yet
- Green and Cream Vintage Aesthetic Group Project PresentationDocument16 pagesGreen and Cream Vintage Aesthetic Group Project Presentationhai.dd.63cntpNo ratings yet
- Cách đọc kết quả xét nghiệm X QUANGDocument21 pagesCách đọc kết quả xét nghiệm X QUANGnguyenquyhoangNo ratings yet
- RỐI LOẠN CHUYỂN HÓA GLUCIDDocument13 pagesRỐI LOẠN CHUYỂN HÓA GLUCIDPham Tan HiepNo ratings yet
- CHUONG2Document31 pagesCHUONG2dungNo ratings yet
- ÔN TẬP MÔN HÓA SINH Y HỌCDocument2 pagesÔN TẬP MÔN HÓA SINH Y HỌCNguyễn Hoàng Duy TânNo ratings yet
- Nguyên Lý & Ý NghĩaDocument11 pagesNguyên Lý & Ý NghĩaLê Thảo VânNo ratings yet
- Chương 10 Rối loạn chuyển hóa GlucidDocument7 pagesChương 10 Rối loạn chuyển hóa GlucidThanh ThươngNo ratings yet
- Giải phẫu sinh lýDocument7 pagesGiải phẫu sinh lýHoa HoàngNo ratings yet
- tổng hợp câu 1 chặng 5Document7 pagestổng hợp câu 1 chặng 5dty2157201010341No ratings yet
- CH Chất, Năng Lượng 08.2021Document76 pagesCH Chất, Năng Lượng 08.2021linhvuyxinhNo ratings yet
- Chương 12. Thuốc Hạ Lipid, Lợi TiểuDocument77 pagesChương 12. Thuốc Hạ Lipid, Lợi TiểuTan NguyenNo ratings yet
- GK HSLS 2021Document4 pagesGK HSLS 2021HG PhamNo ratings yet
- Nhóm 2 - T 7 - N1K74Document4 pagesNhóm 2 - T 7 - N1K74Nga PhươngNo ratings yet
- Ca Lâm Sàng Xơ V A Đ NG M CH - Hoá Sinh - TLSVDocument4 pagesCa Lâm Sàng Xơ V A Đ NG M CH - Hoá Sinh - TLSVĐăng Khoa PhanNo ratings yet
- Sinh lý bệnh ganDocument44 pagesSinh lý bệnh ganVân LêNo ratings yet
- Hóa sinh - Sự vận chuyển lipid trong máuDocument20 pagesHóa sinh - Sự vận chuyển lipid trong máuNguyễn Đình VănNo ratings yet
- CHẨN ĐOÁN ĐÁI THÁO ĐƯỜNG (YDK20) - Ths. BS. Nguyễn Thanh ThảoDocument78 pagesCHẨN ĐOÁN ĐÁI THÁO ĐƯỜNG (YDK20) - Ths. BS. Nguyễn Thanh ThảoThư Trần Nguyễn KimNo ratings yet
- DÒ DƯỠNG TRẤPDocument18 pagesDÒ DƯỠNG TRẤPTANH NGUYENNo ratings yet
- RLCH Lipid máu-XN Lipid MáuDocument58 pagesRLCH Lipid máu-XN Lipid MáuThảo ThuNo ratings yet
- SINH LÝ HUYẾT TƯƠNGDocument7 pagesSINH LÝ HUYẾT TƯƠNGLê Tiến PhátNo ratings yet
- Vận chuyển đường và Bệnh tiểu đường liên quan tới GLUTDocument29 pagesVận chuyển đường và Bệnh tiểu đường liên quan tới GLUTNguyễn Thanh ThảoNo ratings yet
- sinh lý bệnhDocument12 pagessinh lý bệnhDũng TrầnNo ratings yet
- Câu hỏiDocument2 pagesCâu hỏiđưca caobaNo ratings yet